1. Inleiding: Albinisme — een wereldwijd en onderschat probleem
Een stralende zonnige dag. Wanneer iemand op zo’n moment naar buiten stapt, knijpt diegene instinctief de ogen samen, zoekt schaduw of slaat iets over de schouders. Zo probeert het menselijk lichaam zichzelf te beschermen. Een deel van deze bescherming zit al ingebouwd in onze huid en ogen — melanine, een evolutionaire verdediging tegen de zon. Dit natuurlijke pigment werkt als een beschermend scherm dat de agressieve energie van ultraviolette straling absorbeert en verspreidt.
Voor honderdduizenden mensen met albinisme over de hele wereld werkt dit fundamentele beschermingsmechanisme anders. Hun huid en ogen bevatten zeer weinig of helemaal geen melanine. Volgens internationale organisaties komt albinisme gemiddeld voor bij één op de 17.000–20.000 mensen. In sommige regio’s van Afrika ligt dit aantal echter aanzienlijk hoger — tot één op de 1.000–4.000 personen. Achter deze cijfers schuilen echte mensenlevens, voor wie een gewone zonnige dag een ernstige bedreiging kan vormen.
In Sub-Sahara Afrika, waar de zonnestraling bijzonder intens is, leidt het gebrek aan natuurlijke bescherming tot zeer vroege en ernstige huidbeschadiging, waaronder huidkanker. Tragisch genoeg blijft huidkanker de belangrijkste oorzaak van vroegtijdig overlijden onder mensen met albinisme in deze regio’s. Veel kinderen met albinisme vertonen al op de leeftijd van 8–10 jaar duidelijke tekenen van chronische zonneschade. Dit zijn geen zeldzame uitzonderingen — dit is een systemisch probleem.
In Europa en andere regio’s met minder agressieve zonnestraling worden de risico’s, ondanks betere toegang tot medische zorg en informatie over albinisme, vaak eveneens onderschat. De zon wordt als mild en onschuldig ervaren. Toch leiden herhaalde zonnebrand in de kindertijd, onregelmatig gebruik van zonbescherming en de overtuiging dat “verbranden niet mogelijk is” tot dezelfde gevolgen — ze ontwikkelen zich alleen langzamer en worden pas later in het leven zichtbaar.
Toch zijn in de meeste gevallen de ernstige huidcomplicaties die samenhangen met albinisme te voorkomen. En deze weg begint met bewustwording.
2. Wat is albinisme werkelijk?
Albinisme is geen ziekte. Het is een genetische aandoening waarmee iemand wordt geboren. Het ontstaat door veranderingen in genen die verantwoordelijk zijn voor de productie van melanine — het pigment dat kleur geeft aan huid, haar en ogen. Eenvoudig gezegd zijn in het lichaam van iemand met albinisme de “instructies” voor het aanmaken van dit pigment anders geschreven, waardoor er zeer weinig of helemaal geen melanine wordt geproduceerd. De medische zorg richt zich daarom niet op het vinden van een “genezing”, maar op een goede begeleiding en het voorkomen van bijkomende risico’s.
Meestal wordt albinisme overgeërfd volgens een zogenoemd recessief patroon. Dit betekent dat een kind het veranderde gen van beide ouders moet erven om de aandoening te ontwikkelen. De ouders zelf, die één veranderd en één normaal gen hebben, vertonen doorgaans geen zichtbare kenmerken en weten vaak niet dat zij drager zijn. Deze genetische veranderingen verstoren het complexe proces van melanineproductie in de huid.
Een tekort aan melanine bepaalt alle belangrijkste kenmerken van albinisme, waarbij vooral de huid en het gezichtsvermogen worden beïnvloed.
Huidverschijnselen.
Huid zonder de beschermende melaninefilter absorbeert bijna alle ultraviolette straling. Dit leidt niet alleen tot een zeer lichte huid en licht haar, maar ook tot extreme kwetsbaarheid. Zelfs korte blootstelling aan de zon kan roodheid en zonnebrand veroorzaken. Langdurige, cumulatieve zonblootstelling door de jaren heen leidt tot vroegtijdige huidveroudering en beschadiging van het DNA in huidcellen, wat het risico op het ontwikkelen van huidkanker direct verhoogt.
Oogheelkundige verschijnselen.
Melanine is essentieel voor een goede ontwikkeling van de ogen en voor scherp zicht. Een tekort eraan veroorzaakt een aantal kenmerkende veranderingen: zeer lichte, vaak halftransparante irissen; sterke lichtgevoeligheid (fotofobie); en verminderde gezichtsscherpte. Het is belangrijk te benadrukken dat deze veranderingen uitsluitend het visuele systeem betreffen en geen invloed hebben op intelligentie of cognitieve vermogens.


Elke bespreking van albinisme moet ook gevaarlijke mythes benoemen en ontkrachten die bijdragen aan stigma:
- Het is niet besmettelijk: albinisme kan niet worden “opgelopen”. Het is een genetische eigenschap en wordt niet overgedragen via aanraking, gedeeld bestek of via de lucht.
- Het heeft geen invloed op intelligentie: een visuele beperking kan aangepaste leermiddelen of leeromstandigheden vereisen, maar heeft geen enkele relatie met iemands intellectuele potentieel.
- Het is geen magie: bijgeloven die mensen met albinisme magische of bovennatuurlijke eigenschappen toeschrijven — vooral wijdverbreid in sommige regio’s van Afrika — zijn gevaarlijke misvattingen zonder enige wetenschappelijke basis.
Vanuit medisch perspectief is albinisme dus in de eerste plaats een aandoening die gepaard gaat met een verhoogde kwetsbaarheid van huid en ogen voor omgevingsfactoren, met name zonnestraling. Het begrijpen van dit eenvoudige maar fundamentele uitgangspunt is de eerste en essentiële stap naar het opbouwen van een doeltreffende bescherming en inclusieve ondersteuning.
3. De zon en ultraviolette straling: de belangrijkste risicofactoren
Zonlicht zoals het menselijk oog dat waarneemt, vertegenwoordigt slechts een klein deel van het elektromagnetische spectrum. Het onzichtbare maar biologisch meest actieve deel bestaat uit ultraviolette (UV-)straling. Om de risico’s bij albinisme te begrijpen, is het essentieel onderscheid te maken tussen de twee belangrijkste soorten UV-straling die het aardoppervlak bereiken: UVB en UVA.
UVB-stralen (280–315 nm) zijn energierijke stralen. Ze beïnvloeden voornamelijk de buitenste huidlaag — de epidermis — en zijn de belangrijkste oorzaak van zonnebrand (roodheid, erytheem) en directe DNA-schade aan huidcellen. Dit type straling wordt beschouwd als de voornaamste initiator van het ontstaan van huidkanker.
UVA-stralen (315–400 nm) dringen dieper door in de huid tot in de dermis. Hoewel ze minder energierijk zijn, zijn ze het hele jaar door aanwezig in relatief constante intensiteit en kunnen ze door wolken en vensterglas heen dringen. UVA-straling is de belangrijkste oorzaak van vroegtijdige huidveroudering door zonlicht (vorming van diepe rimpels en verlies van elasticiteit) en speelt eveneens een rol bij carcinogenese door de schadelijke effecten van UVB te versterken.
Huid met een normale hoeveelheid melanine beschikt over een meerlagig verdedigingssysteem. Melanine in de epidermis absorbeert en verstrooit tot 70–80% van de UV-straling en fungeert als een ingebouwde natuurlijke zonnefilter. Daarnaast reageert de huid op UV-blootstelling met het ontwikkelen van een bruining (toegenomen melanineproductie) en verdikking van de hoornlaag — adaptieve, zij het beperkte, beschermingsmechanismen.


Bij albinisme ontbreekt dit systeem. UV-straling, vooral UVB, dringt vrijwel ongehinderd door in de huidlagen. Elke blootstelling veroorzaakt uitgebreide DNA-schade aan keratinocyten, de belangrijkste cellen van de epidermis. Hoewel gezonde cellen beschikken over DNA-herstelmechanismen, overstijgt bij albinisme de omvang van de schade vaak de capaciteit van deze systemen.
Niet-herstelbare fouten in de genetische code stapelen zich in de loop van de tijd op. Dit cumulatieve effect is cruciaal: schade die in de kindertijd en adolescentie wordt opgelopen, telt op bij elke volgende blootstelling aan de zon. Jaren later kunnen deze opgehoopte mutaties ongecontroleerde celdeling in gang zetten, wat eerst leidt tot voorstadia van kanker en uiteindelijk tot een kwaadaardige aandoening.
Het is belangrijk te begrijpen dat het risico niet uitsluitend ontstaat door direct, intens zonlicht. Diffuse straling op bewolkte dagen, gereflecteerde straling van water, zand, beton of sneeuw (wat de totale UV-blootstelling met 50–90% kan verhogen), en zelfs straling die door lichte kleding of gefilterd door boomschaduw doordringt, dragen allemaal bij aan de cumulatieve dosis. Daarom moet een beschermingsstrategie alomvattend en consequent zijn, en niet slechts incidenteel of situationeel.
4. Statistieken: gedeelde uitdagingen en regionale tragedies
De prevalentie van albinisme varieert in verschillende delen van de wereld. Wereldwijd wordt het geschat op ongeveer één geval per 17.000–20.000 mensen. Deze gemiddelde cijfers verbergen echter aanzienlijke geografische verschillen die worden bepaald door de genetica van de bevolking.
In Europa en Noord-Amerika wordt de prevalentie geschat op ongeveer 1:17.000–1:20.000. In Afrika, met name in sub-Sahara gebieden, liggen de cijfers aanzienlijk hoger. In Tanzania en delen van Oost-Afrika bijvoorbeeld, wordt de prevalentie geschat op 1:1.400–1:5.000, waardoor albinisme relatief vaak voorkomt in deze regio’s. Deze hoge frequentie wordt verklaard door genetische kenmerken van geïsoleerde populaties en, in sommige gevallen, door culturele praktijken die bijdragen aan het voortbestaan en de overdracht van de relevante genen.
Gegevens verzameld door internationale en lokale NGO’s, evenals medische missies, schetsen een diep zorgwekkend beeld. In Afrikaanse landen met hoge zonnestraling is huidkanker de belangrijkste oorzaak van vroegtijdig overlijden onder mensen met albinisme.
De cijfers zijn scherp. Volgens Under the Same Sun leeft meer dan 80% van de mensen met albinisme in Tanzania niet ouder dan 40 jaar, waarbij het merendeel van deze sterfgevallen verband houdt met gevorderde huidkanker. Het risico om plaveiselcelcarcinoom (SCC) te ontwikkelen voor iemand met albinisme die in equatoriaal Afrika woont, is duizenden keren hoger dan voor een gemiddeld persoon met normale melanineniveaus. Bovendien valt de gemiddelde leeftijd bij diagnose van kwaadaardige huidtumoren in Afrika vaak in het tweede of derde decennium van het leven, terwijl bij Europese populaties zonder albinisme dit piekmoment meestal na het 60e levensjaar ligt.
Deze catastrofale ongelijkheid wordt niet veroorzaakt door de biologie van albinisme zelf, maar door een samenloop van factoren:
- Extreem hoge niveaus van UV-straling
- Gebrek aan toegankelijke en betaalbare beschermingsmaatregelen (zonnebrandcrème, beschermende kleding)
- Sociaal-economische barrières, waaronder armoede, stigma en beperkte toegang tot medische zorg
- Weinig bewustzijn van risico’s en preventiemethoden bij zowel de algemene bevolking als zorgverleners in de eerste lijn
In Europa en andere ontwikkelde regio’s is de toegang tot beschermingsmaatregelen, regelmatige dermatologische zorg en vroege diagnose aanzienlijk beter. Dit maakt het mogelijk om het ontstaan van huidkanker uit te stellen en de sterfte aanzienlijk te verminderen. Toch leiden onderschatting van risico’s en inconsistente bescherming ertoe dat mensen met albinisme in deze regio’s nog steeds actinische keratose en huidkanker op jongere leeftijd ontwikkelen dan de algemene bevolking — hoewel later dan hun leeftijdsgenoten in Afrika. Deze statistieken laten duidelijk zien dat albinisme niet alleen een medisch probleem is, maar ook een diep sociaal vraagstuk, en dat het aanpakken ervan een uitgebreide, systemische benadering vereist.
5. Afrika: wanneer huidbeschadiging al in de kindertijd begint
In Sub-Sahara Afrikaanse landen zoals Tanzania, Mozambique, Kenia en Malawi volgt de dermatologische realiteit voor mensen met albinisme een tragisch voorspelbaar verloop, veroorzaakt door de combinatie van extreme ultraviolette straling en beperkte toegang tot beschermende middelen. Het klinische beeld ontwikkelt zich snel, vaak al in de vroege kindertijd.
Al op de leeftijd van 5–7 jaar kunnen aanhoudende erytheem (roodheid), droogheid, schilfering en het verschijnen van vroege lentigines en zonnefreckles worden waargenomen op de meest blootgestelde huidgebieden — het gezicht, de oren, de nek, onderarmen en onderbenen — in plaats van gezonde huid. Deze veranderingen zijn geen cosmetische imperfecties, maar zichtbare tekenen van cumulatieve fotobeschadiging.




Bij adolescentie, ongeveer tussen de 12 en 15 jaar, ontwikkelt de meerderheid van de patiënten de klassieke presentatie van chronische actinische schade. De huid wordt ruw en verdikt, met gebieden van atrofie en hyperkeratose. In dit stadium worden vaak meerdere foci van actinische keratose geïdentificeerd — ruwe, vaak gepigmenteerde (van roze tot bruin) papels of plaques die stevig aan het huidoppervlak vastzitten. Hun verschijning markeert de overgang naar een voorstadium van kanker, waarin de proliferatie van keratinocyten met beschadigd DNA ongecontroleerd wordt, hoewel nog niet openlijk destructief of kwaadaardig.
Zonder medische interventie of regelmatige monitoring is de voortgang van dit pathologische proces in de huid vrijwel onvermijdelijk. Actieve actinische keratoses, vooral die herhaaldelijk mechanisch worden belast, transformeren tot plaveiselcelcarcinoom (SCC). In de Afrikaanse context wordt dit type kanker bij mensen met albinisme gekenmerkt door agressief gedrag: snelle ulceratie, infiltratie van onderliggend weefsel en — het gevaarlijkst — metastase naar regionale lymfeklieren.
Door vertraagde toegang tot medische zorg, wanneer tumoren al een aanzienlijke grootte hebben bereikt, zijn de opties voor radicale chirurgische behandeling vaak beperkt. Volgens epidemiologische studies sterft tot 90% van de mensen met albinisme in Oost-Afrika aan complicaties van gevorderd plaveiselcelcarcinoom van de huid vóór de leeftijd van 40 jaar. Deze cijfers benadrukken dat kanker in deze context geen dodelijk toeval is, maar een direct gevolg van het ontbreken van systematische preventie, vroege diagnose en toegankelijke behandeling.
6. Europa: andere omstandigheden en onderschatte risico’s
In Europa en andere regio’s met een gematigd klimaat volgt het klinische verloop een vergelijkbaar pathogeen pad, maar ontvouwt zich over een veel langere tijdspanne. Een lagere UV-index, koeler klimaat en over het algemeen betere toegang tot zonbescherming creëren een illusie van beheersbaar risico. Paradoxaal genoeg wordt deze illusie de belangrijkste oorzaak van vertraagde complicaties.
De primaire dreiging hier is niet constante extreme zonblootstelling, maar episodische, hoge-intensiteit UV-blootstelling die vaak als onbeduidend wordt ervaren. Dit omvat zonnebrand tijdens zomervakanties, picknicks, buitensport zonder adequate bescherming, evenals reizen naar gebieden met hoge zonnestraling — kustresorts of skigebieden, waar reflectie van water of sneeuw de UV-blootstelling aanzienlijk versterkt.
Het cumulatieve effect van deze episoden manifesteert zich niet in de adolescentie, maar in het tweede of derde decennium van het leven en later. Volwassenen met albinisme in Europa worden vaker dan de algemene bevolking gediagnosticeerd met actinische keratose, basaalcelcarcinoom en, in mindere mate, plaveiselcelcarcinoom van de huid. Detectie vindt echter vaak later plaats dan optimaal zou zijn.
De onderliggende oorzaak ligt in een vals gevoel van veiligheid en het ontbreken van routinepraktijken voor regelmatige zelfcontrole en professionele dermatologische screening. Veel patiënten — en zelfs sommige huisartsen — geloven ten onrechte dat het risico op huidkanker bij albinisme onder Europese omstandigheden minimaal is. Als gevolg hiervan vindt medisch consult vaak pas plaats wanneer tumoren ulcereren of wanneer langdurige, groeiende laesies — genegeerd vanwege het ontbreken van pijn — niet langer over het hoofd kunnen worden gezien.
Zo verschuift het Europese scenario het probleem van een extreme en duidelijke bedreiging naar een verborgen, chronische dreiging — bijzonder verraderlijk omdat het consistent wordt onderschat.
7. Actinische keratose: het punt waarop progressie nog kan worden gestopt
De ontwikkeling van door de zon veroorzaakte huidbeschadiging bij albinisme verloopt niet abrupt, van gezond weefsel direct naar een kwaadaardige tumor. Tussen deze stadia ligt een duidelijk gedefinieerd klinisch en histologisch stadium — actinische (zonne-)keratose. Deze aandoening wordt terecht beschouwd als een obligaat voorstadium van kanker, wat betekent dat er een hoge kans bestaat op voortgang naar invasief plaveiselcelcarcinoom. De pathofysiologische basis ligt in onomkeerbare door UV veroorzaakte mutaties in de basale laag van keratinocyten in de epidermis. Deze veranderde cellen beginnen ongecontroleerd te prolifereren, waardoor gebieden van atypie ontstaan die beperkt blijven tot de epidermis zonder de dermis binnen te dringen. Dit is de kritische “grenszone.”
Klinisch presenteert actinische keratose bij personen met albinisme zich vaak niet als een solitaire laesie, maar als meerdere foci tegen een achtergrond van chronische fotobeschadiging. Het uiterlijk kan aanzienlijk variëren, waardoor zorgvuldig onderzoek noodzakelijk is. Meestal verschijnen laesies als ruwe, schuurpapierachtige vlekken of kleine plaques die makkelijker te voelen dan te zien zijn. Hun kleur varieert van subtiel roze of huidkleurig tot duidelijk rood of geelbruin. Het oppervlak kan droog, schilferig zijn of bedekt met een stevig hechtende korst die na afschilfering opnieuw vormt. Laesies kunnen beginnen ter grootte van een speldenkop en uitgroeien tot enkele centimeters in diameter.
Typische locaties zijn de gebieden met maximale zonblootstelling: het voorhoofd, de neus, jukbeenderen, oren, terugtrekkende haarlijnen op de hoofdhuid, de achterkant van de nek, onderarmen en de handruggen.
Het cruciale belang van dit stadium ligt in het feit dat het proces beheersbaar blijft. Op het niveau van actinische keratose kan de progressie naar invasieve kanker in de meeste gevallen worden voorkomen. Effectieve en minimaal invasieve behandelopties zijn beschikbaar, waaronder cryotherapie (vloeibare stikstof), fotodynamische therapie en topische behandelingen zoals crèmes op basis van diclofenac, fluorouracil of imiquimod. Het succes van elke interventie hangt echter direct af van tijdige opsporing.
Het verschijnen van aanhoudende, ruwe, intermitterend ontstoken of schilferende laesies op de huid is een direct signaal voor onmiddellijke dermatologische consultatie. Het negeren van deze vroege waarschuwingssignalen laat atypische cellen hun evolutie voortzetten, waardoor zich verdere mutaties opstapelen die uiteindelijk het vermogen tot invasieve kwaadaardige groei geven.
8. Plaveiselcel- en basaalcelcarcinoom: kenmerken bij albinisme
Wanneer de intensiteit van huidveranderingen toeneemt en de herstelmechanismen de DNA-schade niet meer aankunnen, ontstaan cellen met kwaadaardig potentieel. Controle over hun deling en groei gaat verloren, waardoor een invasieve kwaadaardige tumor ontstaat die niet alleen alle huidlagen kan aantasten, maar zich ook door het lichaam kan verspreiden (metastase).
De twee belangrijkste typen niet-melanoom huidkanker die mensen met albinisme treffen zijn plaveiselcelcarcinoom (SCC) en basaalcelcarcinoom (BCC). Hun biologische gedrag, klinische presentatie en prognose verschillen aanzienlijk, wat essentieel is voor vroege diagnose.
Plaveiselcelcarcinoom (SCC) vormt de grootste oncologische dreiging, vooral in gebieden met hoge zonblootstelling. Het ontwikkelt zich uit keratinocyten in de stekelcellaag van de epidermis en vertegenwoordigt vaak een logische voortgang van onbehandelde actinische keratose.
SCC is relatief agressief. Klinisch kan het beginnen als een stevige nodulus of, vaker, als een langdurige niet-genezende erosie of ulcus met opstaande, opgerolde randen en een gekorst of bloedend oppervlak. De tumor groeit snel, infiltreert onderliggend weefsel (subcutaan vet, kraakbeen van oor of neus, spieren) en heeft een significant metastatisch potentieel — verspreiding via lymfevaten naar regionale lymfeklieren, en in gevorderde gevallen naar afstandsorganen. SCC is verantwoordelijk voor het overgrote merendeel van fatale huidkankergevallen bij mensen met albinisme in Afrika.
Basaalcelcarcinoom (BCC), ontstaan uit basale cellen, is minder agressief. Het groeit langzaam, vaak over jaren, en metastaseert zelden. Dit betekent echter niet dat het onschuldig is. Zonder behandeling is BCC lokaal destructief: als een corrosief proces vernietigt het geleidelijk omliggend weefsel — huid, subcutaan weefsel, kraakbeen en bot.
Klinisch kan BCC verschijnen als een doorschijnende “parelachtige” papule met teleangiëctasieën (zichtbare oppervlakkige bloedvaten), soms ulcererend in het midden tot een chronische niet-genezende wond. Andere vormen van BCC kunnen verschijnen als platte, stevige, littekenachtige witachtige plekken met onscherpe randen, wat vaak leidt tot vertraagde diagnose.
Bij mensen met albinisme delen beide typen huidkanker een cruciale eigenschap: ze ontwikkelen zich vrijwel altijd tegen een achtergrond van uitgesproken chronische fotobeschadiging, wat vroege tekenen kan verbergen te midden van talloze andere laesies (keratoses, erytheem, hyperpigmentatie). Bovendien zijn de vroege stadia meestal pijnloos. Het ontbreken van pijn, gecombineerd met het vertrouwde uiterlijk van beschadigde huid, is de belangrijkste reden dat patiënten het zoeken van medische hulp uitstellen, waardoor de ziekte zich kan ontwikkelen tot gevaarlijke stadia.
9. Waarom vroege opsporing alles verandert
De kloof tussen het verschijnen van vroege kwaadaardige veranderingen en het moment van diagnose is vaak tragisch groot. Deze vertraging wordt veroorzaakt door meerdere met elkaar verbonden factoren, die kunnen worden omschreven als een triade van misvattingen.
De eerste en meest verraderlijke factor is het ontbreken van pijn in de vroege stadia. Zowel actinische keratose als vroege vormen van SCC en BCC ontwikkelen zich pijnloos. Jeuk, ongemak of gevoeligheid verschijnen pas na ulceratie, infectie of diepe tumorinvasie — dat wil zeggen in gevorderde stadia. Zonder fysieke waarschuwingssignalen stellen individuen het raadplegen van een arts natuurlijk uit, waarbij veranderingen worden toegeschreven aan “normale droogheid”, “irritatie” of een kleine verwonding.
Het tweede element is een gebrek aan oncologische waakzaamheid — zowel bij patiënten en hun families als, in sommige gevallen, bij huisartsen. In contexten waarin chronische huidbeschadiging vanaf de kindertijd als onvermijdelijk bij albinisme wordt gezien, worden nieuwe nodules of niet-genezende korsten mogelijk niet herkend als potentieel gevaarlijk. Een cultuur van routinematige preventieve huidcontroles, vooral in regio’s met beperkte middelen, is niet gevestigd. In Europa worden de risico’s vaak systematisch onderschat, wat ook leidt tot gemiste kansen.
De derde sleutelfactor is het ontbreken van systematische professionele monitoring. Zelfs bij waakzaamheid is vroege opsporing moeilijk zonder regelmatige (ten minste jaarlijkse) dermatologische onderzoeken door een specialist die bekend is met albinisme. Patiënten merken mogelijk een langzaam groeiende nodulus op de rug of veranderingen in een oude laesie simpelweg niet op. Alleen een getrainde dermatoloog met dermoscopie kan vroege BCC onderscheiden van goedaardige keratoses of tekenen van kwaadaardige transformatie in actinische laesies detecteren.
Het verschil tussen vroege en late opsporing is fundamenteel. Vroege diagnose, wanneer de tumor beperkt blijft tot de epidermis of oppervlakkige dermis, maakt minimaal invasieve behandelingen mogelijk met hoge effectiviteit en volledige genezing: chirurgische excisie met minimale verwijdering van gezond weefsel, cryotherapie, laserablaties of fotodynamische therapie. Daarentegen vereist late diagnose, wanneer SCC diep is geïnfiltreerd, geulcereerd en gemetastaseerd, een complexe, meerfase, vaak ontsierende chirurgie met mogelijke plastische reconstructie en aanvullende radiotherapie, met een onzekere prognose. Het overwinnen van deze triade van misvattingen door educatie en systematische monitoring is een cruciale stap in het behouden van gezondheid en leven.
10. Dagelijkse zonbescherming: geen heldendaad, maar gewoonte
De meest effectieve strategie om het kankerrisico bij albinisme te verminderen ligt niet in complexe behandelingen, maar in consistente, goed gestructureerde en geïntegreerde dagelijkse preventie. Het doel is niet om beperkingen op te leggen, maar om een bewuste levensstijl te creëren waarin zonbescherming net zo natuurlijk en routinematig wordt als tandenpoetsen. Deze aanpak verschuift de focus van het behandelen van gevolgen naar het beheersen van oorzaken.
Preventie is gebaseerd op een reeks maatregelen die bekendstaan als “zonhygiëne”. De principes zijn universeel, maar vereisen compromisloze naleving bij albinisme. Dit omvat het plannen van dagelijkse activiteiten volgens de zonintensiteit, het kiezen van schaduwrijke routes, het dragen van beschermende kleding en hoeden, en dagelijks gebruik van zonnebrandcrème. De effectiviteit hangt af van begrip van de logica achter elke maatregel. Bijvoorbeeld: lichte, maar dicht geweven donkere kleding van stoffen met UPF-filters blokkeert fysiek de stralen en vermindert de noodzaak om zonnebrandcrème constant opnieuw aan te brengen op bedekte gebieden, waardoor bescherming betrouwbaarder en minder belastend wordt.


Huidverzorging is een ander cruciaal element, gericht op het behoud van de barrièrefunctie en het minimaliseren van de gevolgen van onvermijdelijke minimale blootstelling aan de zon. Dagelijkse routines moeten bestaan uit zachte reiniging met producten zonder agressieve oppervlakte-actieve stoffen en alcohol, en intensieve hydratatie. Crèmes en lotions met ceramiden, hyaluronzuur, ureum, panthenol en niacinamide helpen de huidbarrière te herstellen, de weerstand tegen omgevingsstress te vergroten en het herstel te ondersteunen.
Cosmetische behandelingen moeten voorzichtig worden benaderd. Agressieve procedures — diepe peelings, laserresurfacing, dermabrasie — zijn gecontra-indiceerd vanwege chronische fotobeschadiging en hoog risico op neoplasie. Alleen zachte, herstellende behandelingen zijn toegestaan, zoals oppervlakkige chemische peelings met melkzuur of mandelzuur onder strikte dermatologische supervisie.
Speciale aandacht is vereist voor bijkomende aandoeningen. Bijvoorbeeld bij albinisme met atopische dermatitis, waarbij de barrièrefunctie al is aangetast, moet zonbescherming producten voor de gevoelige huid gebruiken (fysieke filters, parfumvrij), en moet de basisverzorging therapeutische producten omvatten om ontstekingen te beheersen. Bij gediagnosticeerde actinische keratose wordt huidverzorging onderdeel van het medische protocol: na verwijdering van de laesie helpen strikte fotobescherming en door de dermatoloog aanbevolen topische middelen herhaling te voorkomen en de proliferatie van keratinocyten onder controle te houden.
11. SPF, kleding en zonnebrillen – hoe ze in de praktijk werken
Effectieve zonbescherming is gebaseerd op drie fysieke principes: reflectie, absorptie en blokkering van straling. Beschermende maatregelen — kleding, crèmes en zonnebrillen — gebruiken deze principes op verschillende manieren, en begrip van hun werking zorgt voor maximaal voordeel.
Kleding is de eerste en vaak meest betrouwbare verdedigingslinie. De effectiviteit hangt niet alleen af van de mouwlengte, maar ook van de eigenschappen van de stof: dichtheid van de weving, draadsterkte, kleur en vooral de aanwezigheid van een ultraviolet protection factor (UPF). Donkere of heldere, dicht geweven polyester- of nylonstoffen blokkeren meer stralen dan een licht katoenen shirt.
Kleding met UPF 30+ (wat betekent dat slechts 1/30 van de UV-stralen de huid bereikt) biedt voorspelbare, continue bescherming, ongeacht zweet en zonder opnieuw aanbrengen. Een brede hoed (7–10 cm) beschermt het gezicht, de oren en de achterkant van de nek — de meest kwetsbare gebieden voor actinische keratose en huidkanker. Vertrouwen op gewone zomerkleding is een veelgemaakte fout; natte of uitgerekte stoffen kunnen de UPF verlagen tot onder 10, wat duidelijk onvoldoende is.
Zonnebrandcrèmes (SPF) werken als chemische of fysieke schermen op het huidoppervlak. SPF (Sun Protection Factor) meet voornamelijk de bescherming tegen UVB-stralen, die zonnebrand veroorzaken. SPF 30 verhoogt theoretisch de tijd voordat de huid rood wordt met 30 keer, maar alleen bij correct aanbrengen. De meeste mensen brengen 2–4 keer minder aan dan aanbevolen (2 mg/cm²; ~36 g voor het hele lichaam). Zonnebrandcrème moet 15–20 minuten voor blootstelling aan de zon worden aangebracht en om de 2 uur, en na zwemmen of transpireren, opnieuw worden aangebracht. Producten moeten breed-spectrum bescherming bieden (UVA/UVB) met SPF 30–50+, waarbij minerale filters (titaniumdioxide of zinkoxide) de voorkeur hebben bij gevoelige huid. Zonnebrand is een noodzakelijk aanvullend middel, geen vervanging voor schaduw of beschermende kleding.
Zonnebrillen dienen zowel comfort- als preventieve medische functies bij albinisme. Ze moeten 99–100% van UVA- en UVB-stralen blokkeren, zoals vermeld op het etiket. Kwalitatieve lenzen voorkomen verdere fotobeschadiging van de ogen en verminderen fotofobie. Grote lenzen of wraparound monturen voorkomen binnendringing van stralen via de zijkant. Eventueel stigma rond het dragen van donkere brillen moet worden overwonnen — het zijn medische hulpmiddelen, geen accessoires.



12. UV‑index: waarom het volgen van de cijfers belangrijk is
De UV-intensiteit aan het aardoppervlak is noch constant, noch vanzelfsprekend. Ze hangt af van veel factoren: zonhoogte (tijd van de dag en seizoen), breedtegraad, hoogte, bewolking, ozonlaag en reflecterende oppervlakken (water, zand, sneeuw). Menselijke waarneming — warmte of helderheid — is onbetrouwbaar, aangezien warmte voornamelijk van infrarood komt en helderheid van zichtbaar licht. Men kan het koel voelen op een bewolkte, winderige dag, terwijl er toch voldoende UV-blootstelling is om onbeschermde huid te beschadigen.
Om risico objectief te beoordelen, ontwikkelden de Wereldgezondheidsorganisatie (WHO) en andere instanties de Ultraviolet Index (UVI), een gestandaardiseerde schaal van 1–11+ die het potentiële zonnerisico op een bepaald tijdstip en plaats aangeeft. UVI-gegevens worden breed gepubliceerd in weersvoorspellingen, apps en meteorologische websites.
Interpretatie van de index en aanbevolen maatregelen:
- UVI 1–2 (Laag): Minimale risico’s. Bescherming alleen nodig voor zeer lichte huid.
- UVI 3–5 (Matig): Gemiddeld risico. Zoek schaduw rond het middaguur, draag een hoed en zonnebril, breng zonnebrandcrème aan.
- UVI 6–7 (Hoog): Hoog risico. Verhoogde bescherming nodig: beperk blootstelling aan de zon tussen 10:00–16:00, draag beschermende kleding, breng zonnebrandcrème aan.
- UVI 8–10 (Zeer hoog) / 11+ (Extreem): Zeer hoog risico. Onbeschermde huid kan binnen enkele minuten verbranden. Blijf in de schaduw, draag volledige beschermende kleding, hoed, zonnebril en gebruik actief zonnebrandcrème.
Voor mensen met albinisme moet het monitoren van de UVI routine worden. Het plannen van wandelingen, reizen, sporten of zelfs dagelijkse routes naar werk of school volgens de voorspelde UVI maakt proactief risicobeheer mogelijk. “Hoogrisico-uren” zijn wanneer de zon hoog aan de hemel staat (~10:00–16:00), maar in de zomer en tropische gebieden kan dit interval langer zijn. Zich richten op UVI-cijfers in plaats van persoonlijke sensaties is een wetenschappelijke, op bewijs gebaseerde aanpak die willekeur en onderschatting bij fotobescherming elimineert.
13. Digitale technologieën en de Skinive AI‑app: een nieuw niveau van preventie
De moderne dermatologie ondergaat een digitale transformatie, waarbij technologie een integraal hulpmiddel wordt voor zowel artsen als patiënten. Centraal in dit proces staat kunstmatige intelligentie (AI), specifiek het onderdeel gericht op machine learning voor medische beeldanalyse.
Wereldwijd groeit de interesse in dit vakgebied snel: het aantal wetenschappelijke publicaties, door regelgevende instanties goedgekeurde AI‑gebaseerde medische apparaten en beschikbare mobiele applicaties neemt exponentieel toe. Deze systemen worden getraind op uitgebreide databases met honderden duizenden afbeeldingen van verschillende dermatologische aandoeningen — van acne en eczeem tot melanoom en basaalcelcarcinoom. De algoritmen leren complexe patronen te herkennen, vaak nauwelijks zichtbaar voor het blote oog, die kenmerkend zijn voor specifieke huidveranderingen.
De belangrijkste waarde van AI in de dermatologie ligt niet in het vervangen van de arts, maar in het versterken van hun mogelijkheden en het ondersteunen van patiënten. Deze technologieën dienen als krachtig hulpmiddel voor triage en vroege screening. Ze kunnen een huidfoto direct analyseren, potentieel gevaarlijke gebieden markeren die snelle professionele aandacht vereisen, en zo de tijd verkorten van het opmerken van een verandering tot het raadplegen van een specialist. Voor mensen met albinisme die in regio’s wonen met beperkte toegang tot dermatologen, kunnen dergelijke tools een cruciale schakel in het zorgsysteem vormen.
Mobiele applicaties zoals Skinive – Mole checker app vormen een praktische toepassing van deze technologieën, aangepast voor dagelijks gebruik. Hun functionaliteit gaat verder dan simpele scanning en vormt een uitgebreid ecosysteem voor het beheren van fotobescherming:
- UV‑indexmonitoring met voorspelling: In tegenstelling tot statische weersberichten integreren gespecialiseerde apps de geografische locatie van de gebruiker, tijdstip van de dag, seizoen en bewolking om gepersonaliseerde, actuele informatie te geven over UV-risico nu en in de komende dagen. Dit stelt gebruikers in staat buitenactiviteiten te plannen, bijvoorbeeld een wandeling naar de ochtend te verplaatsen bij extreme UV of volledige zonbescherming voor te bereiden voor reizen naar zonnige gebieden.
- Gepersonaliseerde timer voor veilige zonblootstelling: Een belangrijke functie voor mensen met albinisme. Het algoritme houdt rekening met zeer lichte of fototype I‑huid (typisch voor albinisme), aangebrachte zonnebrandcrème met specifieke SPF, de actuele UV‑index en mogelijk het type kleding, en berekent de aanbevolen veilige tijd voordat potentiële fotobeschadiging kan optreden. Deze timer maakt abstracte adviezen zoals “blijf niet te lang in de zon” concreet, meetbaar en begrijpelijk, en helpt een intuïtief gevoel van veiligheid te ontwikkelen.
- Vroege beoordeling van huidveranderingen met AI‑algoritmen: Gebruikers kunnen hun huidconditie regelmatig documenteren, waardoor een digitaal huidpaspoort ontstaat. Wanneer een nieuwe laesie verschijnt of een bestaande verandert (papel, plaque, schilferig gebied), gebruikt het systeem getrainde neurale netwerken voor een eerste beoordeling. Belangrijk: AI stelt geen diagnose; het beoordeelt risico en markeert veranderingen die waarschijnlijk dermatologische consultatie vereisen (bijvoorbeeld aangegeven als “arts nodig” of “hoog risico”). Voor iemand met meerdere actinische keratoses helpt dit om typische stabiele laesies te onderscheiden van nieuwe, atypische groei — een taak die zelfs bij zelfcontrole moeilijk is.
Het integreren van deze functies zet een nieuw preventiestandaard neer, waarbij de aanpak verschuift van reactief (handelen nadat een probleem ontstaat) naar voorspellend of proactief. Technologie verzorgt routinematig de monitoring van objectieve risicoparameters (UV‑index) en biedt hulpmiddelen voor regelmatige zelfobservatie, waardoor de patiënt van een passieve toeschouwer verandert in een actieve deelnemer in de gezondheid van de eigen huid.
Een fundamenteel principe blijft echter: digitale hulpmiddelen zijn ondersteunende middelen voor vroege risicodetectie, maar de uiteindelijke diagnose, klinische beslissingen en behandeling blijven de exclusieve bevoegdheid van een gekwalificeerde dermatoloog.
14. Zelfonderzoek op huidkanker: regelmaat als hoeksteen van vroege opsporing
Ondanks het belang van technologie en professionele monitoring, blijft de meest toegankelijke en directe methode voor huidcontrole regelmatig zelfonderzoek. Het doel is het opsporen van nieuwe of veranderende laesies die professionele aandacht kunnen vereisen. Effectief zelfonderzoek hangt niet af van perfecte kennis van elk type huidkanker, maar van het ontwikkelen van een gewoonte van systematische en zorgvuldige observatie.
Optimale frequentie: één keer per maand. Dit interval is voldoende om merkbare veranderingen bij te houden, maar niet zo vaak dat het belastend wordt. Voer het onderzoek uit in een goed verlichte ruimte, met een grote spiegel en een tweede spiegel voor moeilijk zichtbare plekken zoals de rug, achterkant van de dijen en de hoofdhuid onder het haar. Inspecteer het hele lichaam, inclusief tussen de vingers en tenen, voetzolen, nagelbedden en genitaliën, aangezien huidkanker, hoewel zeldzaam, overal kan voorkomen.
Tijdens het onderzoek, let op alles volgens de “lelijke eendjes”-regel — laesies die verschillen van andere in kleur, grootte, vorm of textuur. Specifieke waarschuwingssignalen zijn:
- Nieuwe, snel groeiende papels of nodules
- Niet-genezende wonden of zweren die enkele weken aanhouden, soms bloedend of gekorst
- Elke bestaande vlek of plaque die grenzen verandert (asymmetrisch of onregelmatig wordt), kleur (donkerder, lichter of gevlekt wordt), grootte of verheffing
- Subjectieve sensaties zoals jeuk, gevoeligheid of tintelingen in een langdurige laesie
Voor mensen met albinisme, wiens huid vaak meerdere chronische fotobeschadigingen vertoont (droogheid, sproeten, atrofische plekken), is zelfonderzoek uitdagender. Het bijhouden van een eenvoudig foto‑archief is nuttig: maak elke 3–6 maanden foto’s van zwaar aangetaste gebieden (gezicht, onderarmen, onderbenen). Het vergelijken van huidige beelden met eerdere helpt om geleidelijke veranderingen objectief op te sporen die dagelijks mogelijk worden gemist. Belangrijk:blijf rustig bij het ontdekken van een verdachte laesie — documenteer deze en plan een afspraak bij een dermatoloog.
15. Contact met een dermatoloog: opbouwen van langdurige partnerschappen
Zelfs met zorgvuldig zelfonderzoek en digitale hulpmiddelen blijft het laatste woord in diagnose en behandeling altijd bij de dermatoloog liggen. Voor een persoon met albinisme is het opbouwen en onderhouden van contact met een specialist een strategische taak, net zo belangrijk als zonbescherming zelf. Dit is vooral cruciaal in regio’s met beperkte toegang tot gekwalificeerde dermatologen, waar elk bezoek aanzienlijke inspanning en middelen vereist.
Het ideale model verschuift van situatiegerichte, probleemgedreven bezoeken naar gepland, continu toezicht. Het doel is niet alleen het behandelen van bestaande actinische keratoses of huidkankers, maar ook het voorkomen ervan en het garanderen van vroege opsporing. Vanaf het eerste consult bespreek je een individueel monitoringplan met de arts, rekening houdend met leeftijd, mate van fotobeschadiging, geografische omstandigheden en sociale factoren. Dit plan kan omvatten:
- Aanbevolen frequentie van controles (bijv. elke 6–12 maanden)
- Dermoscopische mapping van alle verdachte naevi en keratoses
- Duidelijke instructies voor actie bij het verschijnen van nieuwe laesies tussen bezoeken
Waar toegang tot specialisten beperkt is, kunnen huisartsen, kinderartsen of medewerkers van mobiele klinieken van NGO’s als eerste aanspreekpunt dienen. Hun bewustzijn van albinisme-specifieke risico’s is essentieel. Patiënten of verzorgers moeten belangrijke informatie communiceren: hoog oncologisch risico, pijnloze aanvang van de meeste laesies, en de noodzaak van verwijzing naar een dermatoloog bij enige twijfel.
Contact met lokale of internationale organisaties die mensen met albinisme ondersteunen, kan helpen bij het vinden van specialisten of het regelen van telemedicine-consultaties, waardoor de kloof wordt overbrugd tussen patiënten in afgelegen gebieden en experts in grote centra.
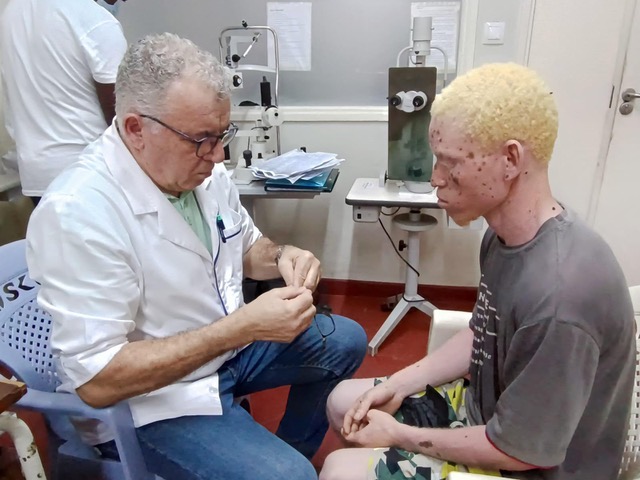

Contact met een dermatoloog moet daarom worden gezien als een langdurig partnerschap, gericht op het behouden van een gezonde huid gedurende het hele leven. Een betrokken patiënt die vragen stelt, monitoringplannen bespreekt en op verantwoorde wijze de aanbevelingen opvolgt, vergroot de effectiviteit van deze samenwerking aanzienlijk en legt een basis voor veiligheid en welzijn.
16. De rol van wereldwijde en regionale gemeenschappen: collectieve kracht bij het aanpakken van systemische uitdagingen
De uitdagingen waarmee mensen met albinisme worden geconfronteerd, met name op het gebied van gezondheid en sociale integratie, zijn vaak niet alleen individueel, maar systemisch. Deze problemen zijn moeilijk alleen aan te pakken. Hier wordt de rol van gemeenschapsorganisaties, verenigingen en internationale netwerken essentieel. Door krachten te bundelen, creëren zij ondersteunende infrastructuren, pleiten zij voor wetgeving en doorbreken zij diepgewortelde stereotypen. Hun werk richt zich op verschillende kerngebieden, die elk direct invloed hebben op huidkankerpreventie en kwaliteit van leven.
Juridische bescherming en anti-stigma-inspanningen vormen de basis. In veel landen, vooral in Afrika, worden mensen met albinisme geconfronteerd met discriminatie, geweld en sociale isolatie vanwege diepgewortelde mystieke overtuigingen. Organisaties voeren doorlopende educatieve campagnes met lokale gemeenschappen, opinieleiders en media, waarbij zij de genetische aard van albinisme uitleggen. Ze pleiten ook voor wetten die geweld en discriminatie strafbaar stellen, zodat mensenrechten worden gewaarborgd. Zonder basisveiligheid en sociale acceptatie zijn medische programma’s beperkt effectief.
Toegang tot beschermende middelen biedt directe, levensreddende ondersteuning. In regio’s met lage inkomens, waar gespecialiseerde zonnebrandcrèmes en beschermende kleding niet beschikbaar of onbetaalbaar zijn, worden NGO’s cruciale distributiekanalen. Ze organiseren de levering van crèmes met hoge SPF, breedgerande hoeden, UV-filter zonnebrillen en beschermende kleding. Belangrijk is dat dit niet slechts een eenmalige humanitaire zending betreft, maar de ontwikkeling van duurzame lokale programma’s, training in correct gebruik en, waar mogelijk, het opzetten van lokale productie om kosten te verlagen.
Medische ondersteuning en kennisdeling vormen een ander belangrijk gebied. Veel organisaties organiseren medische missies waarbij dermatologen en chirurgen huidonderzoeken uitvoeren, cryotherapie voor actinische keratoses aanbieden, tumoren verwijderen en lokale zorgverleners trainen. Ze creëren ook educatief materiaal in lokale talen — brochures, posters en video’s — over fotobescherming en zelfonderzoek.
Een bijzonder impactvol voorbeeld is Kanimambo – Association for the Support of Albinism, actief in Mozambique sinds 2012. Kanimambo plaatst educatie centraal in haar missie, als de krachtigste en meest duurzame vorm van bescherming voor mensen met albinisme. Via doorlopende bewustmakingsinitiatieven in de gemeenschap, training van leraren en verzorgers, en brede educatieve programma’s bouwt de vereniging een basis van begrip en veiligheid, omdat zinvolle bescherming begint bij kennis en geïnformeerde dagelijkse praktijken. Naast educatie levert Kanimambo essentiële preventieve middelen zoals crèmes met hoge SPF, genezende crèmes, voorgeschreven brillen, UV-beschermende zonnebrillen en breedgerande hoeden, terwijl het regelmatige oogheelkundige missies uitvoert en sociale en professionele integratie ondersteunt. De samenwerking met Skinive versterkt deze missie door betrouwbare begeleiding en tools voor vroege risicodetectie toegankelijker te maken, waarmee het gedeelde doel wordt ondersteund: het verminderen van vermijdbare sterfte en mensen met albinisme veilig en zelfverzekerd in de zon laten leven.
Netwerken zoals het Africa Albinism Network dienen als platforms om best practices over het continent te delen en zo de collectieve impact te vergroten. Het Zuid-Afrikaanse ALBINISM SA richt zich op belangenbehartiging, educatie en het verstrekken van zonbeschermingsproducten. Het Russischtalige project Mila for Africa Kenya legt de nadruk op directe medische en humanitaire hulp, het leveren van zonnebrandcrèmes en het creëren van veilige ruimtes op scholen.
Deze en vele andere groepen vormen een globaal ondersteunend ecosysteem dat niet alleen vandaag levens redt, maar ook werkt aan een wereld waarin mensen met albinisme hun volledige potentieel kunnen bereiken, vrij van vooroordelen en levensbedreigende risico’s op huidziekten.
17. Kinderen met albinisme: bescherming begint vroeg
De dermatologische ontwikkeling bij albinisme wordt al in de vroegste jaren bepaald. Fotobeschadiging is cumulatief, en elke zonnebrand in de kindertijd draagt bij aan de cellulaire en moleculaire belasting die jaren later kan blijken als actinische keratoses of huidkanker. De kindertijd is dus niet alleen een periode van kwetsbaarheid, maar ook een kritisch venster waarin een goed gestructureerd beschermingssysteem een diepgaande invloed kan hebben op de uitkomsten voor het hele leven. De rol van ouders, verzorgers, leraren en vrijwilligers is hierbij van het grootste belang.
Bescherming begint met het creëren van een veilige omgeving. In de babyfase betekent dit: direct zonlicht vermijden, kinderwagens met brede kap gebruiken, UV-filters op auto- en huisramen toepassen, en zachte maar dichte kleding kiezen die armen en benen bedekt. Naarmate kinderen groeien en zelfstandiger worden, verschuift de focus van directe controle naar educatie en het vormen van gewoonten. Kinderen moeten op leeftijdsadequate wijze worden geleerd over “zonvaardigheid”: waarom hoeden en zonnebrillen nodig zijn, waarom zonnebrandcrème ook op bewolkte dagen moet worden aangebracht, en waarom spelen in de schaduw veiliger is. Het routine maken van deze handelingen in plaats van het opleggen van straffen is een belangrijk pedagogisch doel.


Onderwijsinstellingen hebben een speciale verantwoordelijkheid. Scholen en kinderdagverblijven moeten veilige ruimtes bieden, wat vereist dat leraren zich bewust zijn van albinisme en de bijbehorende risico’s. Eenvoudige maatregelen — zoals het toestaan van hoeden en zonnebrillen in de klas, het bieden van beschutte speelplaatsen, het aanpassen van buitenschoolschema’s aan periodes met lage UV-straling, en het beschikbaar stellen van zonnebrandcrème voor herhaald gebruik — kunnen inclusieve en veilige omgevingen creëren. Vrijwilligers en NGO’s spelen een cruciale rol bij het trainen van personeel en het leveren van de benodigde middelen.
Ouders zouden ook vroegtijdige zelfonderzoekgewoonten moeten aanleren, bijvoorbeeld door ze om te zetten in speelse of rituele activiteiten om verantwoordelijkheid voor het eigen lichaam te stimuleren. Sterke fotobeschermingsgewoonten die in de kindertijd worden gevormd, worden een natuurlijk onderdeel van de identiteit en vormen het krachtigste preventieve hulpmiddel. Investeren in de huidbescherming van een kind is daarom een directe investering in een gezond, volwaardig en lang leven, met minimaal risico op ernstige ziekten op volwassen leeftijd.
18. Psychologie en vermoeidheid door zonbescherming
De psychologische belasting van het leven met albinisme, vooral de noodzaak van constante, levenslange zonbescherming, blijft vaak in de schaduw van medische richtlijnen, maar beïnvloedt aanzienlijk de kwaliteit van leven en de naleving van preventieve maatregelen.
Vermoeidheid door zonbescherming is een reëel fenomeen. Het uit zich in irritatie, neerslachtigheid of emotionele uitputting door het dagelijks plannen, onthouden en uitvoeren van beschermingsroutines. Het vertegenwoordigt chronische stress die voortkomt uit constante kwetsbaarheid en het onvermogen om buiten te ontspannen zoals leeftijdsgenoten.
Daarnaast versterken stigma en sociale druk deze belasting. Het dragen van speciale kleding, breedgerande hoeden en donkere brillen bij elk weertype trekt aandacht, vragen, plagerijen of sociale uitsluiting, vooral tijdens de adolescentie. In sommige culturen is het stigma extreem en levensbedreigend. Zelfs in meer tolerante samenlevingen kunnen geïnternaliseerde gevoelens van “anders zijn” moeilijk zijn.
Psychologische ondersteuning moet een integraal onderdeel zijn van de volledige zorg. Het is belangrijk om gevoelens van vermoeidheid, verdriet of frustratie te normaliseren. Ondersteuning kan verschillende vormen aannemen: individuele of groepspsychotherapie voor het veilig uiten van emoties; deelname aan gemeenschappen van mensen met albinisme voor wederzijdse steun; begeleiding voor gezinnen om noodzakelijke bescherming te combineren met het bevorderen van zelfstandigheid en zelfvertrouwen.
Het erkennen en legitimeren van de psychologische aspecten van albinisme is even belangrijk als medische zorg. Dit stelt individuen in staat niet alleen voor hun huid te zorgen, maar ook hun mentale welzijn te behouden, veerkracht op te bouwen en hun uniekheid te accepteren als onderdeel van hun identiteit in plaats van als een beperkende factor.
19. Conclusie: Een levende checklist voor een vol leven met albinisme
Albinisme is een genetisch feit, geen veroordeling tot onvermijdelijke ernstige huidproblemen. Moderne kennis toont duidelijk aan dat de tragische statistieken van huidkankerincidentie en mortaliteit, vooral in gebieden met hoge UV-straling, vooral het gevolg zijn van informatietekorten, gebrek aan middelen en systemische ondersteuning. De meeste gevolgen zijn voorkombaar. Overgaan van passieve kwetsbaarheid naar actief risicobeheer is mogelijk en gebaseerd op duidelijke, uitvoerbare principes.
Een praktisch pad naar veiligheid kan worden gezien als een levend actie-algoritme, geïntegreerd in het dagelijks leven:
- Onverzettelijke fotobescherming als basis. Consistent gebruik van breed spectrum SPF 50+ zonnebrandcrème, beschermende kleding met UPF, breedgerande hoeden, kwaliteitszonnebrillen en planning van activiteiten volgens de UV-index.
- Waakzaam huidmonitoring. Maandelijks zelfonderzoek volgens een duidelijke routine, bijhouden van een fotoarchief om veranderingen te volgen, en de gewoonte ontwikkelen om nieuwe of veranderende laesies op te merken.
- Gebruik van moderne hulpmiddelen. Integratie van digitale assistenten voor UV-indexmonitoring, veilige blootstellingstimers en voorlopige beoordeling van verdachte huidveranderingen, wat objectiviteit en discipline toevoegt aan zelfmonitoring.
- Tijdige consultatie bij een specialist. Opbouwen van een langdurig partnerschap met een dermatoloog en direct raadplegen bij zorgwekkende signalen, zonder afwachtende houding.
In combinatie met gemeenschapssteun en aandacht voor psychologisch welzijn veranderen deze stappen albinisme van een constante bedreiging in een beheersbare aandoening, met begrepen en geminimaliseerde risico’s. Kennis, preventie en technologie bieden samen niet alleen veiligheid, maar ook de mogelijkheid om een vol, actief en vrij leven te leiden, niet langer overschaduwd door angst.
20. “Ik Wil van de Zon Houden”: Kato’s Moeilijke Verhaal
Emin, vertel ons over de dag dat Kato werd geboren.
Mijn vrouw Naomi schreeuwde van de pijn. En toen alles voorbij was en de vroedvrouw hem naar buiten bracht — was er stilte. Hij was wit als melk, met wit haar en roze huid. De vroedvrouw deinsde terug. Ze liet hem op het bed vallen zonder hem aan te raken. Ze zei alleen: “Zeru zeru.” Geest. Spirit. Toen zei ze: “Hij kan hier niet blijven.” Toen ik weer bij zinnen kwam, was ik bang. We waren allemaal bang.
Hoe veranderde het leven van jullie gezin daarna?
Mijn vrouw ging niet meer naar de markt. Buren vermeden ons huis. Kinderen schreeuwden “mzee!” (wit) en gooiden stenen op het dak. Werken op het veld werd onmogelijk — wie konden we hem toevertrouwen? De zon zou hem in tien minuten verbranden. We hielden hem overdag binnen. Zoals een klein kuikentje.
Beschrijf een normale dag wanneer Kato in de zon is. Wat gebeurt er?
Eerst wordt zijn huid rood. Snel, alsof hij geslagen is. Dan begint hij te huilen van de pijn. Tegen de avond verschijnen blaren gevuld met vocht. Ze barsten en de huid schilfert in vellen af. Daaronder is het roze en rauw, zoals bij een pasgeborene. Hij kan niet slapen. Elk contact met het laken doet pijn. We leggen er natte doeken op, maar het helpt nauwelijks. Na een paar dagen blijft er een donkere, harde plek achter. Die verdwijnt niet. Hij heeft er al veel op zijn handen en nek.
En zijn ogen? Heeft hij klachten?
Constant. Zelfs binnen in de hut, als hij naar een kier in de deur kijkt, knijpt hij zijn ogen samen en zegt dat het “prikt als naalden.” Buiten, zonder bril, tranen en pijn onmiddellijk. Hij wrijft met zijn vuisten over zijn ogen. De missie gaf ons ooit een bril, maar die is groot en schuift altijd af. Als hij hem niet draagt, zijn zijn ogen rood, alsof hij een week niet heeft geslapen.
Wat is het moeilijkste in het dagelijkse leven nu?
De zon. Altijd de zon. Geen wolken betekent dat Kato vandaag in een donkere kamer blijft. Weer. Hij is zeven. Hij wil rennen. Maar zelfs in de schaduw — na een uur brandt hij al. Ook het gereflecteerde licht van het zand brandt. We moeten hem waarschuwen voor de zon, dat het weer pijn zal doen.
En de huid, die harde plekken? Wat doen jullie?
Wat kunnen we doen? De crème is op. Soms brengen donoren wat, soms niet. Die plekken op zijn handen, op zijn voorhoofd… ze zijn ruw, scheuren soms en zweren. Mijn vrouw wrijft ze in met palmolie om ze iets zachter te maken. De oude vrouw zegt dat het komt omdat hij geen mens is, dat geesten sporen achterlaten. Ik weet dat het van de zon komt. Maar de dokter is drie dagen weg. Geen geld. Geen tijd. En de zon. Natuurlijk zijn we bang dat een van deze zweren iets ernstigs gaat worden, zoals een schimmel. Dat gebeurde bij de zoon van onze buurman… hij stierf op weg naar het ziekenhuis.
Emin, heb je gehoord van technologieën die zouden kunnen helpen? Zoals een telefoon die risico kan inschatten op basis van een foto?
Bedoel je dat serieus? We hebben geen telefoon met zo’n camera. We hebben niet eens elektriciteit om hem op te laden. Dat is voor mensen in de stad. Voor witte mensen. Onze realiteit is hitte, stof en angst dat die harde plek op zijn oor iets ergs wordt. En we zouden het niet eens op tijd weten.
Hoe gaan jullie ermee om? Hebben jullie een routine?
Voor tien uur ‘s ochtends en na vier uur — dat is zijn tijd, als het absoluut nodig is. Vrijwilligers hebben het ons geleerd. Hij draagt mijn overhemd met lange mouwen en een hoed, we smeren het resterende beetje crème op zijn gezicht en handen. Hij beweegt snel, kijkt niet rond. Midden op de dag — nooit. Dat is de regel.
Wat geeft jullie hoop?
Hij zelf. Hij leerde lezen voordat hij in de zon kon lopen. Soms zegt hij: “Papa, in dit boek vliegen mensen in machines. Ik bouw er één met een dak.” Hij droomt van een dak. En van houden van de zon. Als het regent en de wolken de lucht bedekken — dat zijn onze feestdagen. Hij kan naar buiten, alles bekijken: de vogels, het wiel, het groene gras. Hij neemt alles in zich op. Op die dagen is hij gelukkig, omdat hij kan zien zoveel hij wil.
Wat is jullie grootste droom voor Kato?
Dat hij leeft. Gewoon leeft. Dat angst zijn toekomst niet opeet. Dat mensen hem als mens zien, niet als teken. Dat is alles. En dat hij altijd een dak boven zijn hoofd heeft. Voor zijn hele leven.
Beeldcredits: Foto’s beschikbaar gesteld door Kanimambo – Association for the Support of Albinism




