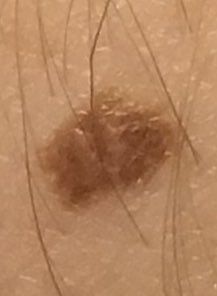
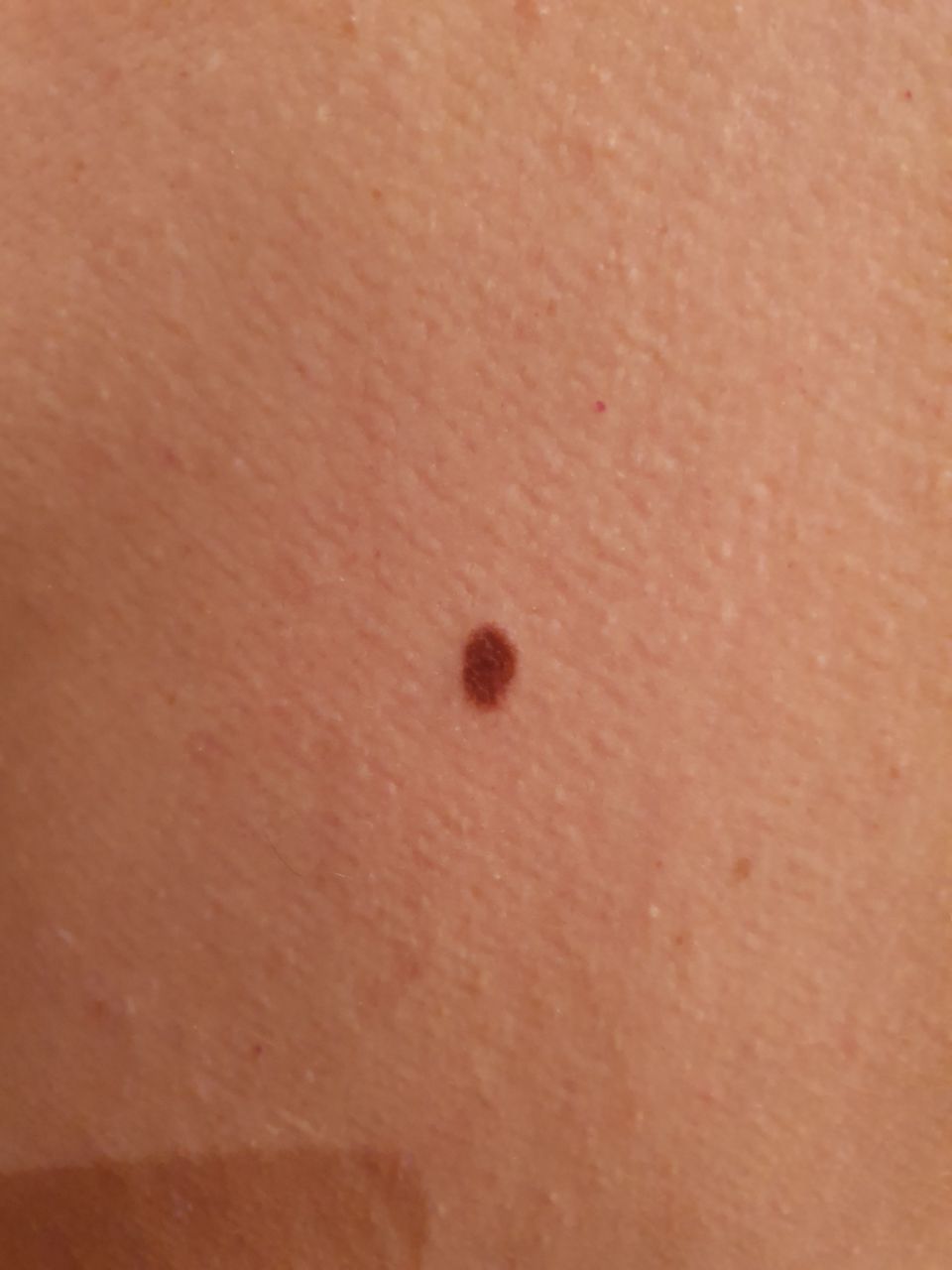
単純母斑(良性母斑、色素性母斑、ほくろ、あざ)-皮膚の良性新生物で、皮膚の上にわずかに隆起したシミまたは小結節である。単純性母斑には、先天性のものと後天性のもの(年齢に関係なく特徴的に現れる)がある。新生児の約3%が複数の単純性母斑を有する。年齢とともに、多発性の割合は増加する。性別では、単純性母斑は男性より女性に多く、それぞれ3:2の割合である。
素因
単純性母斑が出現する明確な理由はない。程度の差こそあれ、新生物のリスクを増加させる素因について話すことが適切である:
- 遺伝的要因:色素性母斑の出現はヒトのゲノムに起因する可能性がある;
- 紫外線:人工紫外線または太陽紫外線は、母斑細胞(母斑細胞)の繁殖を早め、メラニン(母斑に蓄積する色素)の過剰産生を引き起こす;
- ホルモンの変化:体内のホルモン変動(特に性ホルモン、甲状腺ホルモン、副腎皮質ホルモン)は、新しい母斑の出現や既存の母斑の成長に影響を与える;
- 電離放射線、ウイルス性疾患、外傷も単純性母斑の出現や成長を誘発することがある。
診断
単純性母斑の診断は、日常的な形成の検査と皮膚鏡検査を含む臨床検査に基づいて行われる。悪性腫瘍が疑われる場合は、生検を行います。
症状
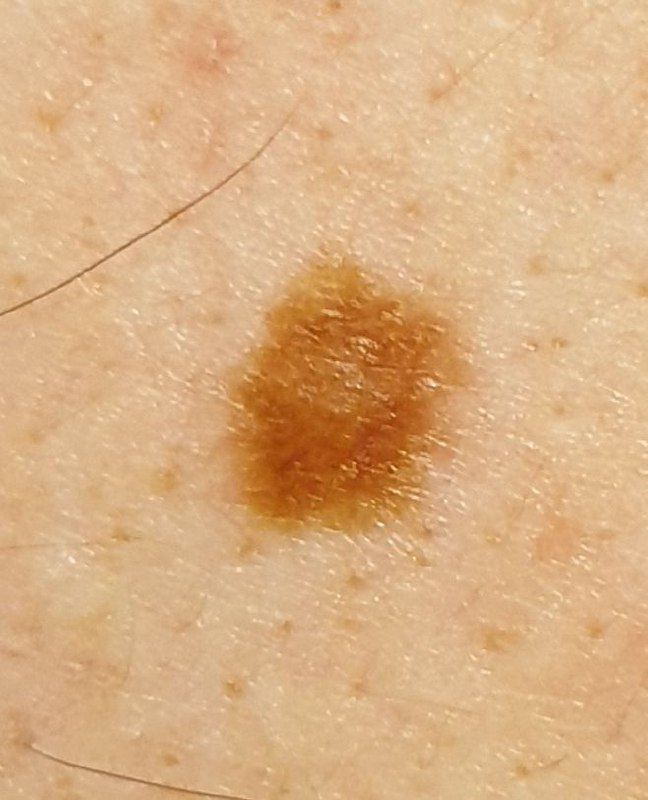
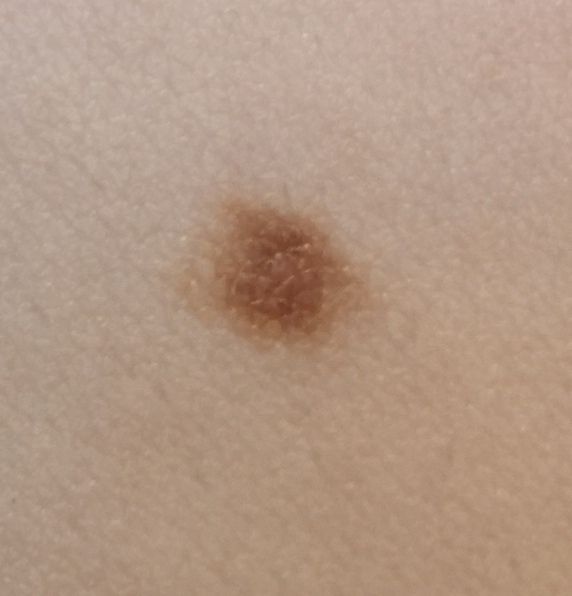
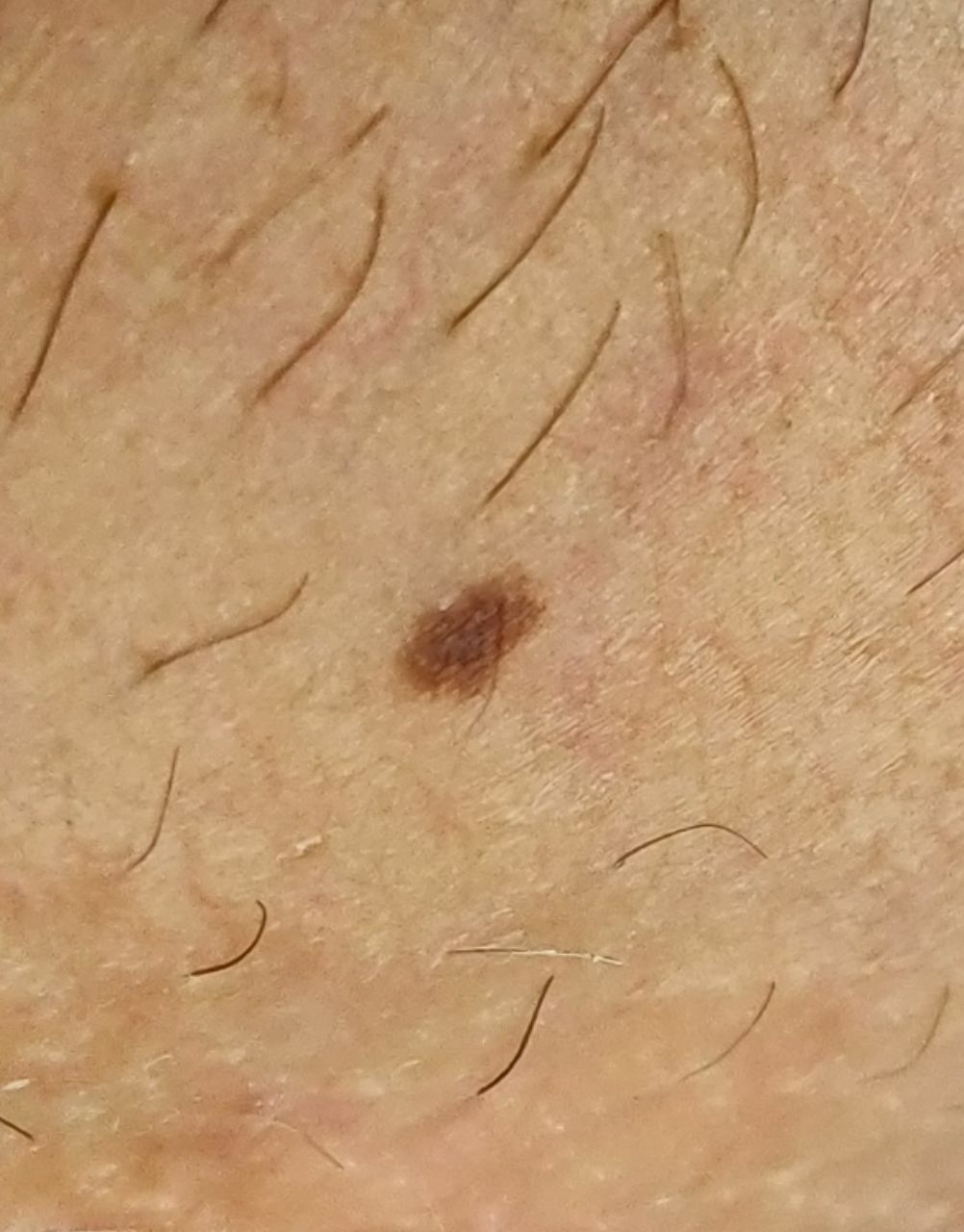
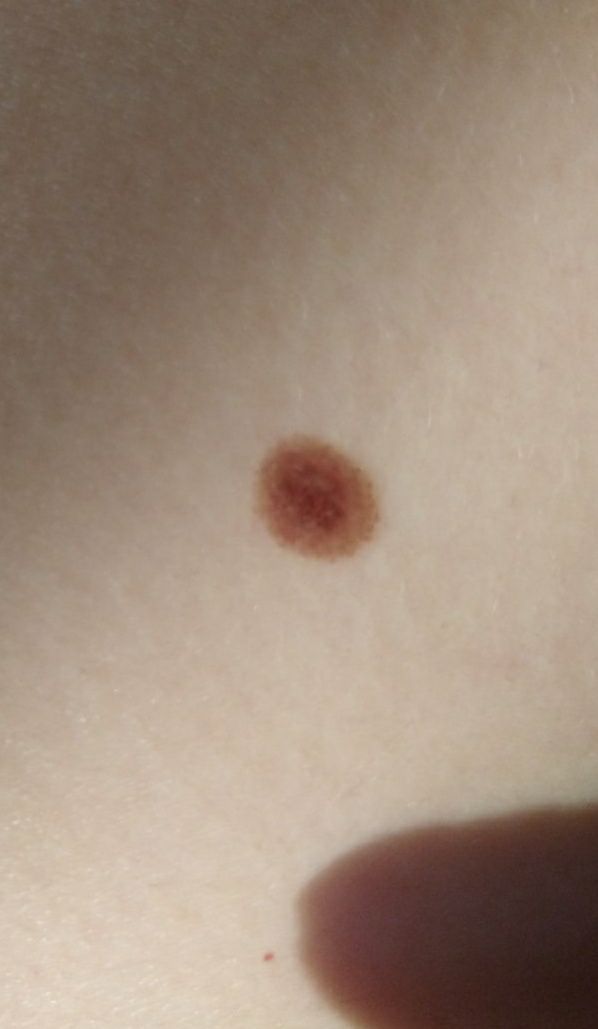
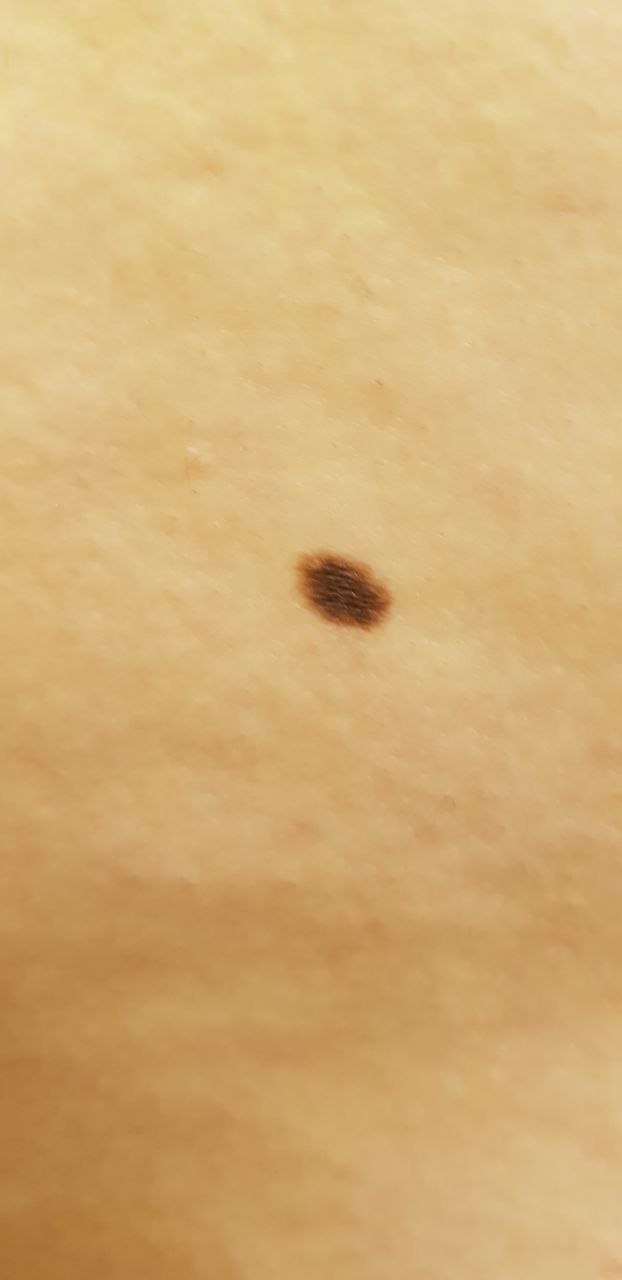
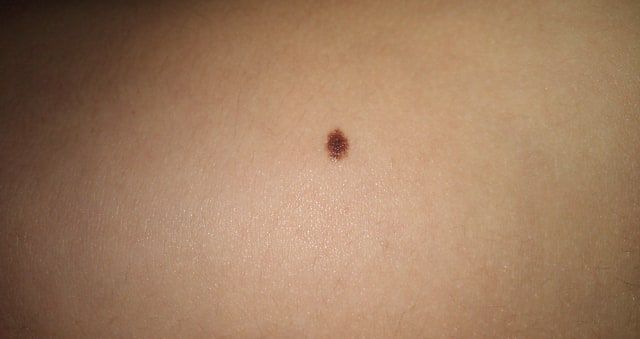
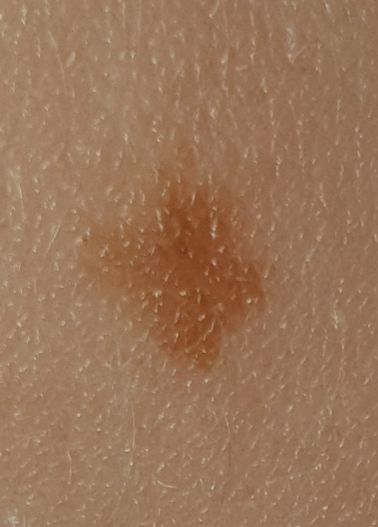
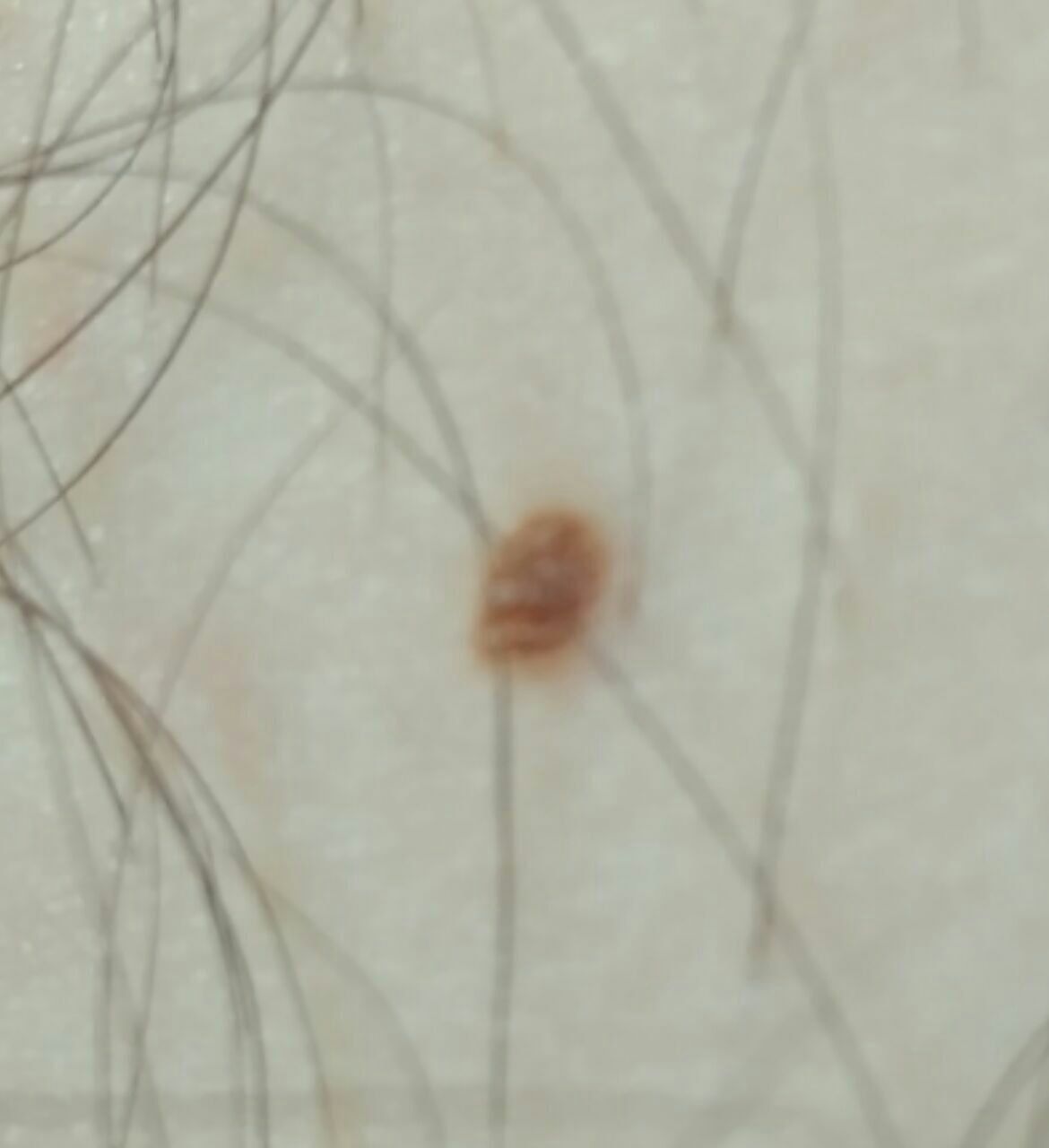
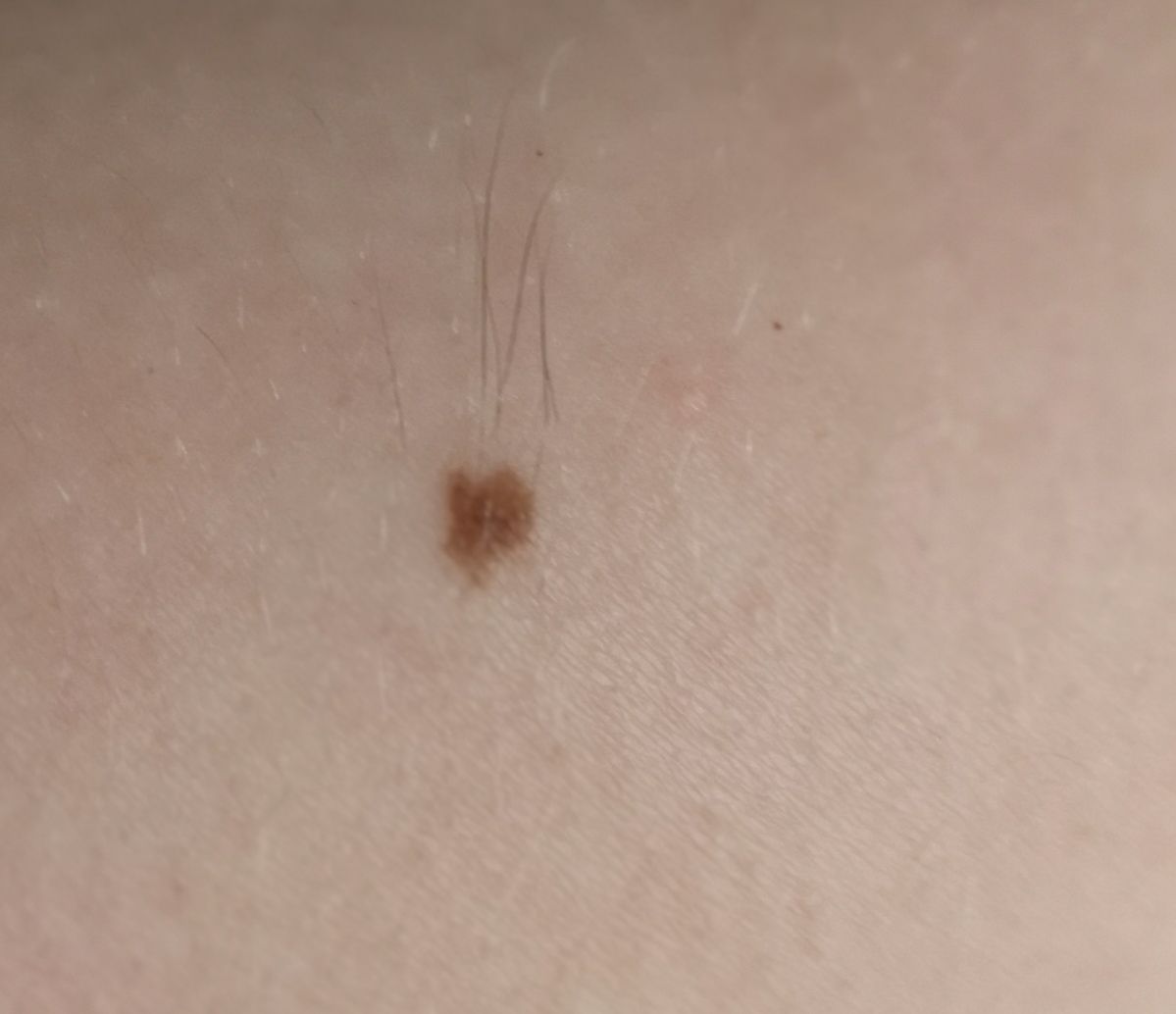
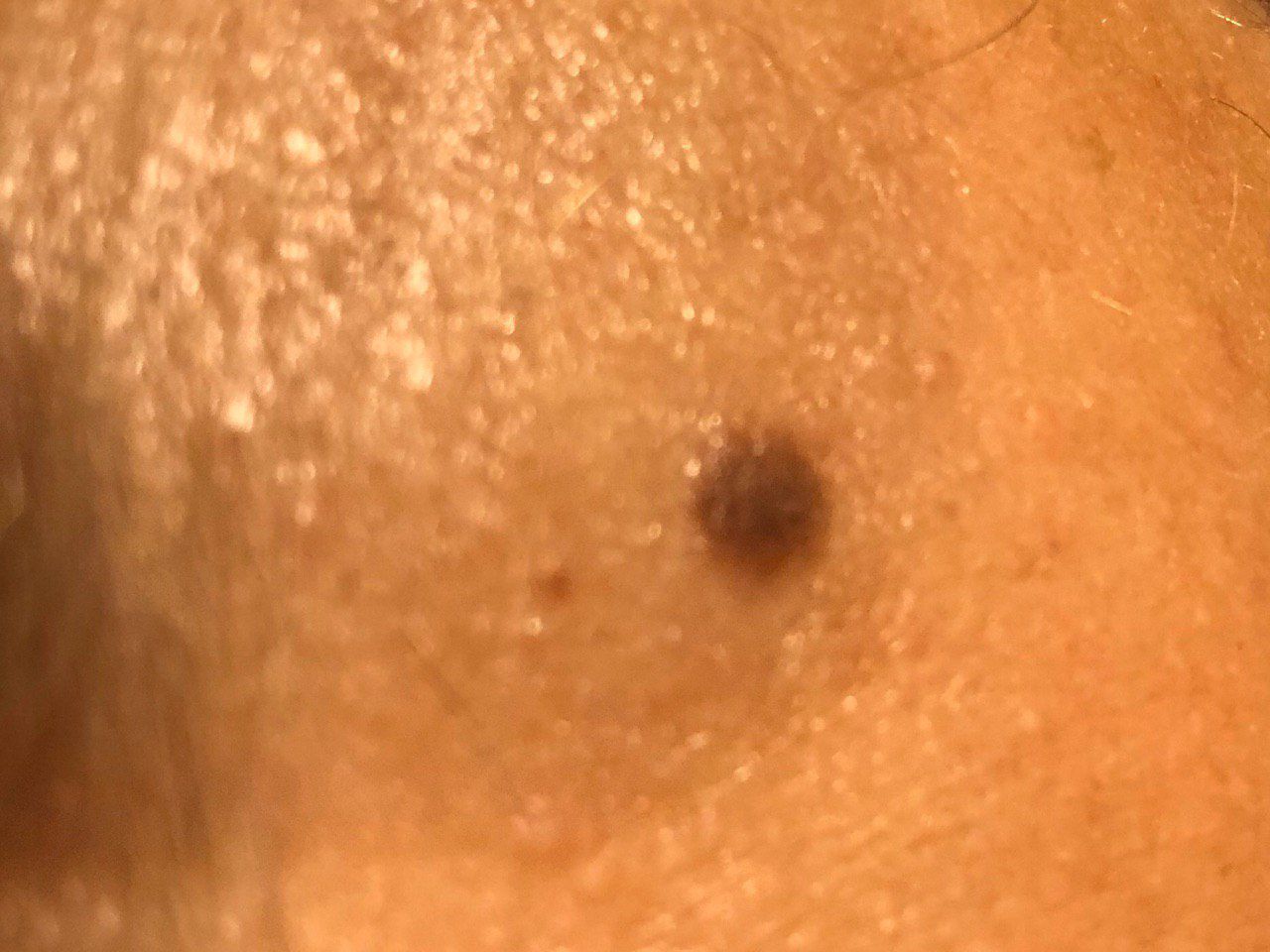
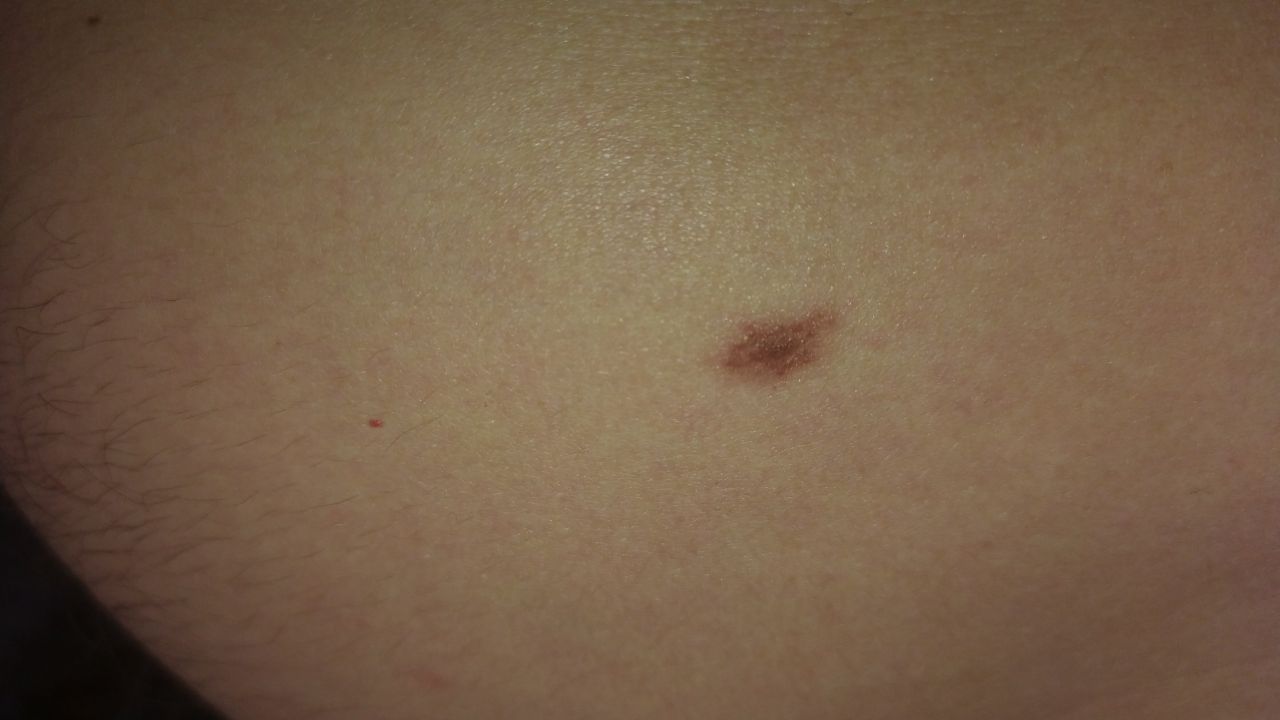
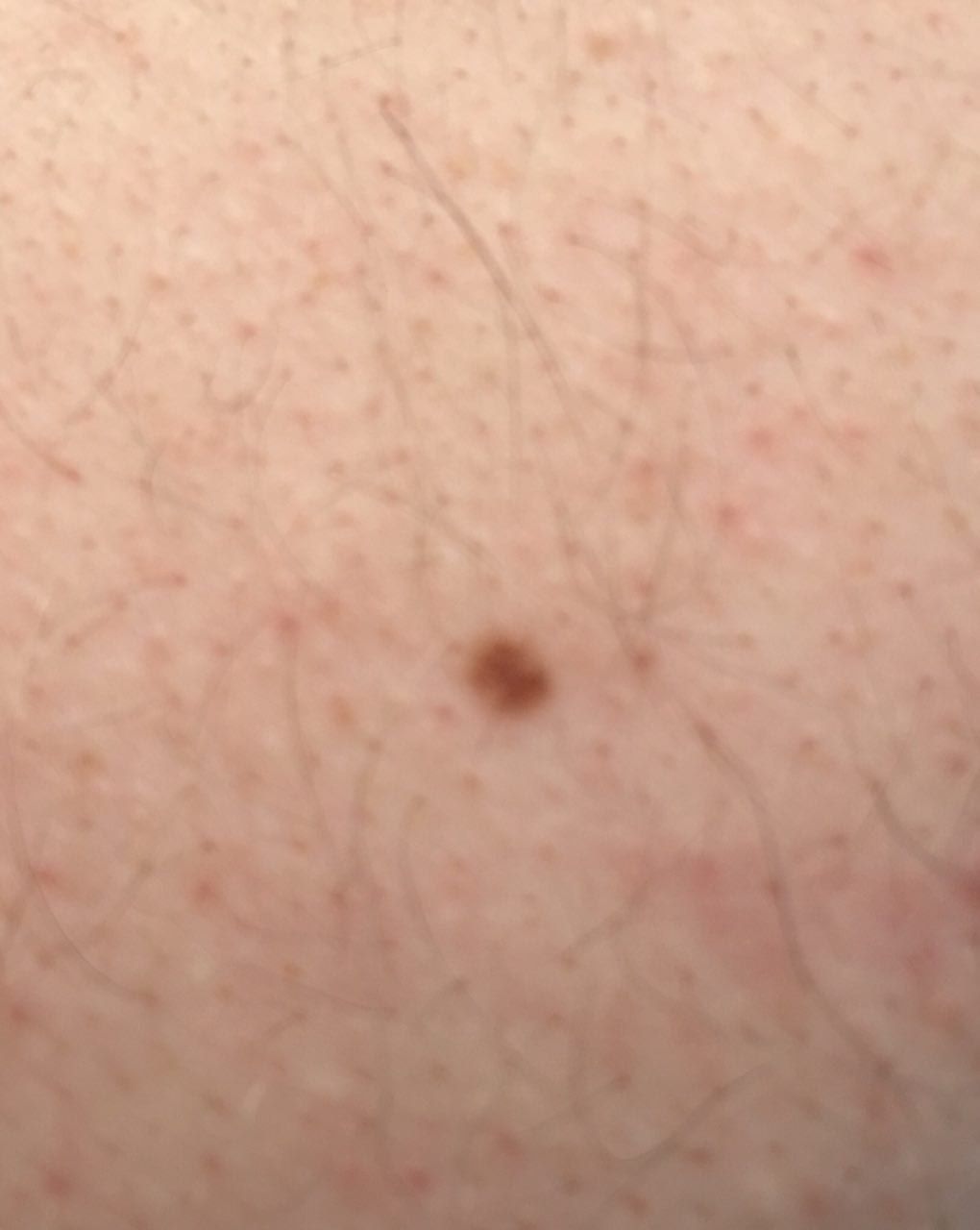
単純性母斑を視診すると、点状またはわずかに隆起した小結節と判断される。多くの場合、左右対称(楕円形または円形)に形成されますが、先天性の母斑でサイズが大きい場合は不整形になることもあります。母斑の表面は普通の皮膚の質感である(まれに-皮膚の模様とわずかに異なる)。
良性母斑の境界は明瞭で均一である。大きい母斑や巨大な先天性母斑は、境界が凸凹していることがある。単純性母斑の色は褐色から暗褐色まで様々で、色素の分布は全体的に均一である。時に、中心から周辺に向かうにつれて色の濃さが漸減することがある。先天性母斑の色調は生後数年で変化することがある。
良性母斑の存在は毛髪の成長に影響しない。先天性母斑の領域では、通常、顕著な褐色色素沈着と組み合わさって、粗い剛毛がより集中的に成長することはあまりない。
単純な良性母斑の大きさは様々であるが、最も一般的な大きさは10mmまでである。10mm以上の母斑は、ほとんどの場合先天性であるが、稀に20cm以上に達することもある(巨大先天性母斑)。
単純母斑を触診すると、特徴はない。主観的な感覚もない。
母斑は主に体幹(~38%)または四肢(~48%)に発生し、頭頸部(~14%)に発生することは少ない。
足底および手掌面の母斑(肢端母斑)は、形状、輪郭および色素分布が通常の母斑とはやや異なり、特徴的な皮膚模様(”指紋”)の存在と関連している。この局在の母斑は、形状が細長く、輪郭が不均一で、色が濃く、色素分布が平行な縞状である。
皮膚鏡の説明
単純性母斑の皮膚鏡検査では、以下の特徴が観察される:
- 色素網は色素の少ない穴と淡褐色から暗褐色までの均質な線のパターンである。線は形成の周辺まで均一に薄くなっている;
- 点-小さな色素沈着した円形の構造で、中心部に位置するか、網目状の色素沈着線上に認められる;
- グロブル-母斑全体または中心部に均等に分布する大きな色素沈着性環状構造で、周辺部にはほとんど見られない;
- 斑-中心部に位置する色素沈着した構造のない領域;
- 血管網-わずかに湾曲したびまん性の単形血管で代表される;
- 星の輝き-周辺部に光線の形で位置する色素沈着した縞と点;
- 地層全体のびまん性均一染色
尖圭母斑は皮膚鏡画像においていくつかの特徴がある:
母斑細胞の集積は主に溝に、非定型メラノサイトは隆起に認められる。エクリン管は隆起部を通って表皮に開口しており、隆起部と溝部の区別に役立つ;
主なパターンは、棚状、平行、線維状である。繊維状パターンは足底面(体重が最もかかる部位)に多い。
鑑別診断
鑑別診断には、以下のような色素性新生物を用いる:
- 炎症後色素沈着
- 先天性真皮メラノサイトーシス
- 皮脂腺母斑
- ハロ母斑
- スピッツ母斑
- 青色母斑
- 黒子
- 形成不全性母斑
- 黒子型黒色腫
- 黒色腫
リスク
単純母斑は安全であり、メラノーマのリスクを増加させることはない。色素性母斑に外的影響(外傷、紫外線、電離放射線)がない場合、悪性化のリスクは、変化していない皮膚にできる黒色腫のリスクと同等です。単純母斑の悪性の可能性の兆候:外見の変化、主観的感覚の出現。
先天性母斑ではメラノーマのリスクがわずかに増加するが、これは大きな色素性病変(直径20cm以上)に典型的である。20cmまでの先天性母斑を背景とする黒色腫のリスクは1%未満である。
大型で多発性の先天性母斑は、様々な遺伝的症候群や疾患と関連している可能性があるため、このような患者にはより慎重な観察と検査が必要である。
戦術
単純性母斑にダメージがなく、外観や主観的な感覚に変化がない場合、少なくとも年に一度は自己管理(または手の届かない場所で他の人の助けを借りて検査)すれば十分である。母斑の機械的損傷、紫外線や電離放射線の積極的照射、母斑自体の変化や以前はなかった感覚が現れた場合は、皮膚科医または腫瘍専門医に相談する必要があります。
専門医は、さらなる動的経過観察の可能性を決定するか(条件は個々に決定される)、損傷した母斑の切除を指示する。衣服、宝石類、職業上の特徴により、常に慢性的な外傷を受けるような母斑は、除去する必要があります。
動的観察の場合、皮膚新生物の写真固定は大きな価値があり、母斑の外観のわずかな変化さえも決定する。
先天性または後天性のほくろが多発している患者は、春と秋(海水浴シーズンの前後)に皮膚科医または腫瘍内科医による検査が必要である。このような患者には、皮膚新生物マップを作成することも勧められる。
治療
外科的治療(電気メスまたはラジオメスを用いた古典的治療)のみで、組織学的検査は必須。
破壊的方法(レーザー除去や冷凍破壊)による色素性母斑の治療は推奨されない。
防止
母斑の出現とその悪性化を予防するには、皮膚に優しく注意深く接することである:
- 紫外線の制限(日焼けベッド、太陽光線による日焼け);
- 紫外線を浴びる時間帯には、保護クリームを使用する;
- 慢性的な皮膚外傷の除外;
- 電離放射線の制限または除外、職業上の危険;
- 皮膚損傷因子を扱う際の安全対策の遵守;
- 個人衛生と皮膚腫瘍に対する基本的認識。
また、色素性母斑の定期的な検査、外見上の変化があった場合の専門医への適時の相談、潜在的に危険な新生物の除去が必要である。