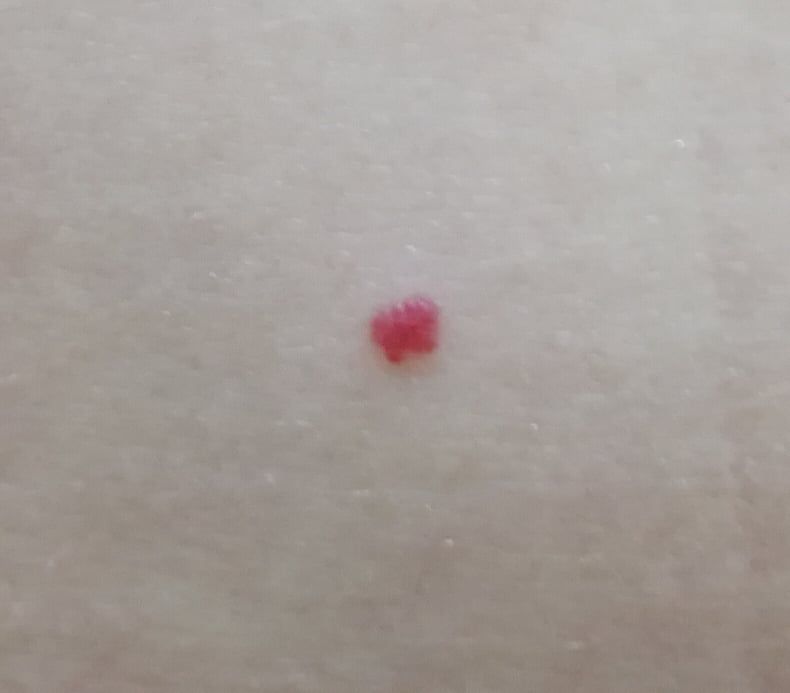
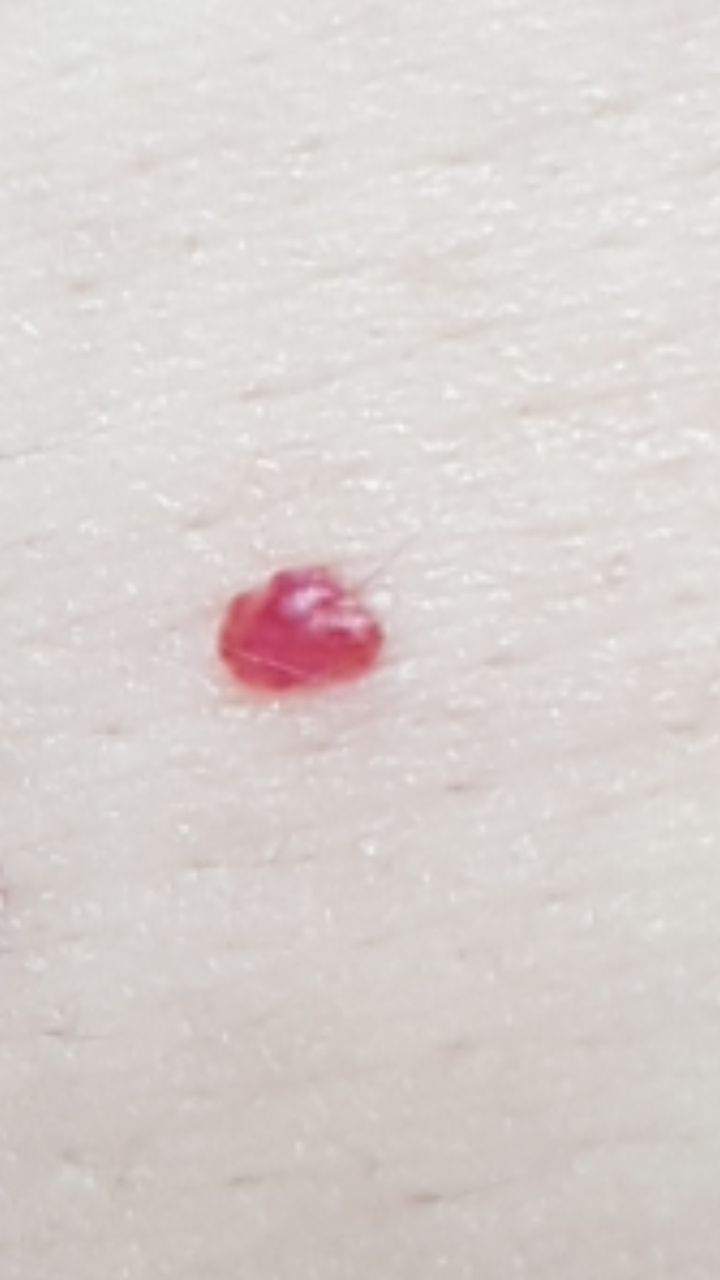
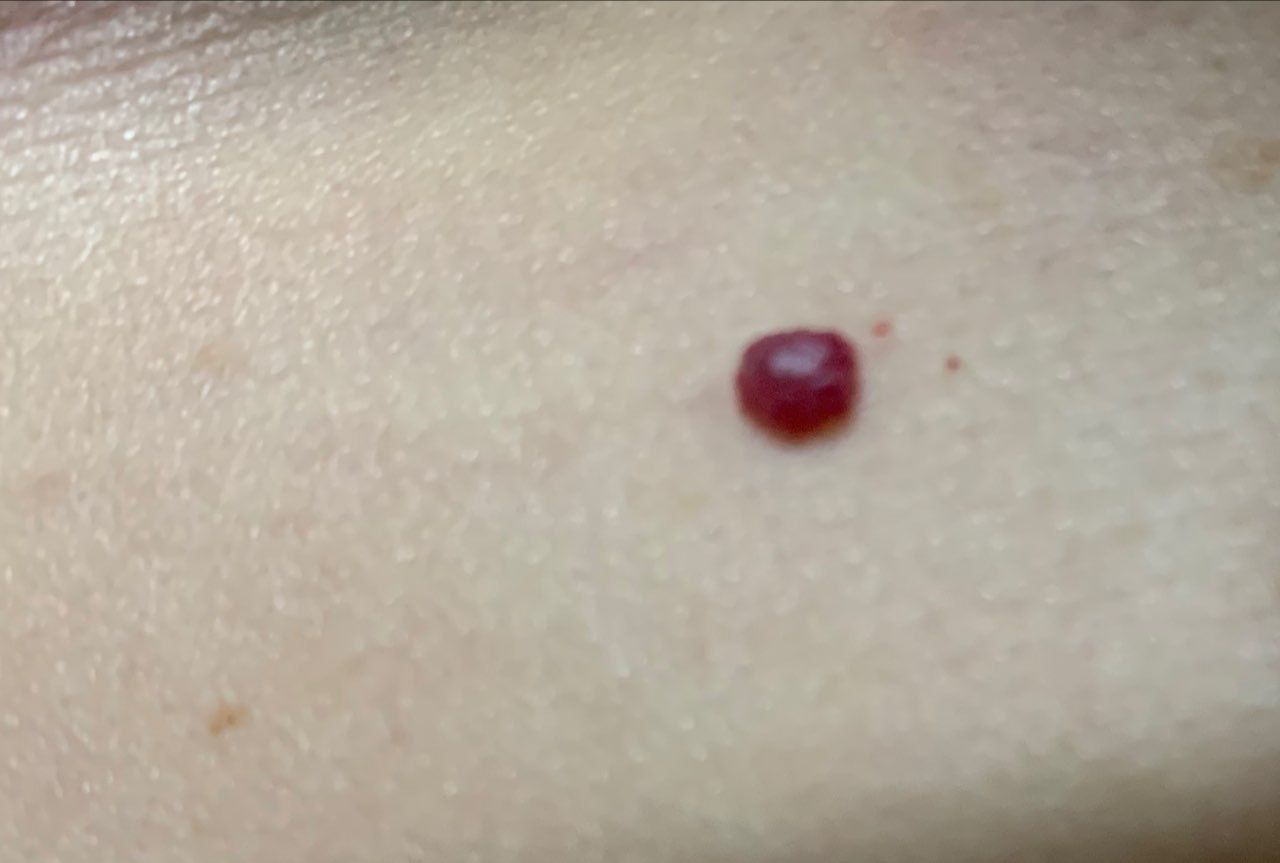
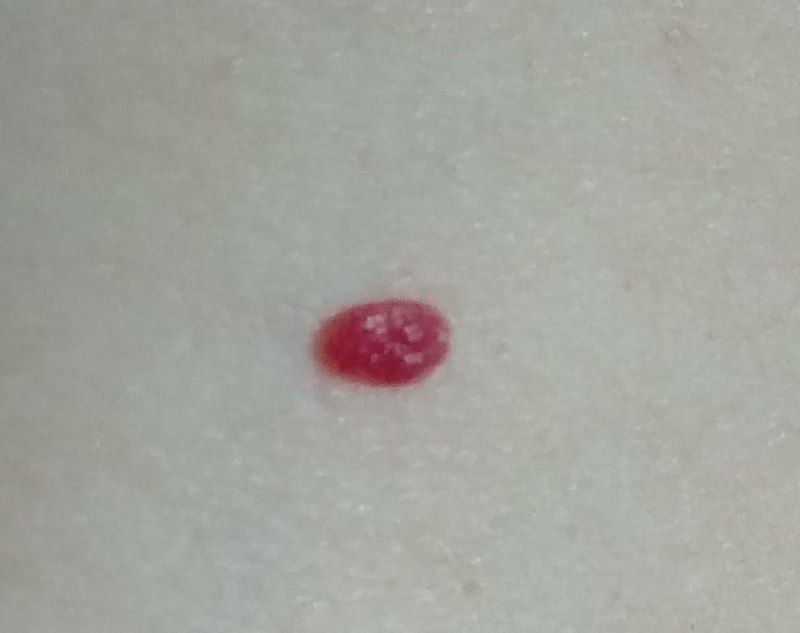
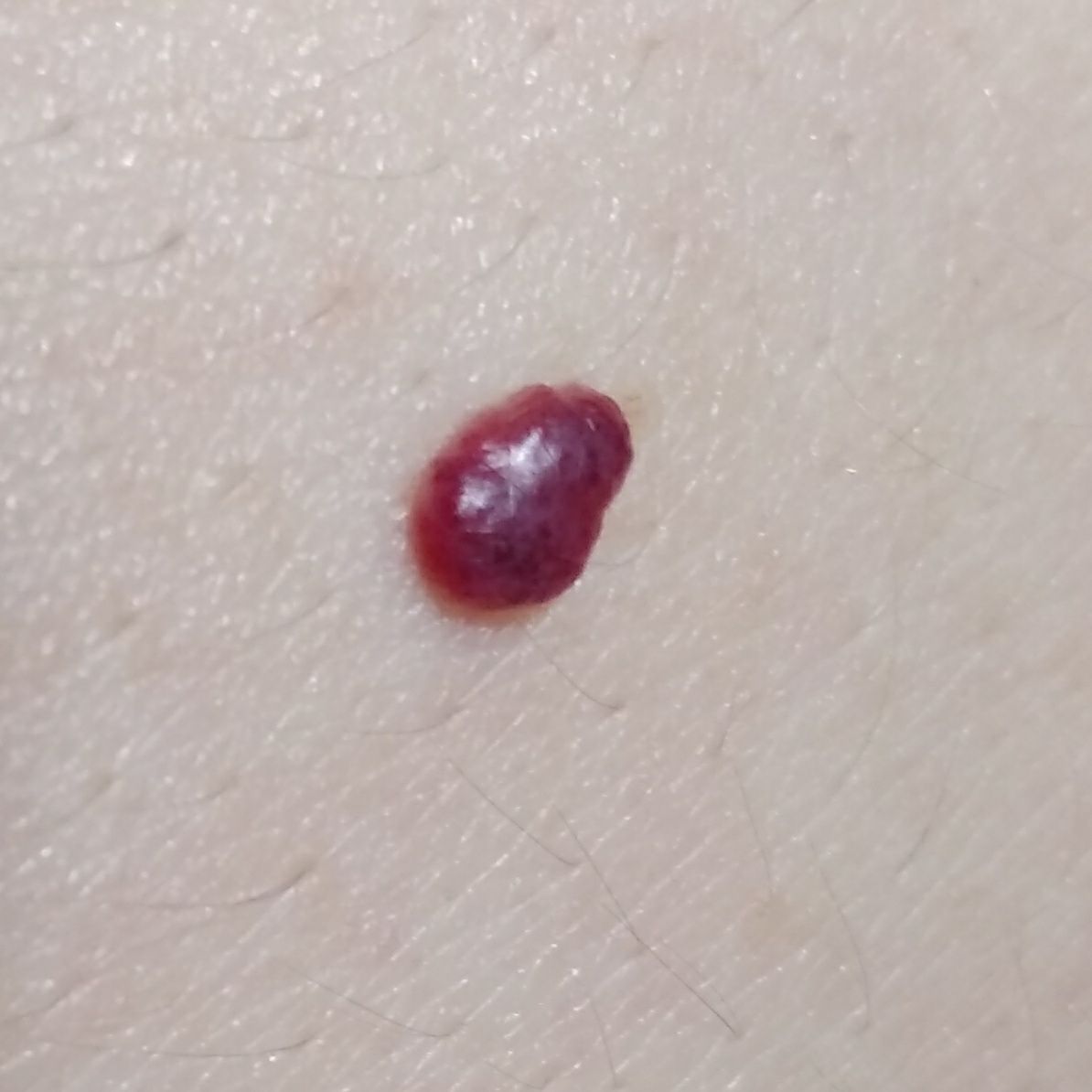
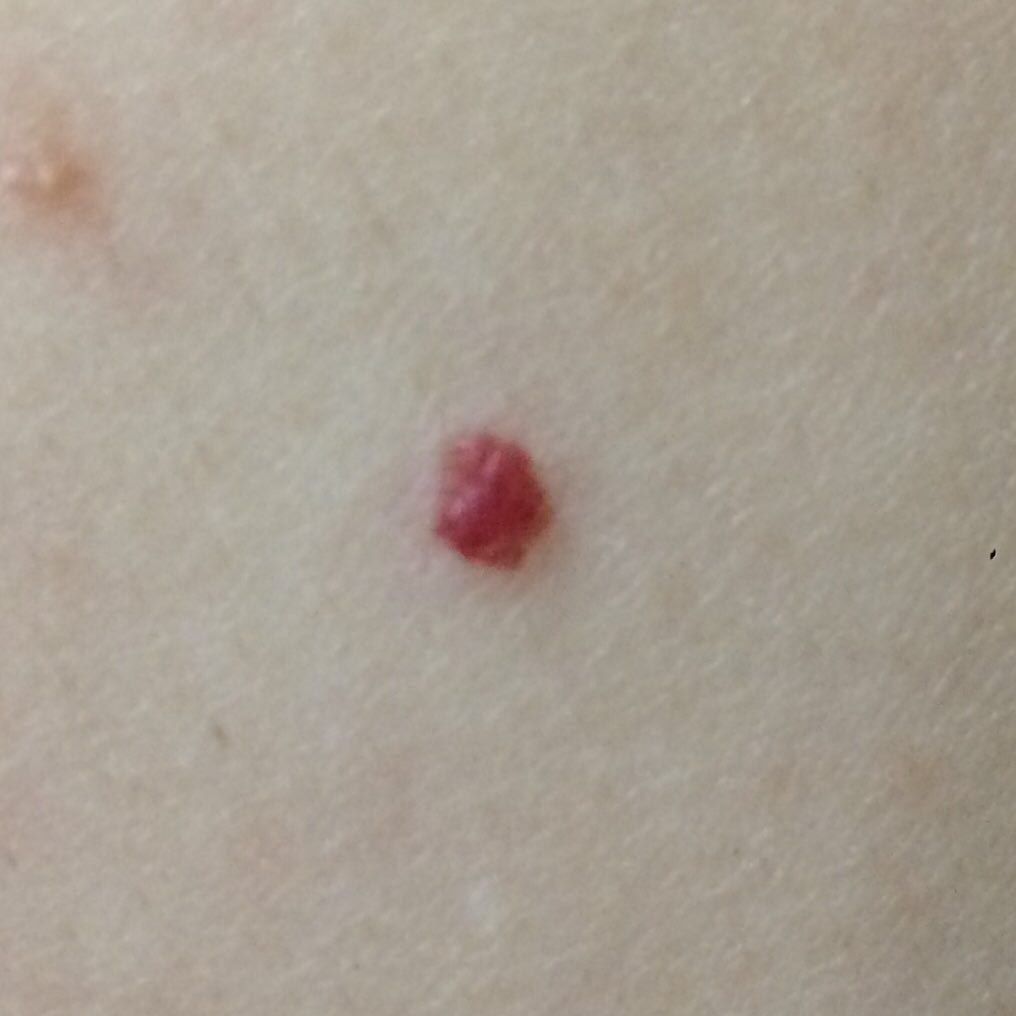
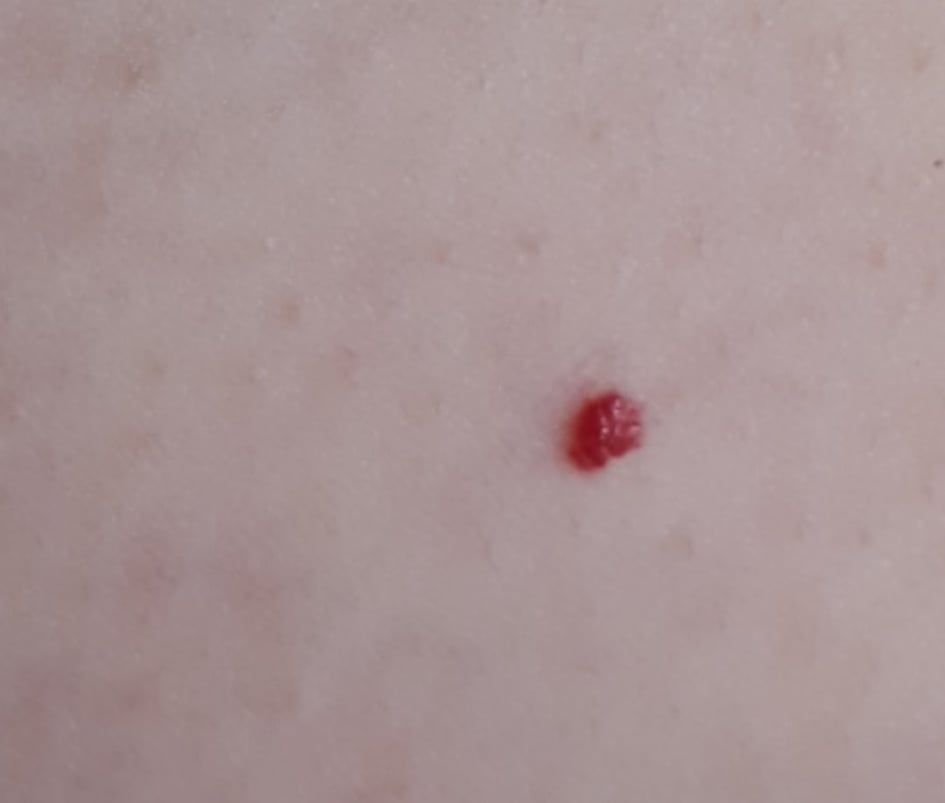
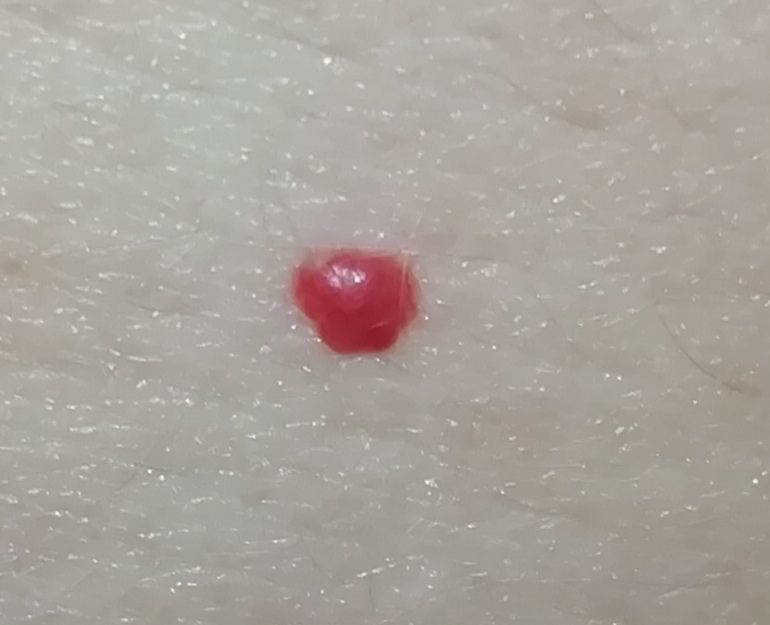
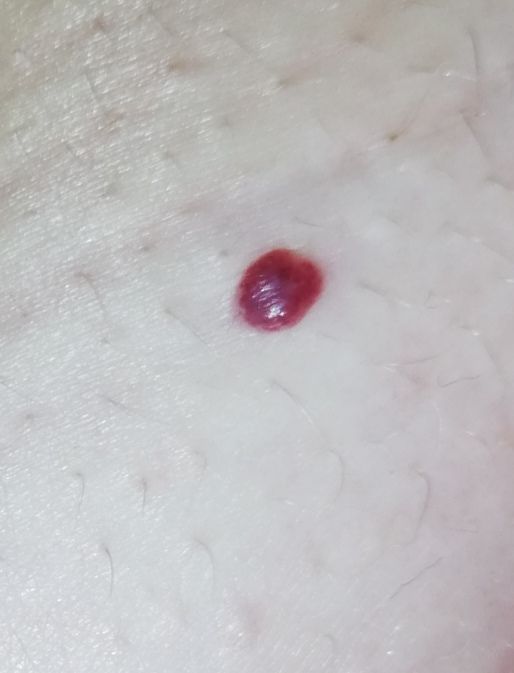
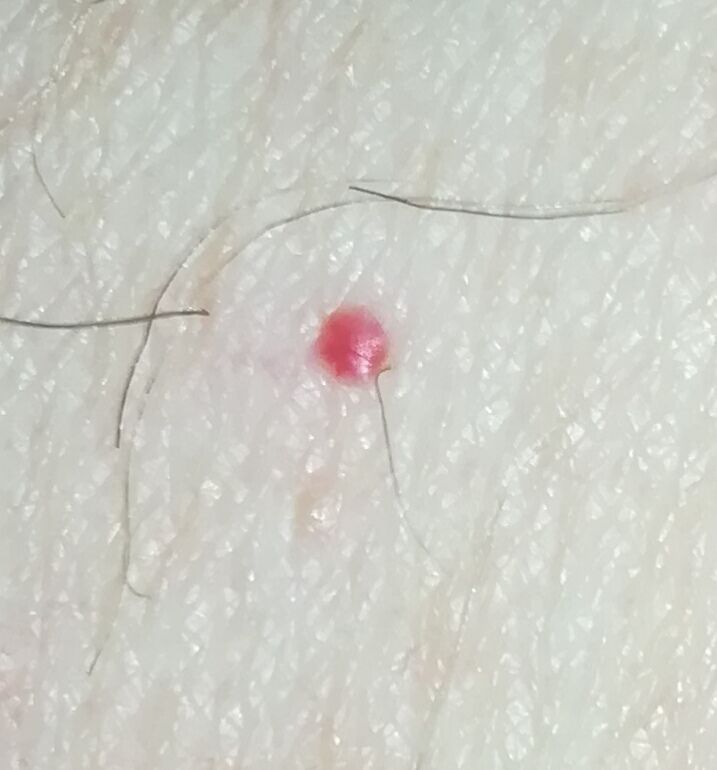
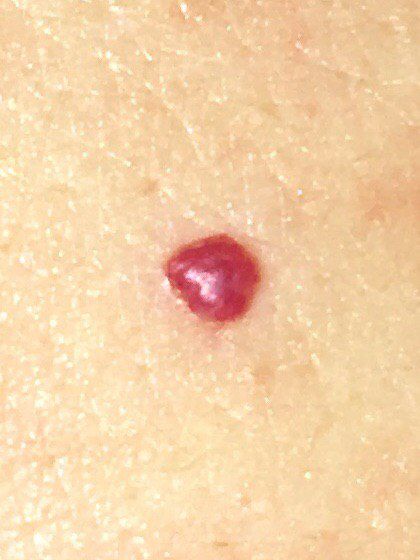
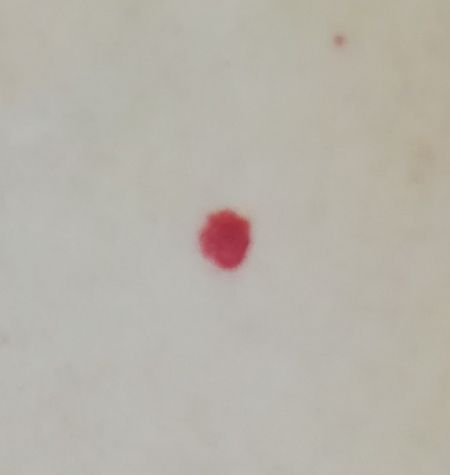
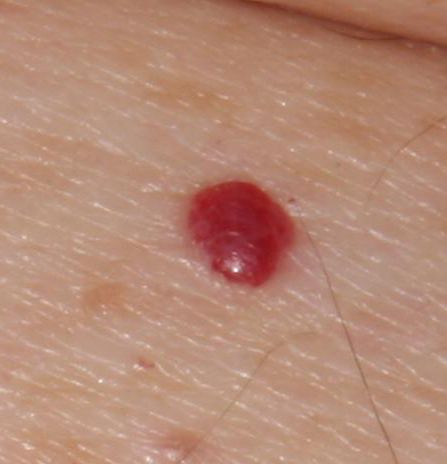
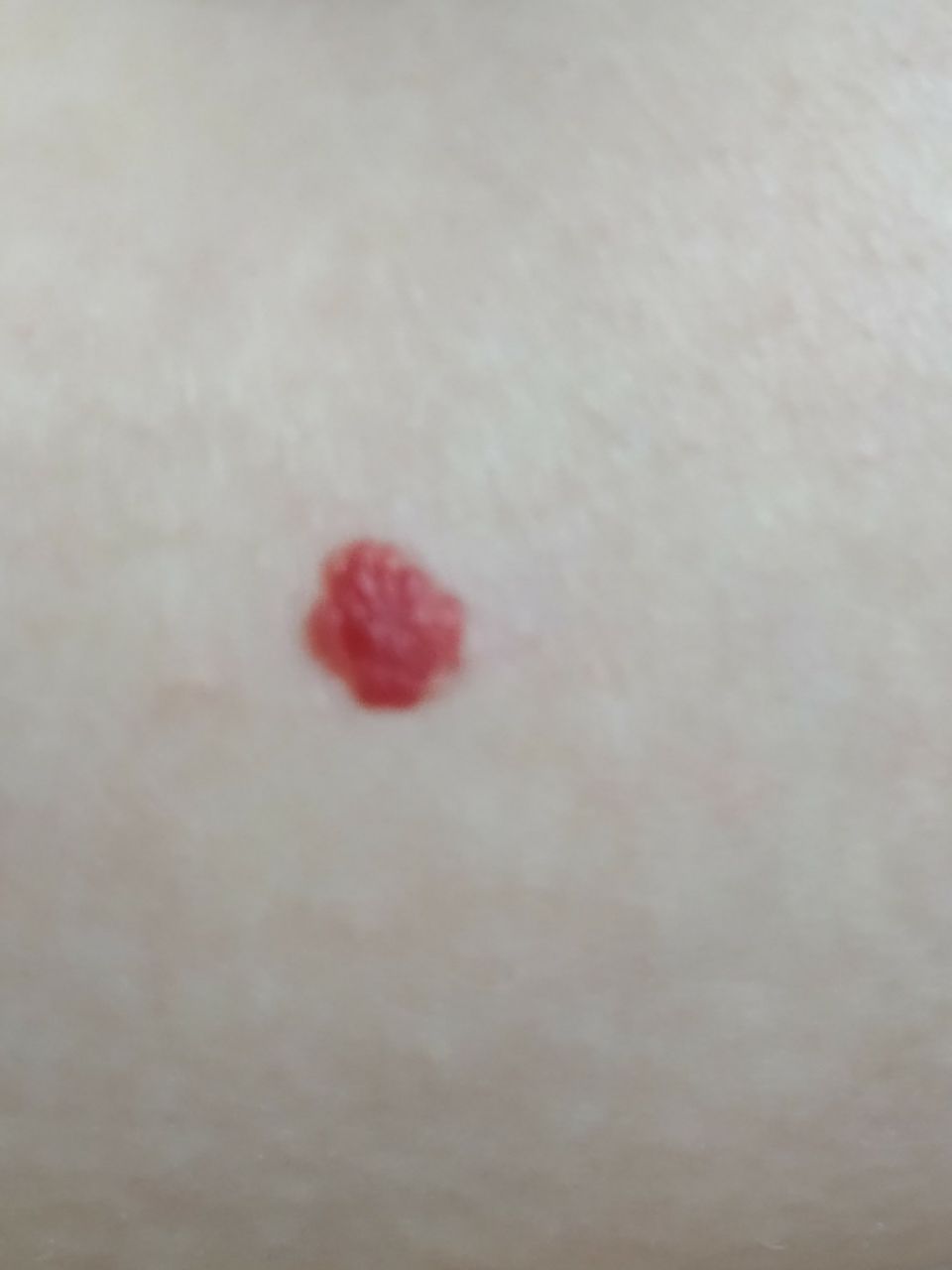
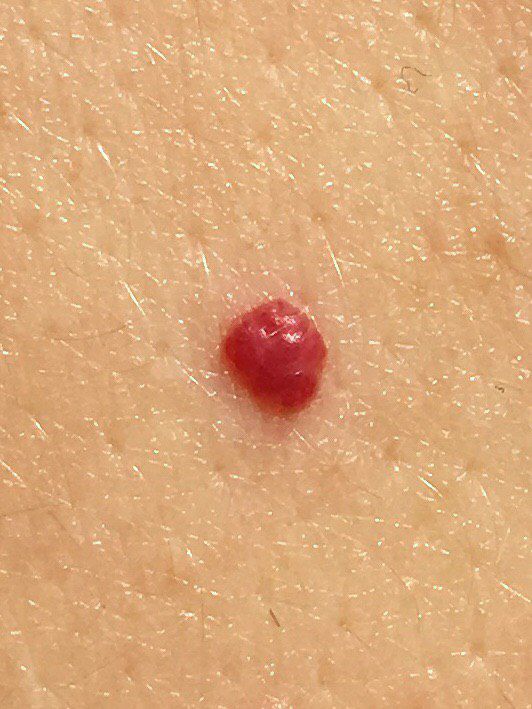
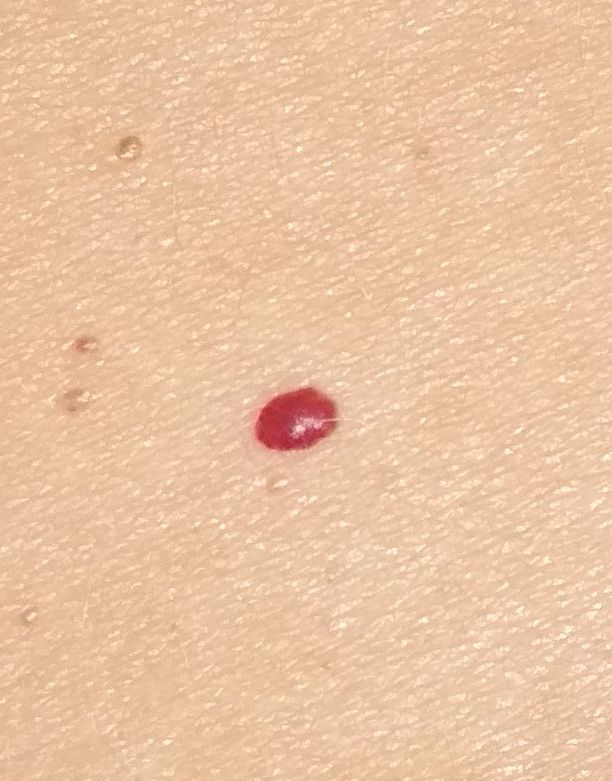
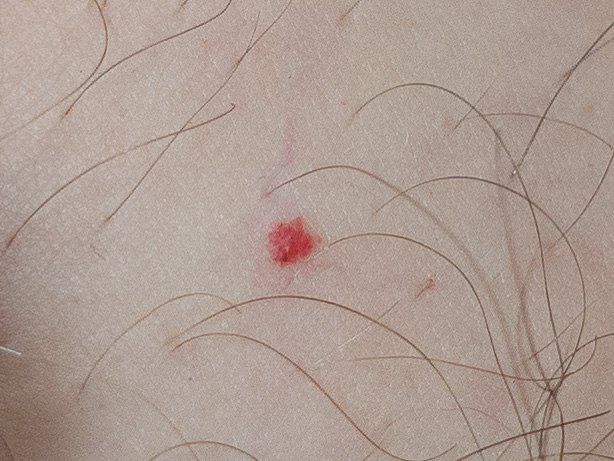
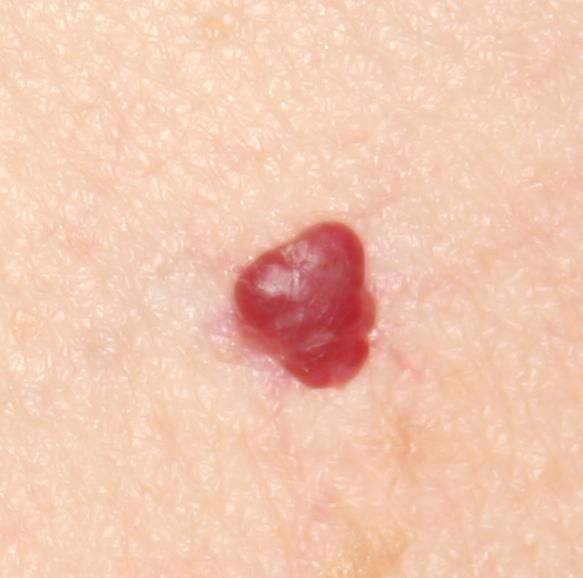
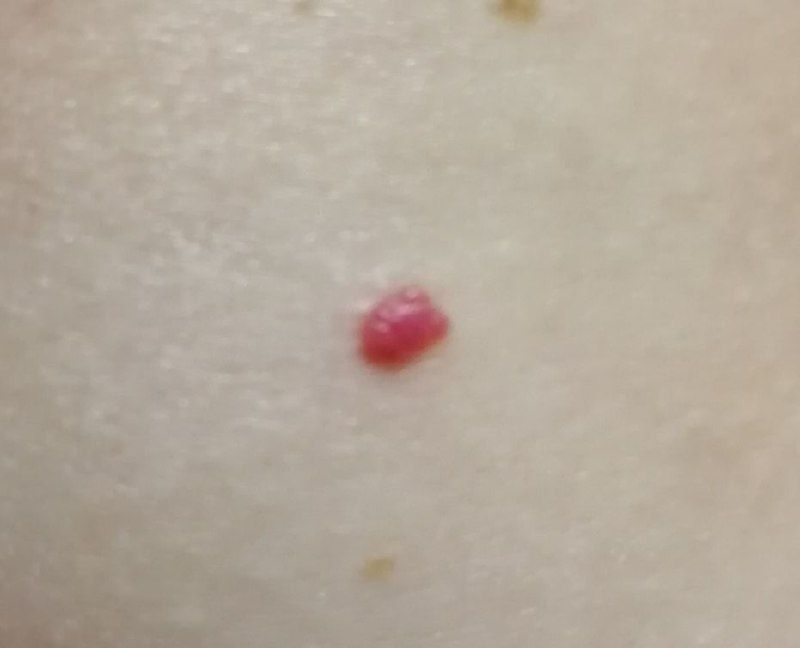
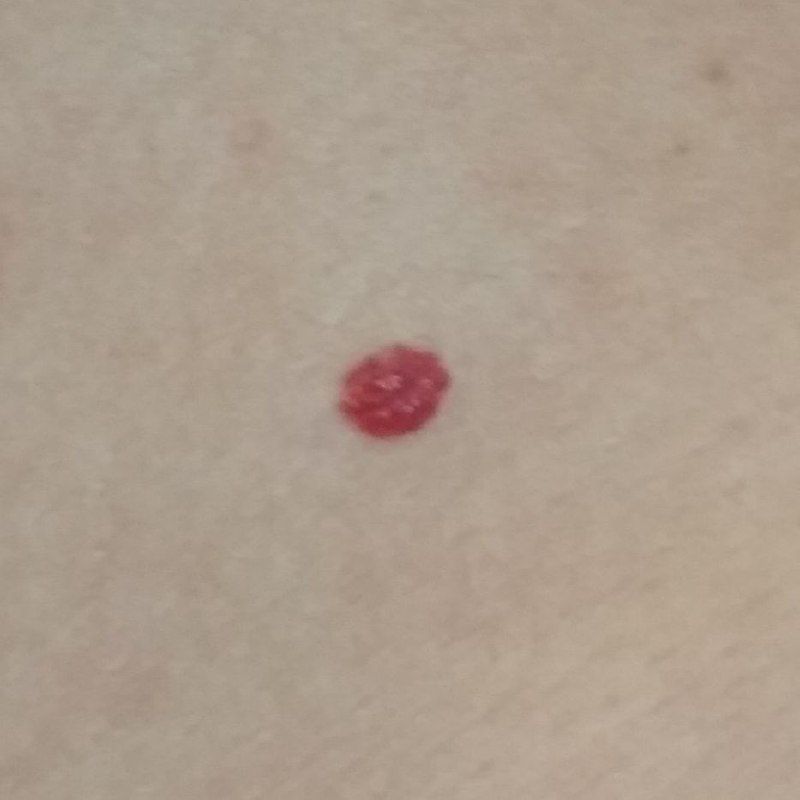
Emangioma – (angioma, nevo vascolare) neoplasia benigna formata dall’accumulo e dalla proliferazione locale di piccoli vasi sanguigni (capillari) sulla pelle. È rappresentato da una formazione piatta o leggermente elevata di colore rosso vivo di varie dimensioni e forme. L’emangioma può essere congenito o acquisito (compare nel corso della vita). La molteplicità della lesione è particolarmente caratteristica dei piccoli emangiomi acquisiti, ma esistono anche forme multiple congenite (emangiomatosi). Sono ugualmente comuni nei maschi e nelle femmine (congeniti – più frequenti nelle femmine).
Fattori predisponenti
Non esiste una ragione chiara per la comparsa degli emangiomi. È opportuno parlare di fattori predisponenti che, in varia misura, possono aumentare il rischio di neoplasie.
Per gli emangiomi congeniti:
- Sesso femminile del bambino;
- Prematurità;
- Infezioni virali materne e intossicazioni varie durante la gravidanza;
- Età della madre superiore a 40 anni;
- Ipossia intrauterina;
- Gravidanze multiple;
- Fattore genetico.
Per gli emangiomi acquisiti:
- Patologia della parete vascolare;
- compromissione della funzionalità epatica;
- Patologia endocrina;
- Disturbi metabolici dell’organismo;
- Esposizione della pelle a radiazioni ultraviolette e ionizzanti;
- Fattore ambientale;
- Fattore genetico.
Diagnostica
La diagnosi degli emangiomi si basa sull’esame clinico, che comprende un esame di routine della formazione e la dermatoscopia. Se si sospetta una crescita maligna, è possibile eseguire una biopsia.
Nella diagnosi degli emangiomi congeniti, che possono essere profondi, occupare un’ampia area, essere localizzati nell’area di organi vitali e strutture vascolari, far parte di sindromi congenite (per esempio, la sindrome di Sturge-Weber), si esegue una diagnosi ecografica e un esame completo da parte di diversi specialisti correlati.
Sintomi
L’esame visivo degli emangiomi può presentare differenze significative.
Gli emangiomi congeniti sono di varie forme (ovali, asimmetrici, che occupano un’ampia area e diverse aree anatomiche). La superficie non è modificata (pattern cutaneo normale), tipico degli emangiomi piatti e non sporgenti, è liscia (pattern cutaneo liscio) o leggermente irregolare (tipico degli emangiomi grossolani che si ergono sopra la pelle).
I confini degli emangiomi sono netti, ma spesso non uniformi (soprattutto per le grandi dimensioni, per le piccole con contorni uniformi). Il colore è rappresentato da varie tonalità di rosso (rosa, rosso vivo, lampone, cremisi, cianotico), il più delle volte uniforme in tutta l’area, ma a volte sono presenti “spotting” o variegature. Di norma, non influisce sulla crescita dei capelli.
Le dimensioni degli emangiomi congeniti possono variare entro ampi limiti: da formazioni puntiformi (2-3 mm) a grandi aree anatomiche (20-30 cm). Alla palpazione, l’emangioma è morbido, un po’ più morbido della pelle circostante, la struttura è più delicata. Se premuto, può svanire. Non ci sono sensazioni soggettive. Gli emangiomi sono localizzati principalmente sulla testa (viso, cuoio capelluto) e sul collo. Meno comunemente, altre aree anatomiche.
Gli emangiomi acquisiti hanno di solito l’aspetto di un nodulo emisferico (raramente su un ampio peduncolo), simmetrico (ovale o rotondo) che si erge al di sopra della pelle. La superficie è leggermente diversa dalla consistenza della pelle comune, ma può essere levigata o addirittura lucida.
I confini sono netti e uniformi. Il colore è uniforme, rosso vivo, meno spesso – altre tonalità di rosso. Non influisce sulla crescita dei capelli.
Le dimensioni sono solitamente piccole, fino a 5-7 mm. A volte ci sono papillomi emangionali che sporgono sopra la pelle, la cui altezza corrisponde alla larghezza. Alla palpazione, l’emangioma è morbido, alla pressione diventa pallido. Non ci sono sensazioni soggettive. Sono localizzati principalmente sul tronco e sugli arti superiori, ma possono essere presenti anche in altre parti del corpo.
Descrizione dermatoscopica
Con la dermatoscopia si visualizzano le seguenti caratteristiche dell’emangioma:
- Sintomi di rigidità e riempimento – segno dell’elasticità del tumore che, se compresso, impallidisce e diminuisce di dimensioni;
- Dopo l’indebolimento della pressione, la formazione riacquista il colore e la forma precedenti;
- Un gran numero di piccole lacune vascolari (rosse), separate da sottili ponticelli blu;
- La presenza di ampie lacune blu-viola è un segno di emangiomi venosi profondi;
- Lacune blu-nere e nero-rosse con un bordo giallo alla periferia sono un segno di emangioma leso con conseguente trombosi delle lacune vascolari.
Diagnosi differenziale
La diagnosi differenziale viene effettuata con neoplasie quali:
- Vari tipi di emangiomi (congeniti, acquisiti, come parte delle sindromi, profondi, superficiali, ecc.)
- Granuloma piogenico;
- Nevo blu (emangiomi venosi profondi);
- Angiosarcoma;
- Sarcoma di Kaposi;
- Micosi a fungo (linfoma cutaneo a cellule T).
Rischi
L’emangioma è sicuro e non comporta un aumento del rischio di tumore maligno. In assenza di influenze esterne (traumi e altri fattori dannosi), il rischio di degenerazione maligna è paragonabile allo stesso rischio sulla pelle invariata.
Segni di una possibile malignità: un cambiamento nell’aspetto, la comparsa di sensazioni soggettive.
Oltre al rischio oncologico, l’emangioma (soprattutto quello di grandi dimensioni) può provocare un’emorragia piuttosto massiccia se viene danneggiato. Inoltre, gli emangiomi di grandi dimensioni possono ulcerarsi con l’aggiunta di un’infezione (con lesioni croniche, danni).
Tattica
La tattica di gestione degli emangiomi dipende da vari fattori.
La decisione sui grandi emangiomi congeniti, di norma, viene presa con la partecipazione di medici di varie specialità: pediatri, dermatologi, oncologi, chirurghi e altri, se necessario. Le indicazioni per il trattamento e la tempistica degli interventi vengono stabilite individualmente in base all’effetto degli emangiomi sulle funzioni vitali dell’organismo. È importante anche la questione della priorità del trattamento nell’identificazione di altre patologie e disturbi concomitanti nell’organismo. Quando si scelgono le tattiche per l’osservazione dinamica (eventualmente con piccoli emangiomi superficiali localizzati sul tronco e sugli arti, in assenza di complicazioni e di una rapida crescita del tumore), si formano raccomandazioni individuali.
Nel caso di piccoli emangiomi acquisiti, in assenza di effetti dannosi o di cambiamenti nell’aspetto e nelle sensazioni soggettive, l’asportazione non è necessaria, è sufficiente l’automonitoraggio (o l’esame con l’aiuto di altre persone in aree inaccessibili) almeno una volta all’anno. Se si sono verificati danni meccanici all’emangioma, si sono notati cambiamenti nell’aspetto o sono comparse sensazioni prima assenti, è necessario consultare un dermatologo o un oncologo.
Lo specialista stabilisce la possibilità di un ulteriore monitoraggio dinamico (le condizioni sono stabilite individualmente) o vengono stabilite le indicazioni per la rimozione. È necessario rimuovere gli emangiomi che sono soggetti a traumi costanti e cronici a causa di indumenti, gioielli o per la natura del lavoro professionale.
In caso di osservazione dinamica, è di grande utilità la fotofissazione delle neoplasie cutanee, che determinerà in seguito anche piccoli cambiamenti nell’aspetto.
I pazienti, in presenza di altre neoplasie cutanee (nevi) in combinazione con gli emangiomi, vengono sottoposti a un esame da parte di un dermatologo o di un oncologo in primavera e in autunno (prima e dopo la stagione balneare). A questi pazienti si raccomanda di compilare una mappa delle neoplasie cutanee, che semplifica notevolmente l’osservazione successiva, la ricerca di nuove formazioni o di un cambiamento in quelle esistenti.
Trattamento
Per trattare gli emangiomi si possono utilizzare metodi meno traumatici:
- Trattamento laser: è il metodo più sicuro ed efficace, utilizzato per emangiomi di varie forme, dimensioni e localizzazione;
- criodistruzione con azoto liquido: applicabile per piccoli emangiomi superficiali, il metodo è associato a un elevato rischio di cicatrici;
- indurimento subclinico: applicabile per emangiomi piccoli e delimitati.
Se non è possibile effettuare un trattamento meno traumatico e in caso di pericolo di vita (per esempio, emorragia), si ricorre alla rimozione chirurgica degli emangiomi.
A causa dell’elevato rischio di recidiva degli emangiomi (soprattutto congeniti), sono spesso necessari ripetuti cicli di trattamento o interventi chirurgici.
Per il trattamento degli emangiomi congeniti, in combinazione con i metodi sopra elencati, si ricorre anche alla terapia farmacologica: beta-bloccanti (propranololo, atenololo, timololo (per via esterna)), ormoni steroidei (prednisolone), farmaci antitumorali (vincristina).
Prevenzione
La prevenzione degli emangiomi congeniti si riduce alla corretta gestione della gravidanza, riducendo al minimo lo stress ed eliminando l’uso di farmaci sconsigliati in gravidanza, evitando e trattando tempestivamente le malattie infettive, ed eliminando il fumo e il consumo di alcol.
La prevenzione della comparsa di emangiomi e della loro malignità consiste in un atteggiamento delicato e attento nei confronti della pelle:
- Esclusione di traumi cutanei cronici;
- osservanza delle misure di sicurezza durante il lavoro con i fattori dannosi per la pelle;
- Trattamento tempestivo delle patologie concomitanti;
- igiene personale e consapevolezza di base sulle neoplasie cutanee.
Inoltre, richiede un esame regolare di tutti gli emangiomi cutanei, la consultazione tempestiva di uno specialista in caso di cambiamenti esterni e la rimozione di neoplasie potenzialmente pericolose.