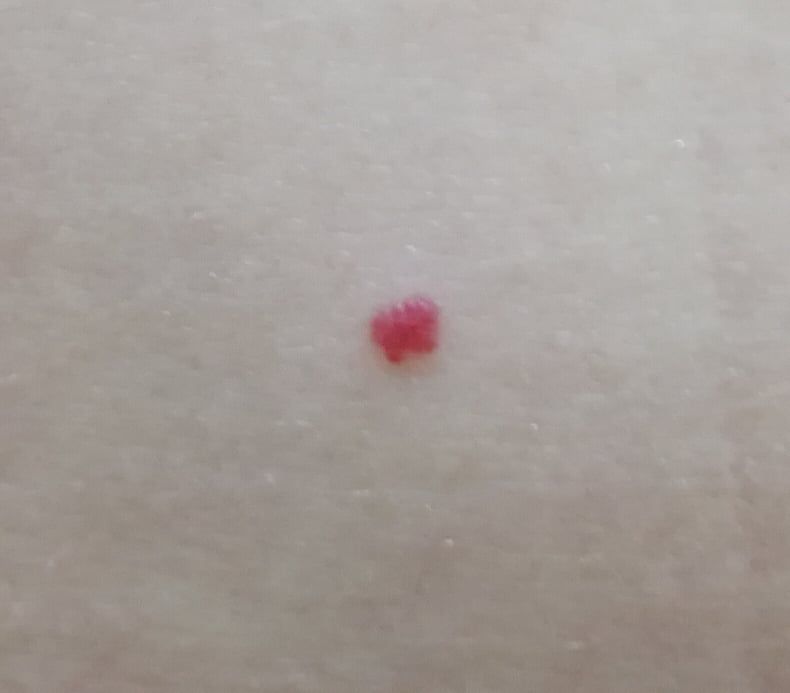
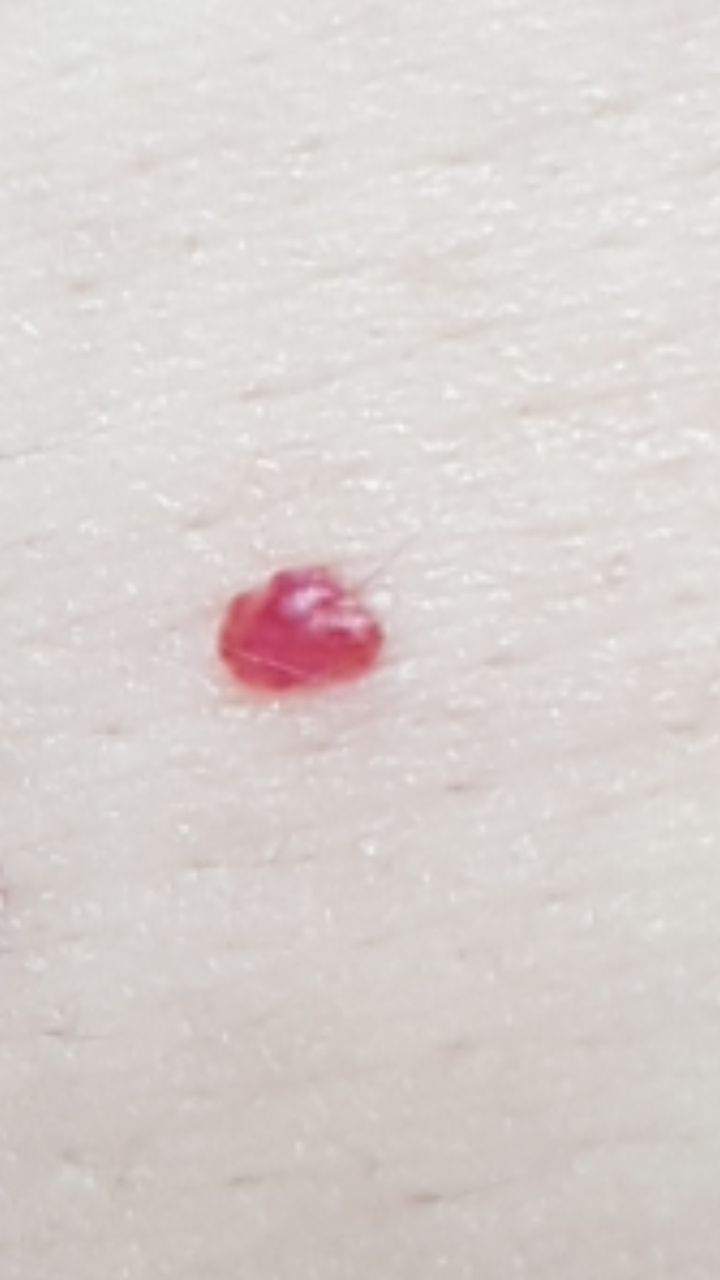
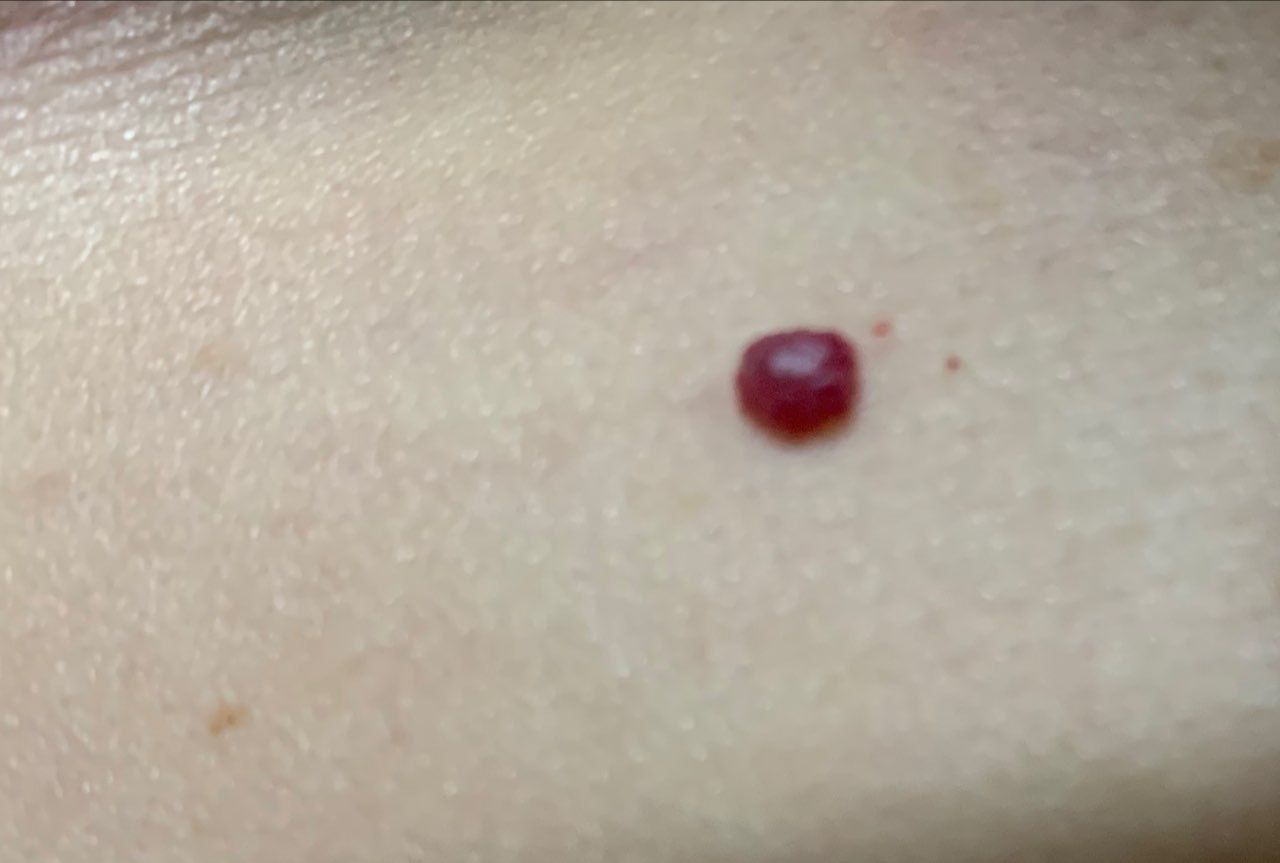
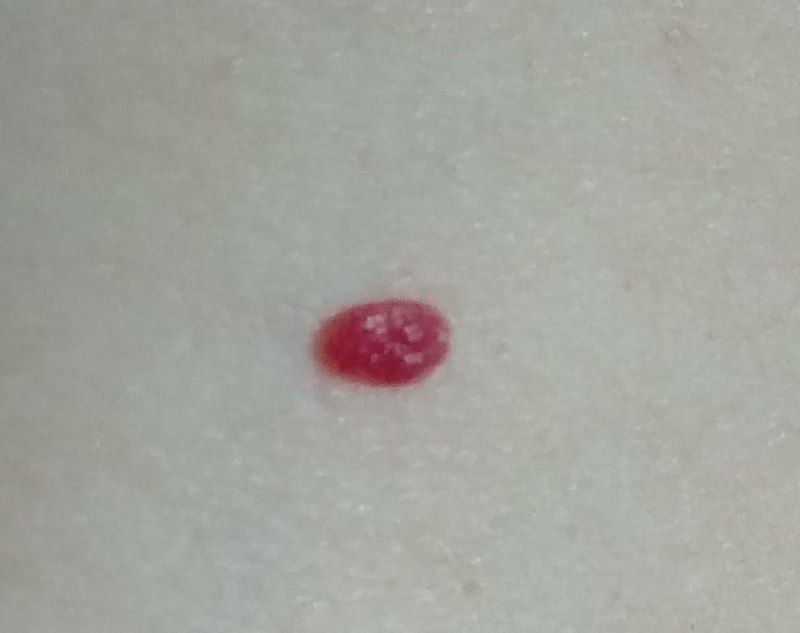
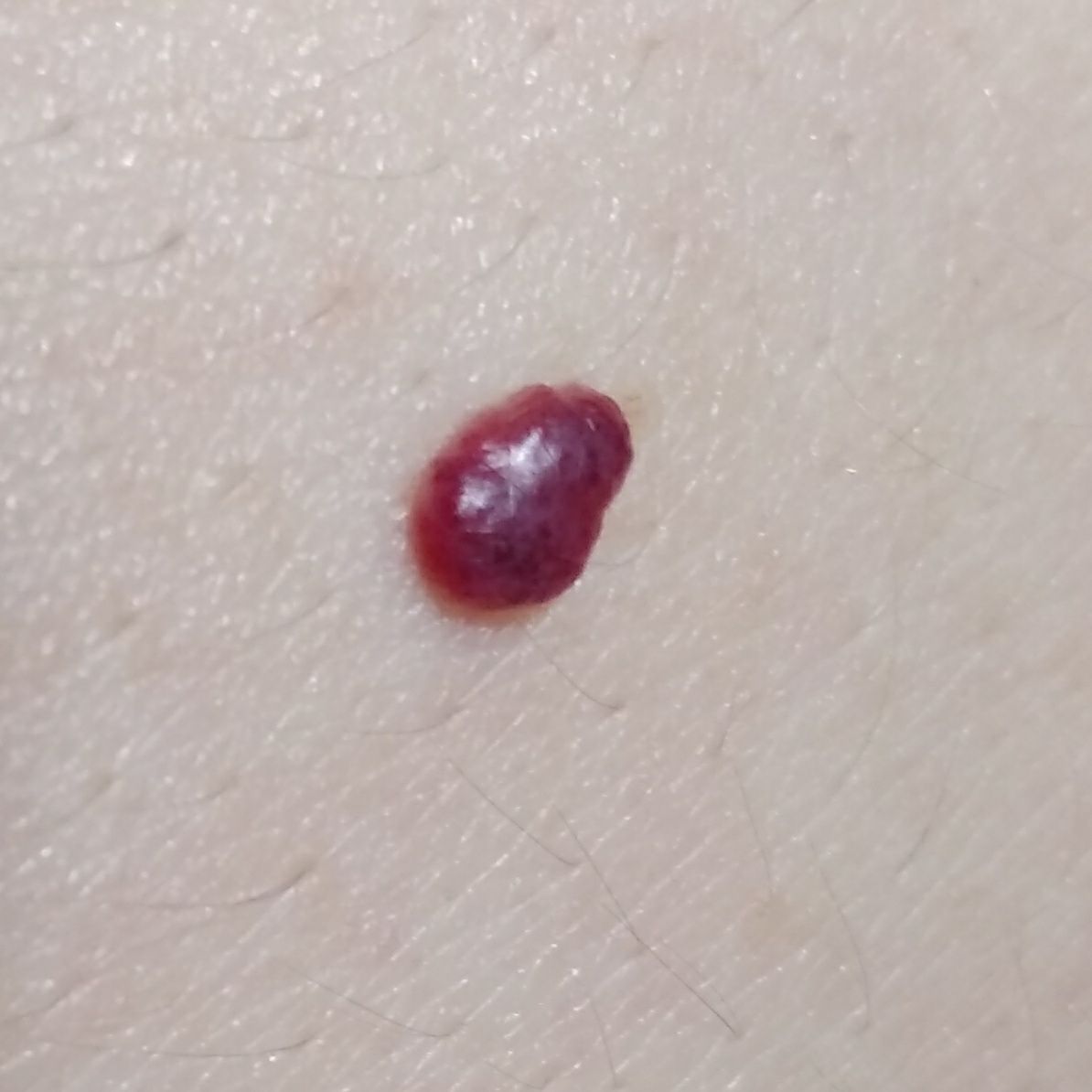
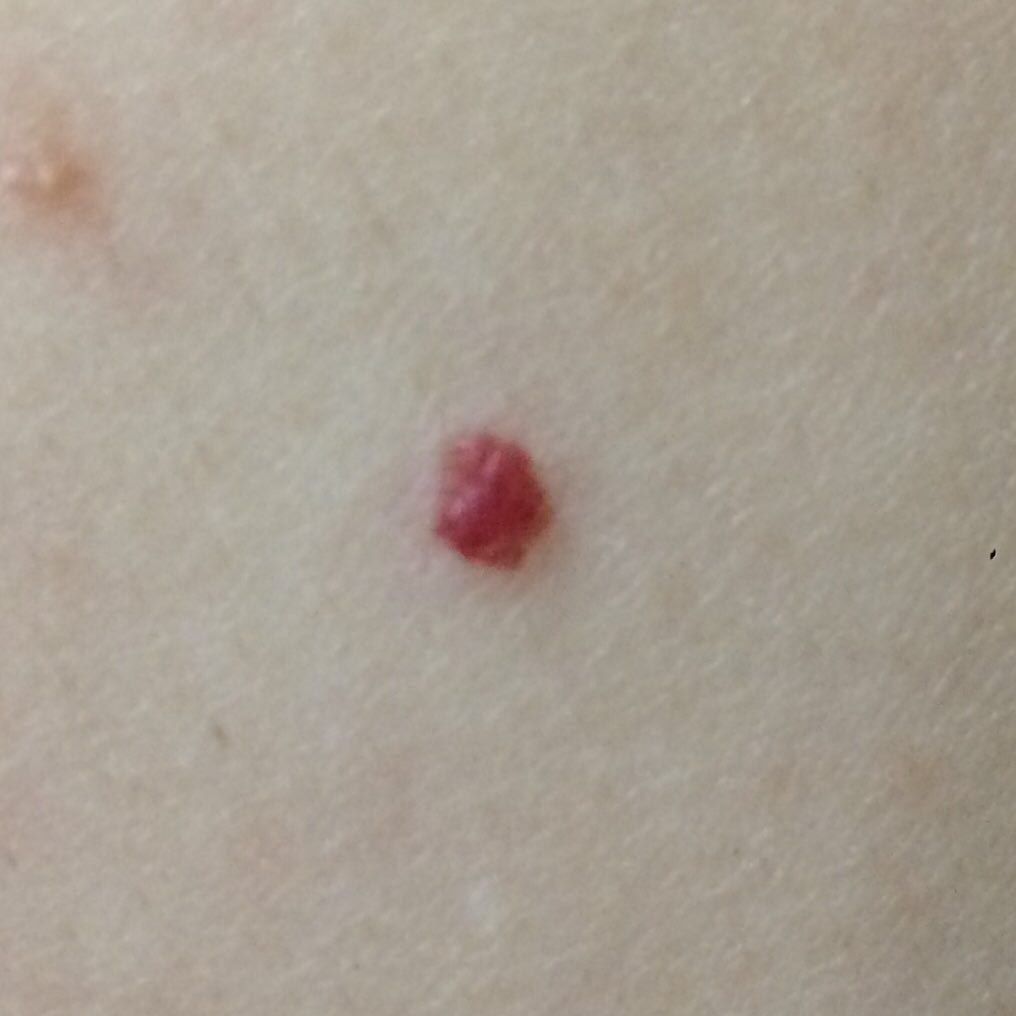
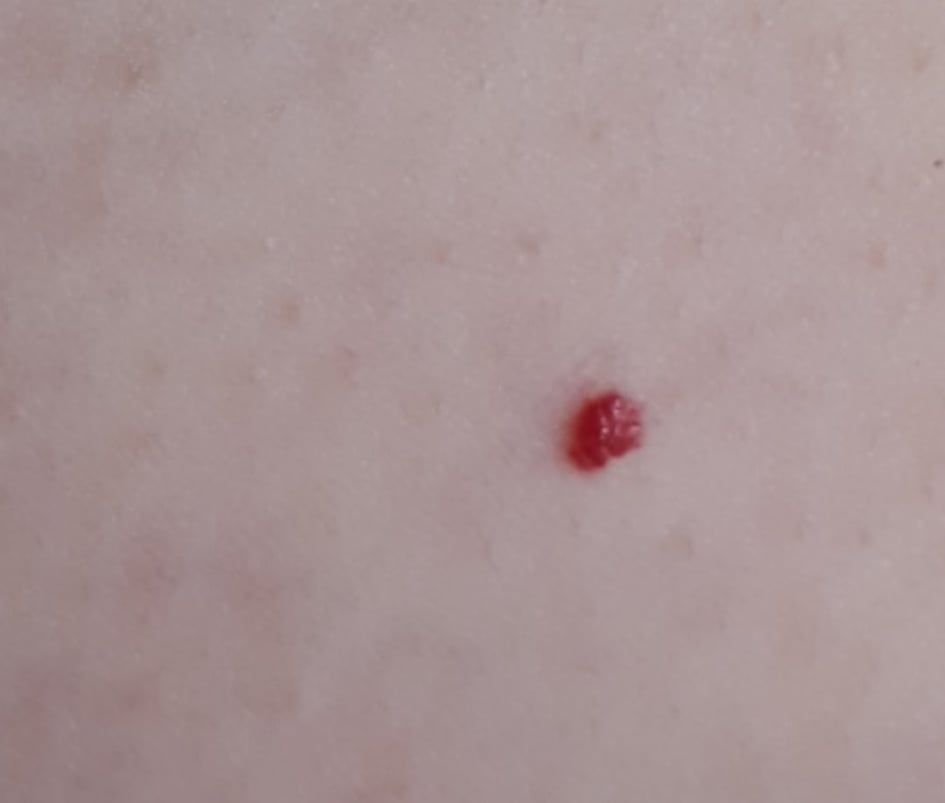
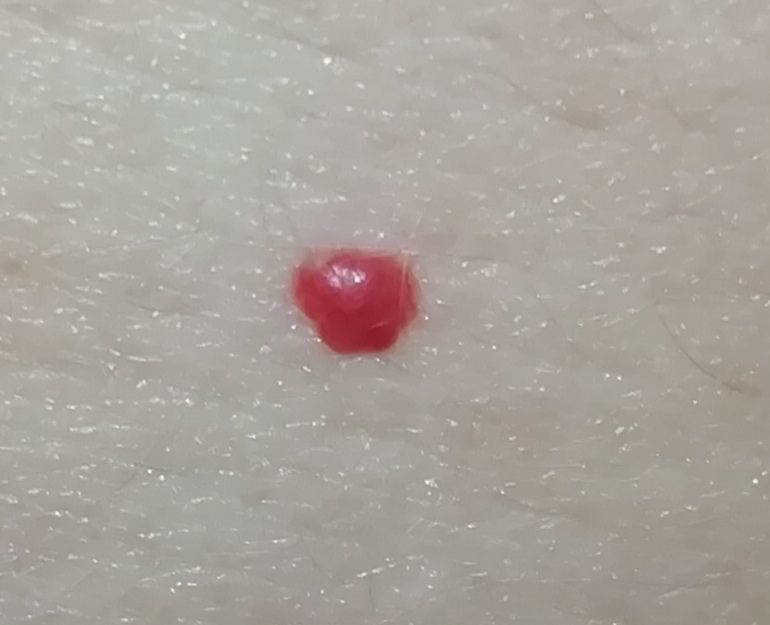
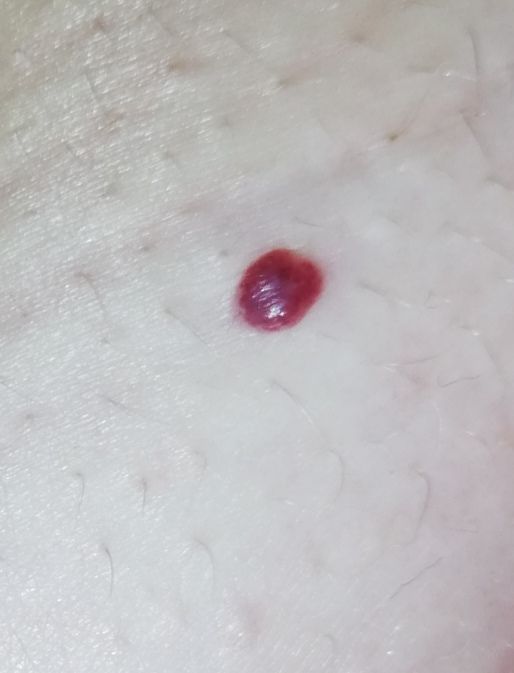
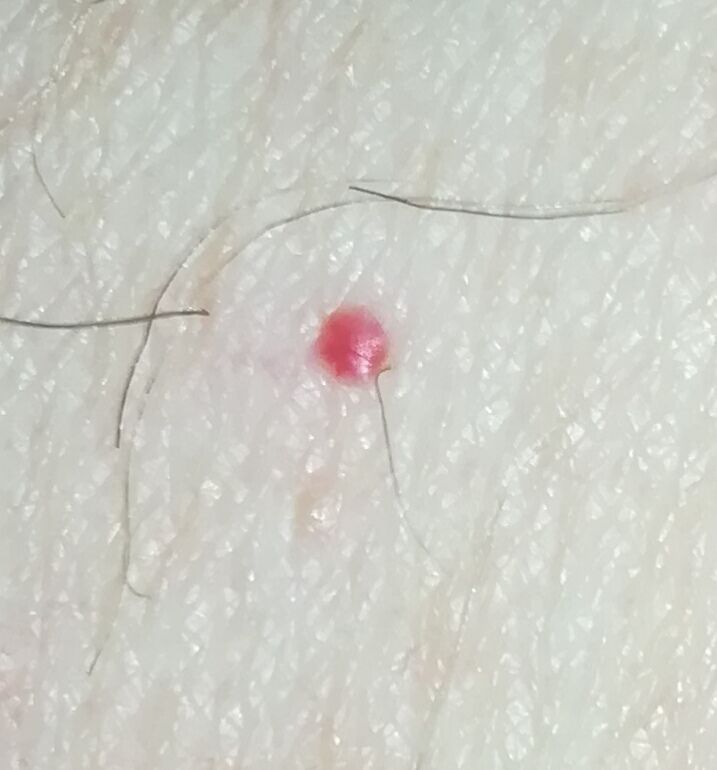
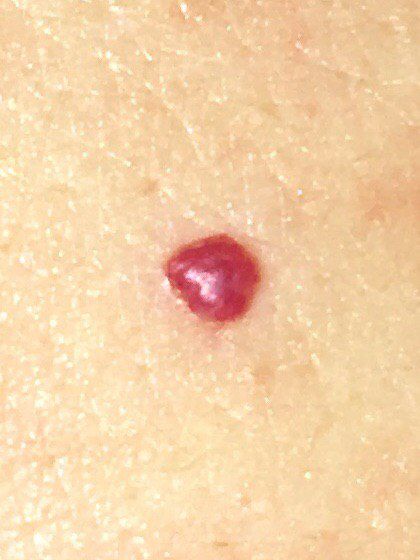
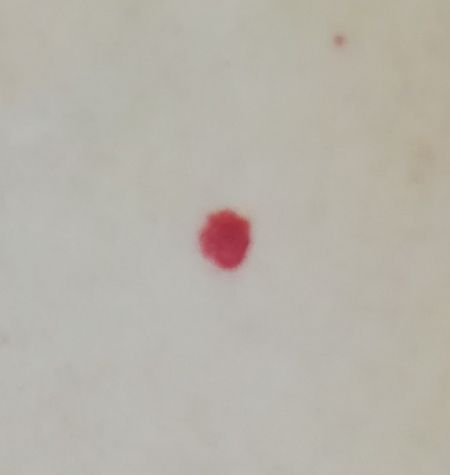
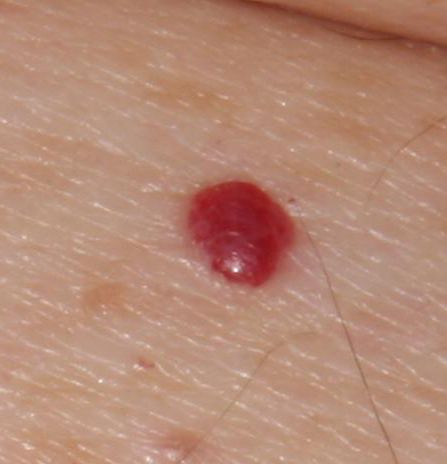
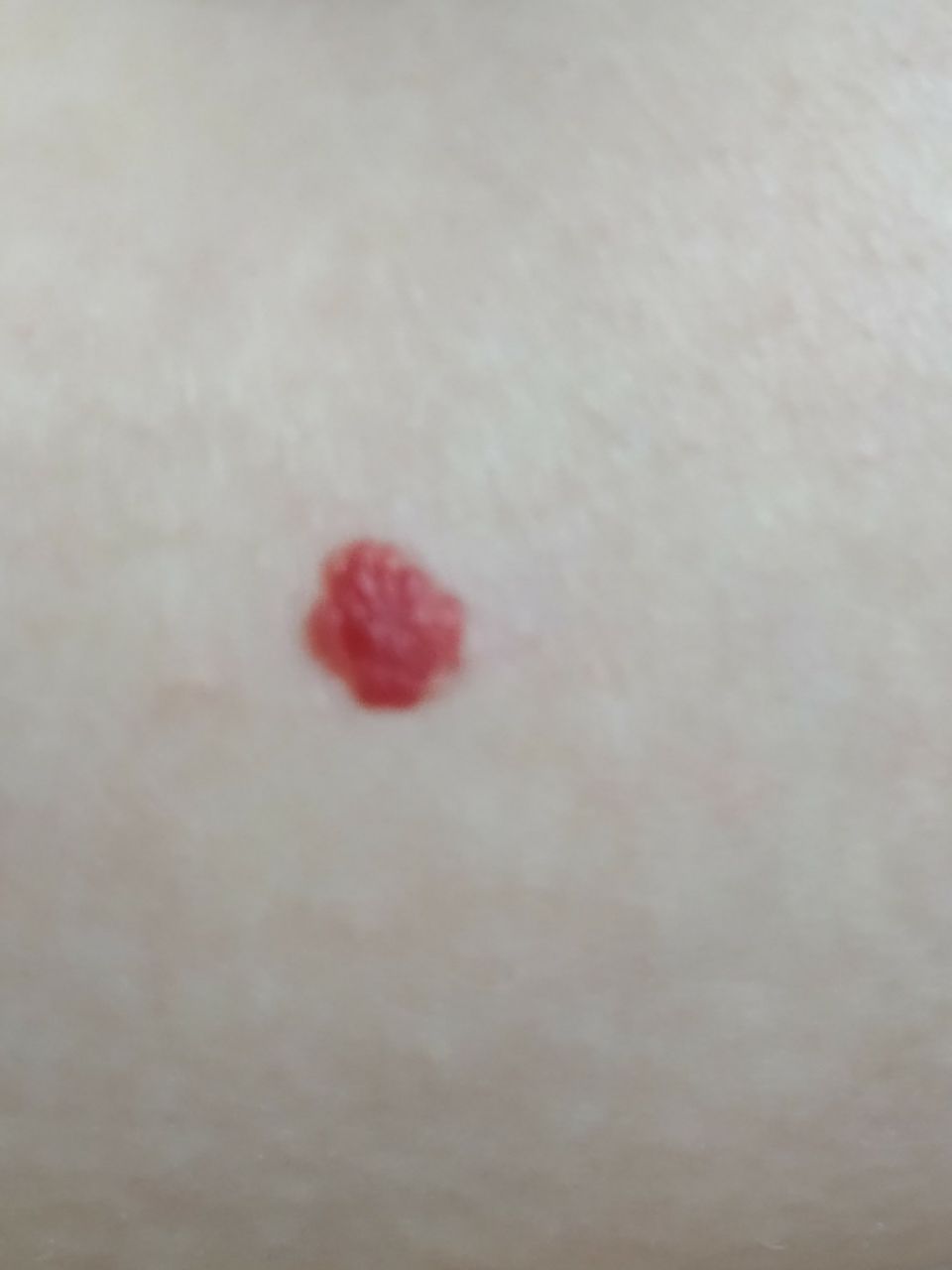
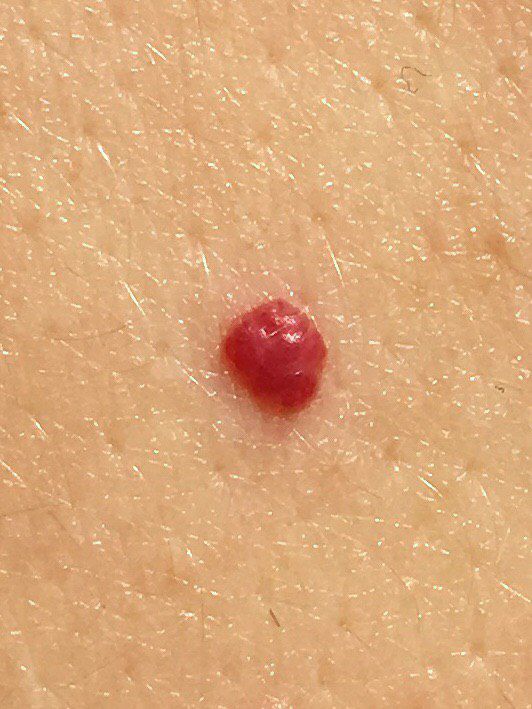
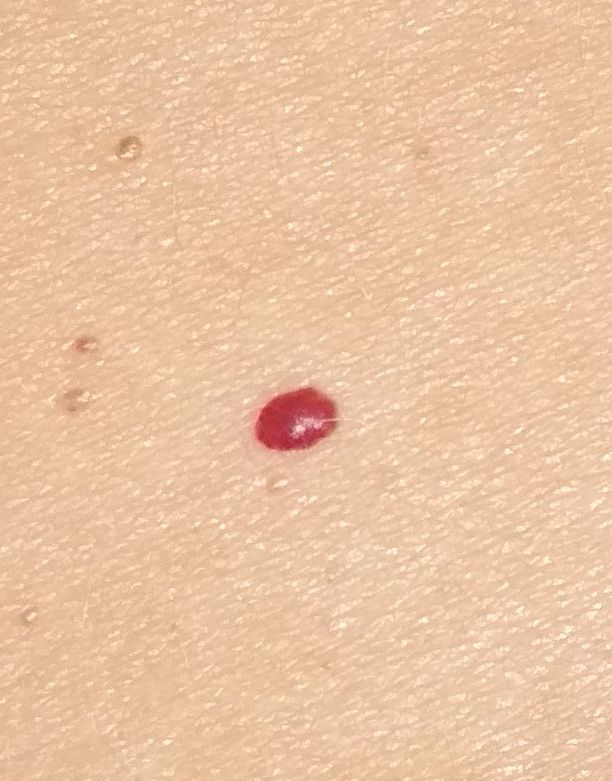
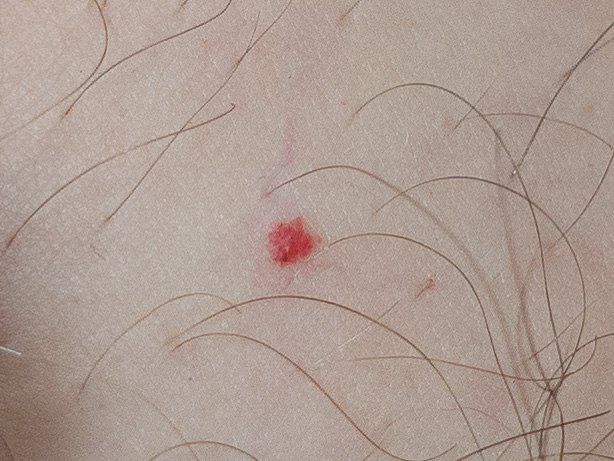
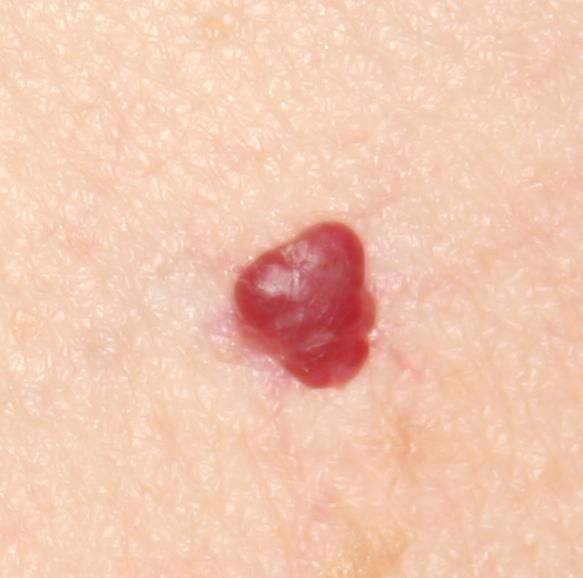
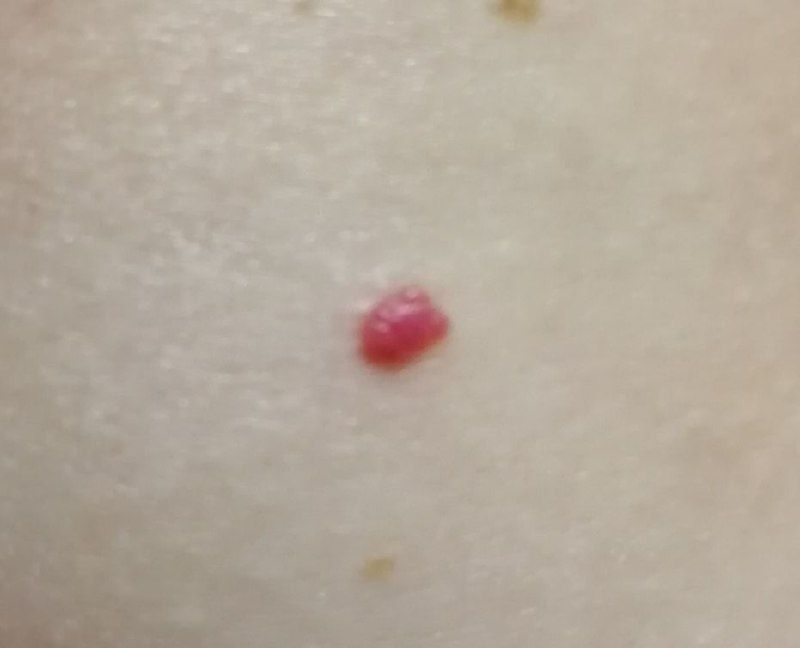
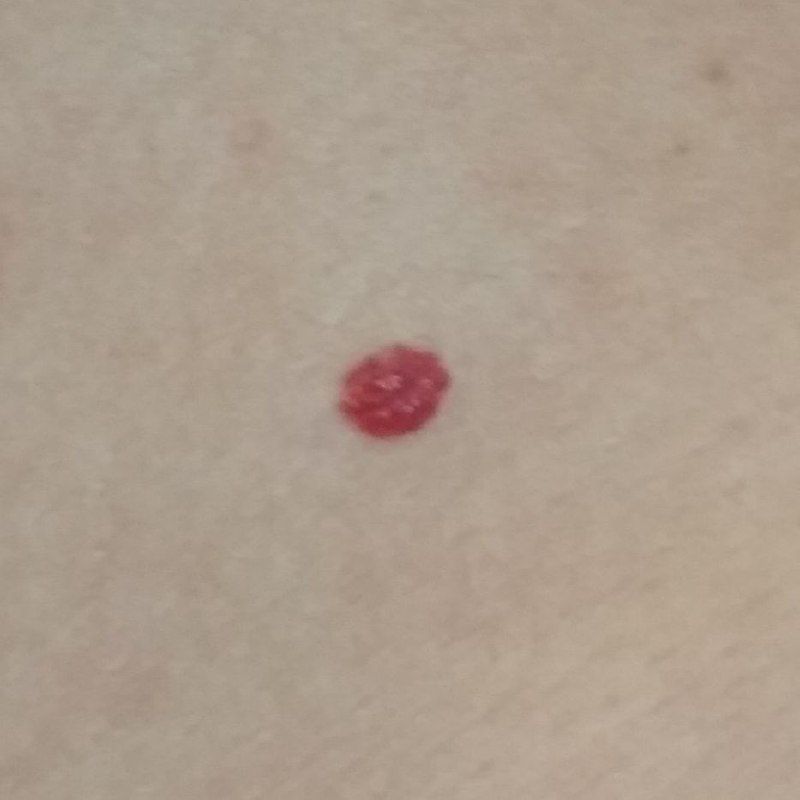
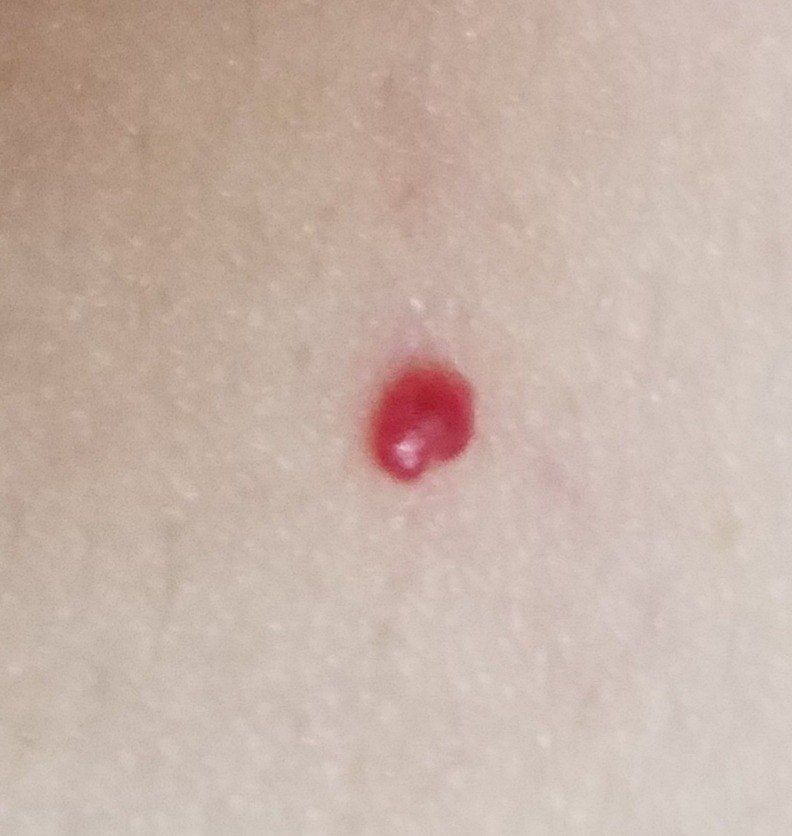
Ein Hauthämangiom ist eine gutartige Neubildung, die aus einer Vermehrung kleiner Blutgefäße besteht. Es zeigt sich meist als leuchtend roter oder rosafarbener Fleck oder Knoten auf der Haut. Hämangiome sind nicht ansteckend und können nicht von Mensch zu Mensch übertragen werden.
Sie können angeboren sein (bereits bei der Geburt vorhanden) oder sich später im Leben entwickeln. Es handelt sich um eine relativ häufige und in der Regel harmlose Erkrankung, auch wenn in manchen Fällen eine Beobachtung oder Behandlung erforderlich ist.
Was tun bei Verdacht auf ein Hämangiom
Wenn Sie einen roten Fleck oder Knoten auf der Haut bemerken, sollte dieser fachgerecht beurteilt werden.
Der erste Schritt ist der Besuch beim Dermatologen. Bei angeborenen oder größeren Hämangiomen kann zusätzlich die Abklärung durch weitere Fachärzte notwendig sein.
Achten Sie auf:
- schnelles Wachstum der Läsion
- Veränderungen von Farbe oder Form
- Blutungen oder Verletzungen
- Schmerzen oder andere Empfindungen
Versuchen Sie nicht, das Hämangiom selbst zu entfernen oder zu verletzen.
Eine frühe ärztliche Abklärung ist wichtig, da manche Gefäßveränderungen ähnlich aussehen können, aber eine andere Behandlung erfordern.
Erscheinungsbild
Hämangiome können je nach Typ unterschiedlich aussehen:
- flacher oder leicht erhabener Fleck
- leuchtend roter, rosa oder manchmal bläulicher Knoten
- glatte oder leicht unebene Oberfläche
Die Ränder sind meist gut erkennbar, können bei größeren Läsionen jedoch unregelmäßig sein.
Größe: von wenigen Millimetern bis hin zu ausgedehnten Hautarealen
Ein typisches Merkmal ist, dass sich die Läsion beim Druck vorübergehend entfärben kann und anschließend wieder ihre Farbe annimmt.
Häufige Lokalisationen:
- angeborene Hämangiome: Gesicht, Kopf, Hals
- erworbene Hämangiome: Rumpf, Arme
Im Verlauf können manche Hämangiome kleiner werden, andere bleiben stabil.
Hauptsymptome
Die meisten Hämangiome verursachen keine Beschwerden:
- kein Schmerz
- kein Juckreiz
- keine Einschränkungen
Bei Verletzung können sie jedoch bluten, verkrusten oder sich entzünden. Größere Läsionen können je nach Lage funktionell oder kosmetisch störend sein.
Ursachen
Die genaue Ursache ist nicht vollständig geklärt, jedoch gibt es bekannte Risikofaktoren.
Angeborene Hämangiome:
- Komplikationen in der Schwangerschaft
- Frühgeburt
- genetische Veranlagung
- Sauerstoffmangel beim Fötus
Erworbene Hämangiome:
- Veränderungen der Gefäßwände
- hormonelle oder metabolische Störungen
- UV-Strahlung
- Umweltfaktoren
Kurz gesagt entsteht ein Hämangiom durch eine lokale Vermehrung von Blutgefäßen in der Haut.
Wie es entsteht
Hämangiome entstehen aus kleinen Kapillaren, die sich lokal stark vermehren. Das dichte Gefäßnetz verleiht der Läsion ihre rote Farbe. Tiefere Gefäße können zu einer bläulichen Erscheinung führen. Der Verlauf kann stabil bleiben oder Phasen von Wachstum und Rückbildung zeigen.
Formen und Varianten
Hämangiome können sich unterscheiden nach:
- Tiefe (oberflächlich oder tief)
- Größe (klein bis groß)
- Entstehung (angeboren oder erworben)
Einige Formen können Teil komplexerer Krankheitsbilder sein und erfordern bei größeren oder ungewöhnlichen Läsionen eine genauere Abklärung.
Wann Sie einen Arzt aufsuchen sollten
Suchen Sie einen Arzt auf, wenn:
- das Hämangiom schnell wächst
- es häufig verletzt wird oder blutet
- sich Farbe oder Form verändert
- es im Gesicht oder in empfindlichen Bereichen liegt
- Beschwerden auftreten
Auch größere angeborene Hämangiome sollten regelmäßig kontrolliert werden.
Behandlung
Nicht alle Hämangiome müssen behandelt werden; viele werden nur beobachtet.
Mögliche Behandlungen:
- Lasertherapie – häufig und schonend
- Kryotherapie – für kleine oberflächliche Läsionen
- Sklerotherapie – Injektionen zur Gefäßverkleinerung
- Chirurgische Entfernung – bei komplexen Fällen
In manchen Fällen kommen auch Medikamente zum Einsatz, insbesondere bei angeborenen Formen.
Grundprinzipien:
- individuelle Therapieentscheidung
- möglichst schonende Verfahren
- regelmäßige Kontrolle
Die Behandlung erfolgt immer durch einen Arzt.
FAQ
Ist ein Hämangiom gefährlich?
Meist nicht. Es ist gutartig und nicht mit Hautkrebs verbunden.
Kann es von selbst verschwinden?
Ja, besonders angeborene Hämangiome können sich im Laufe der Zeit zurückbilden.
Muss es behandelt werden?
Nicht immer – abhängig von Größe, Lage und Symptomen.
Warum ist ein Hämangiom rot?
Durch das dichte Netzwerk von Blutgefäßen in der Läsion.
Kann es verletzt werden?
Ja, und dabei kann es bluten – daher sollte ein Trauma vermieden werden.
Ist eine Blutung gefährlich?
Meist nicht, aber häufige Blutungen sollten ärztlich abgeklärt werden.
Darf man mit einem Hämangiom in die Sonne?
Ja, jedoch sollte die Haut vor übermäßiger Sonneneinstrahlung geschützt werden.
Wie oft sollte es kontrolliert werden?
Regelmäßig, insbesondere bei Veränderungen.
Haut sofort überprüfen
Nutzen Sie die Muttermal scanner: Skinive KI, um ein Foto eines Muttermals oder einer Hautveränderung zu machen und eine KI-basierte Risikoeinschätzung zu erhalten. So erfahren Sie schnell, ob eine ärztliche Abklärung empfohlen wird – für mehr Sicherheit und ein gutes Gefühl.
Medizinische Quellen
- World Health Organization (WHO)
- American Academy of Dermatology (AAD)
- National Cancer Institute (NCI)
- Fitzpatrick’s Dermatology
- DermNet NZ
🇩🇪 Hämangiom: Diagnose und Behandlung in Deutschland
Wenn Sie gutartige Neubildungen, Nävi oder Muttermale bemerken, ist es wichtig, eine fachärztliche Meinung einzuholen. In Deutschland können Sie dermatologische Versorgung über die gesetzliche Krankenversicherung (GKV), private Praxen oder Online-Konsultationen erhalten.
👉 Hautarzt-Termin in Deutschland: Zugang, Kosten und Behandlungswege – Dieser Leitfaden erklärt, wie Überweisungen über den Hausarzt funktionieren, was Sie von dermatologischen Fachuntersuchungen erwarten können und wie Sie zwischen gesetzlicher und privater Versorgung wählen.
Hautärzte in großen deutschen Städten:
- Hautarzt in Berlin
- Hautarzt in Frankfurt
- Hautarzt in Köln
- Hautarzt in München
- Hautarzt in Hamburg
- Hautärzte in anderen deutschen Städten
Online-Dermatologie
Wenn Sie eine schnellere oder ortsunabhängige Beratung bevorzugen, können Online-Konsultationen genutzt werden. Dermatologen können dabei Bilder beurteilen, Empfehlungen geben und die nächsten Schritte festlegen – ganz ohne Praxisbesuch. Mehr dazu im Artikel: Online Hautärzt Termin in Deutschland.
🇦🇹 Hämangiom: Diagnose und Behandlung in Österreich
Wenn Sie gutartige Neubildungen, Nävi oder Muttermale bemerken, ist es wichtig, eine fachärztliche Meinung einzuholen. In Österreich können Sie dermatologische Versorgung über die gesetzliche Krankenversicherung (ÖGK), Wahlärzte (private Praxen) oder Online-Konsultationen erhalten.
👉 Hautarzt in Österreich: Wie man einen Dermatologen findet – Dieser Leitfaden erklärt, wie Sie einen Hautarzt in Österreich finden, wann eine Überweisung sinnvoll ist, was Sie bei dermatologischen Untersuchungen erwartet und wie Sie zwischen Kassenarzt und Wahlarzt wählen.
Hautärzte in großen österreichischen Städten:
- Hautarzt in Wien
- Hautarzt in Graz
- Hautarzt in Linz
- Hautarzt in Salzburg
- Hautarzt in Innsbruck
- Hautärzte in anderen österreichischen Städten
Online-Dermatologie
Wenn Sie eine schnellere oder ortsunabhängige Beratung bevorzugen, können Online-Konsultationen genutzt werden. Hautärzte können dabei Bilder beurteilen, Empfehlungen geben und die nächsten Schritte festlegen – ganz ohne Praxisbesuch. Mehr dazu im Artikel: Online Hautarzt Termin in Österreich.
🇨🇭 Hämangiom: Diagnose und Behandlung in Schweiz
Wenn Sie gutartige Neubildungen, Nävi oder Muttermale bemerken, ist es wichtig, eine fachärztliche Meinung einzuholen. In der Schweiz können Sie dermatologische Versorgung über die obligatorische Krankenversicherung (KVG), private Praxen oder Online-Konsultationen erhalten.
👉 Hautarzt in der Schweiz: Wie man einen Dermatologen findet – Dieser Leitfaden erklärt, wie Sie einen Hautarzt in der Schweiz finden, ob eine Überweisung notwendig ist (je nach Versicherungsmodell), was Sie bei dermatologischen Untersuchungen erwartet und wie Franchise und Selbstbehalt funktionieren.
Hautärzte in großen Schweizer Städten:
- Hautarzt in Zürich
- Hautarzt in Basel
- Hautarzt in Bern
- Hautarzt in Winterthur
- Hautarzt in St. Gallen
- Hautärzte in anderen Schweizer Städten
Online-Dermatologie
Wenn Sie eine schnellere oder ortsunabhängige Beratung bevorzugen, können Online-Konsultationen genutzt werden. Hautärzte können dabei Bilder beurteilen, Empfehlungen geben und die nächsten Schritte festlegen – ganz ohne Praxisbesuch. Mehr dazu im Artikel: Online Hautarzt Termin in der Schweiz.
Bilder von Hauthämangiom: