Dermatofibroma – (fibroma de la piel, histiocitoma fibroso benigno) neoplasia benigna de la génesis del tejido conectivo (no melanocítica), representado por un nudo, que se eleva por encima de la piel o intradérmica nudo denso. Dermatofibroma es una neoplasia adquirida, es extremadamente raro en los recién nacidos y los niños, por regla general – que aparecen en personas mayores de 25-30 años. La multiplicidad de la lesión no es característica (a excepción de algunas enfermedades sistémicas, síndromes hereditarios e infección por VIH). Según el sexo: los dermatofibromas son más frecuentes en las mujeres.
Factores predisponentes
No existe una razón clara para la aparición de dermatofibromas. Sólo cabe hablar de factores predisponentes que, en distintos grados, pueden aumentar el riesgo de neoplasias:
- Sexo femenino;
- Daños en la piel, microtraumatismos, picaduras de insectos;
- Factor genético: la herencia puede desempeñar un papel en la aparición de dermatofibromas.
Diagnóstico
El diagnóstico del dermatofibroma se basa en un examen clínico, que incluye una exploración rutinaria de la formación y una dermatoscopia. Si se sospecha un crecimiento maligno, puede realizarse una biopsia.
Síntomas
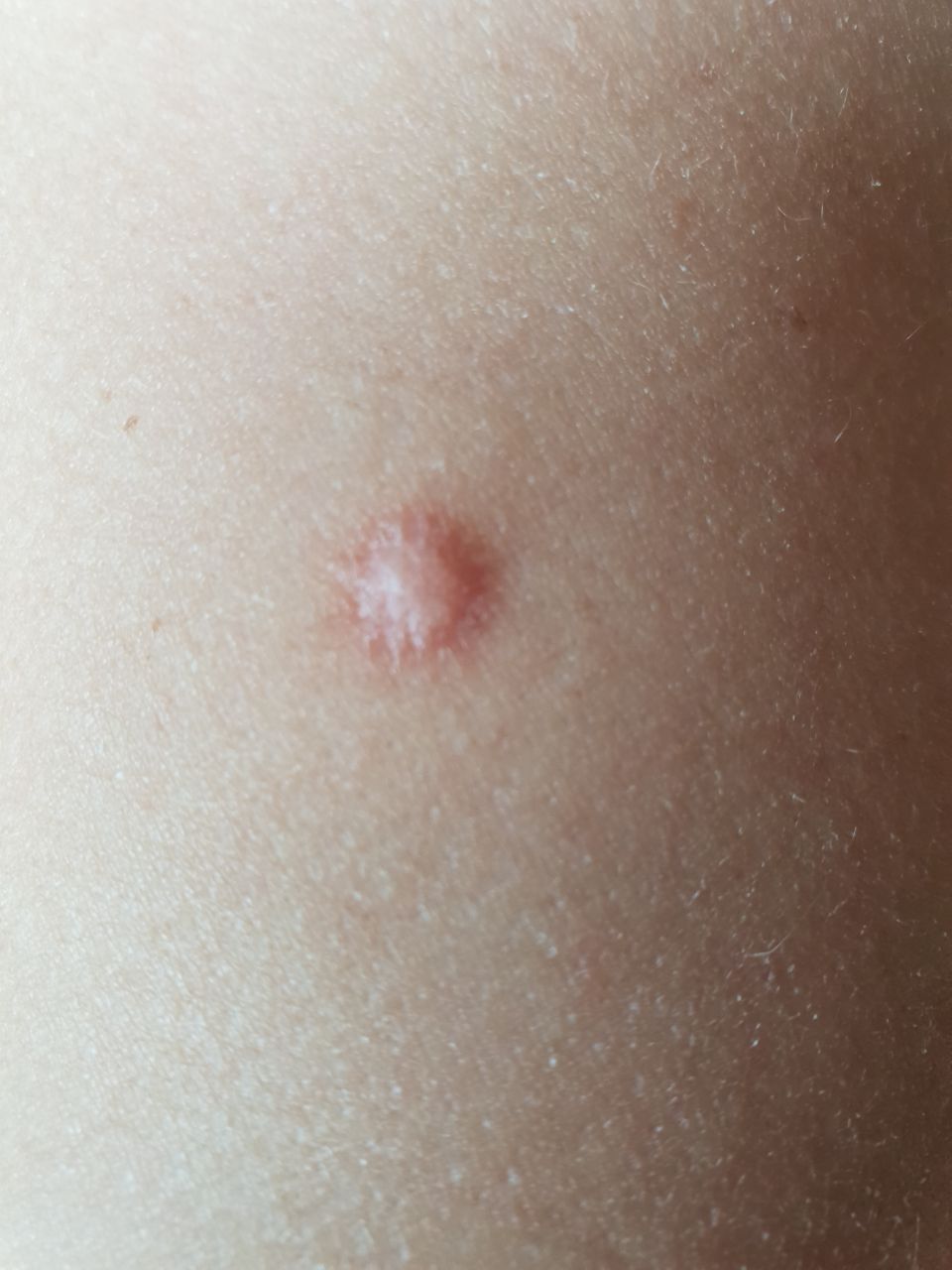
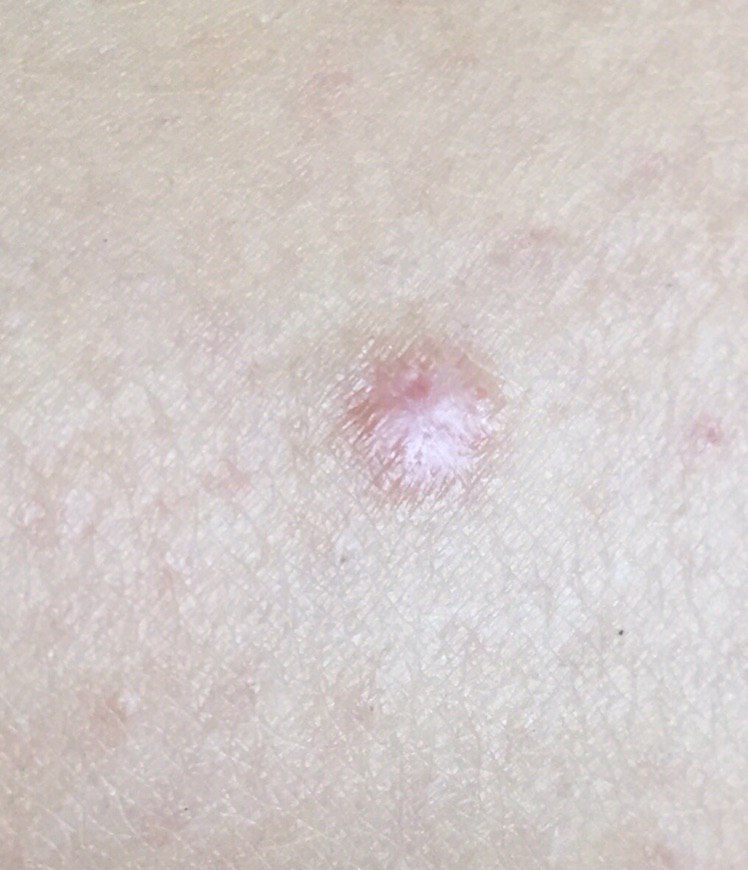
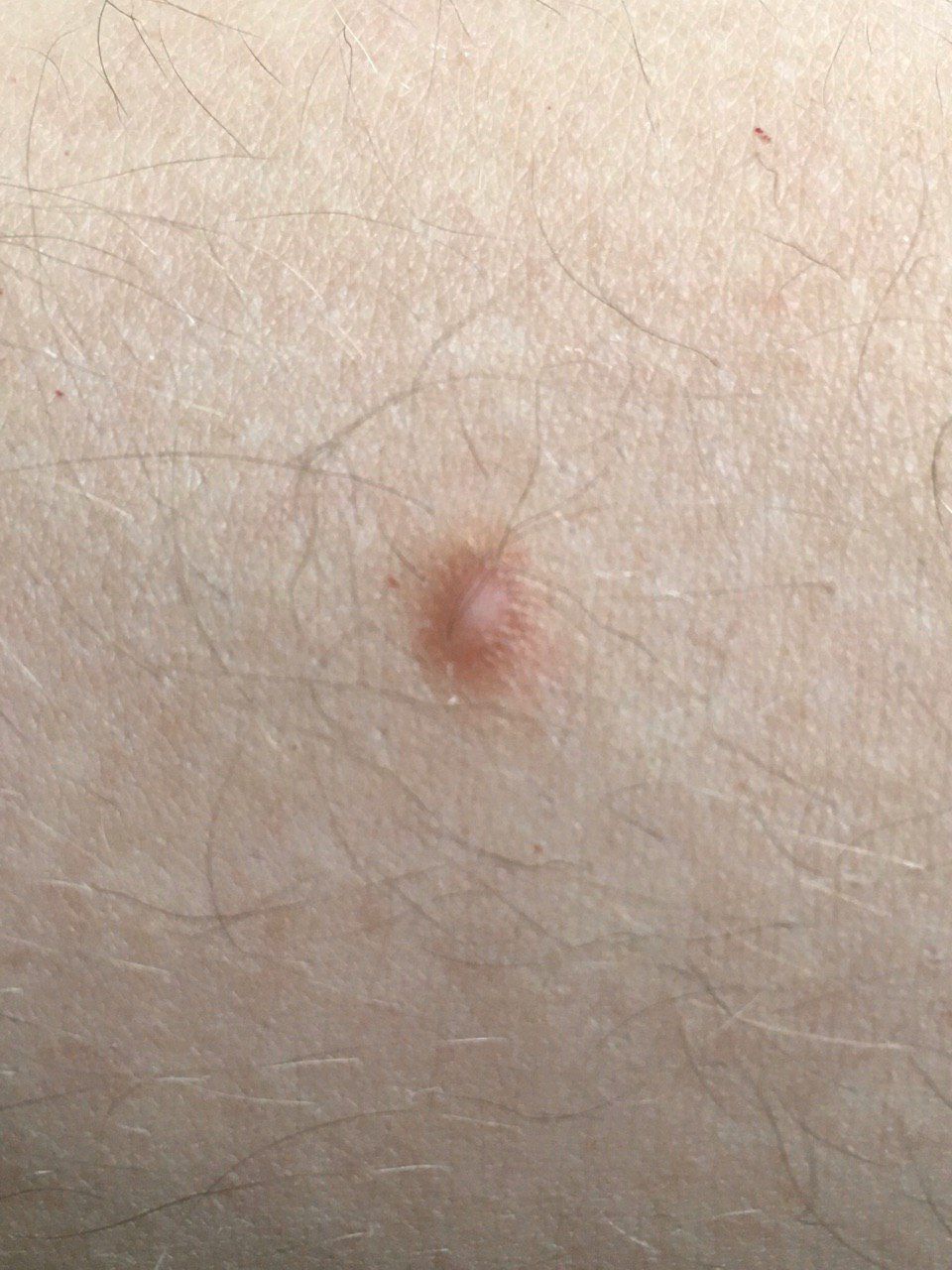
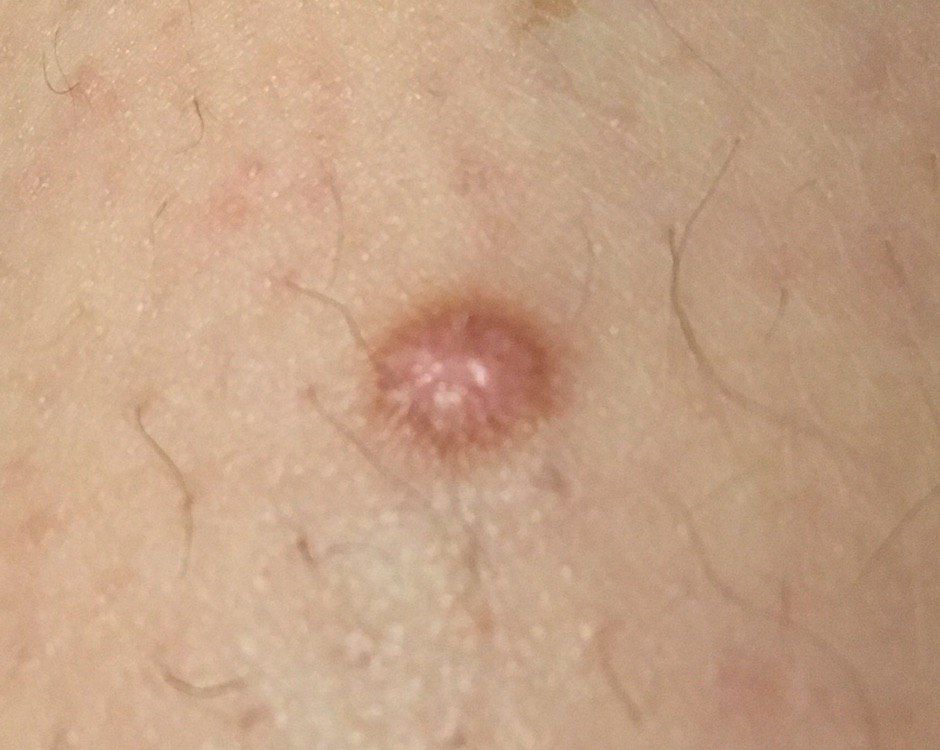
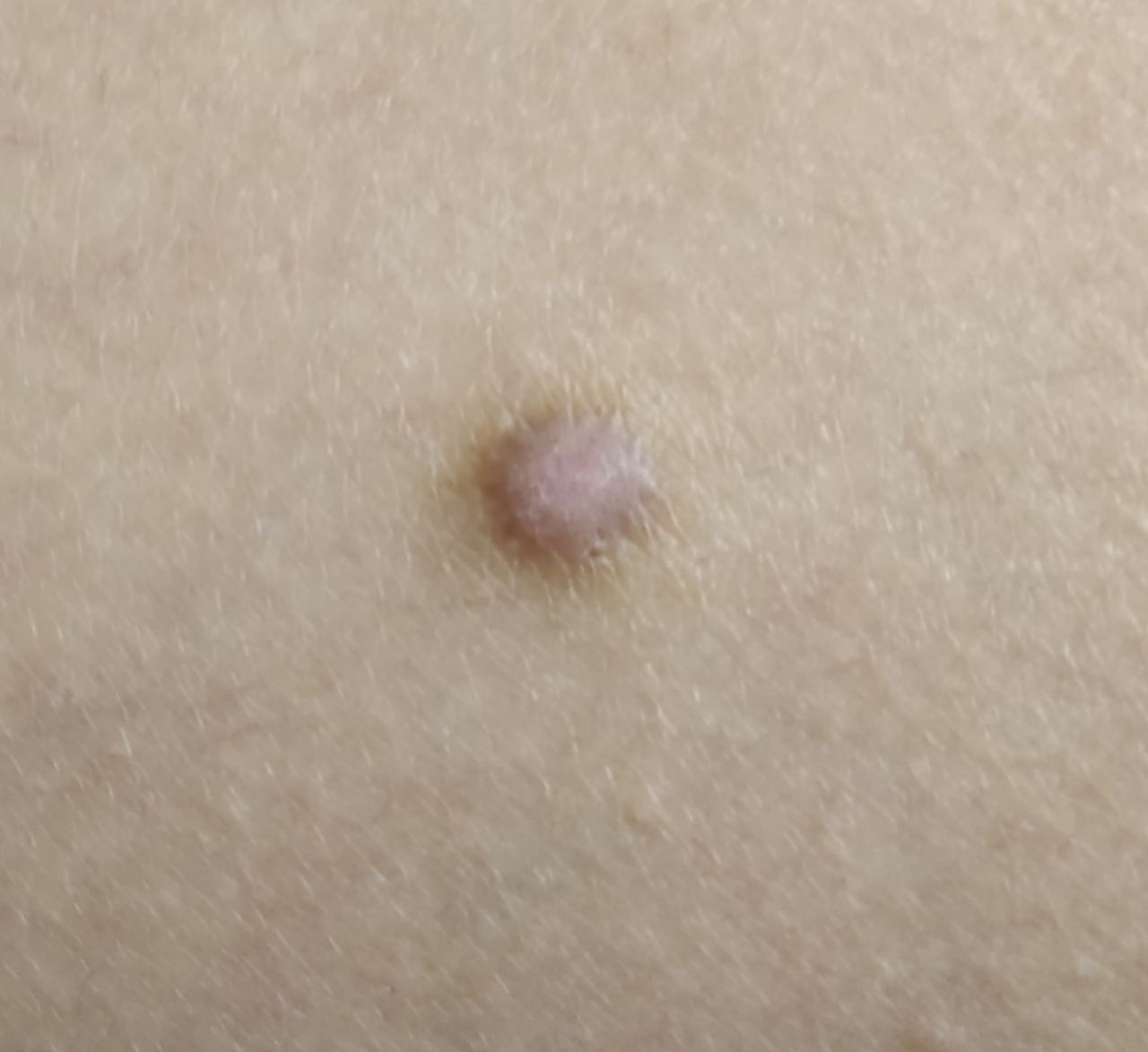
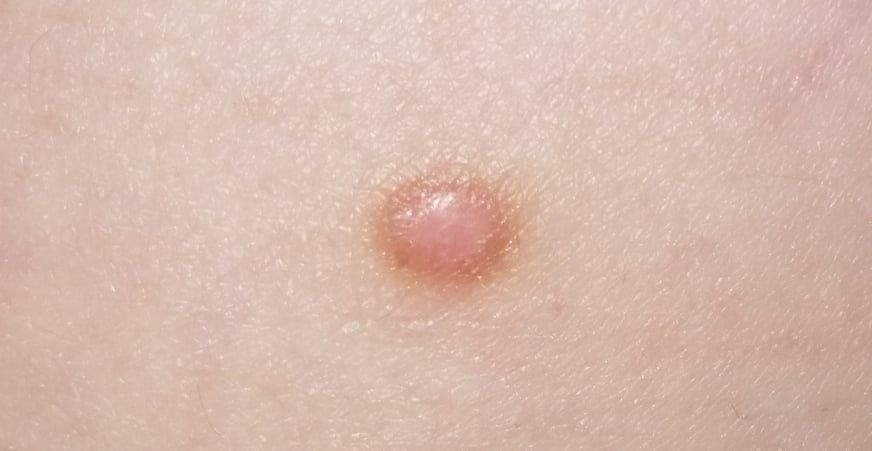
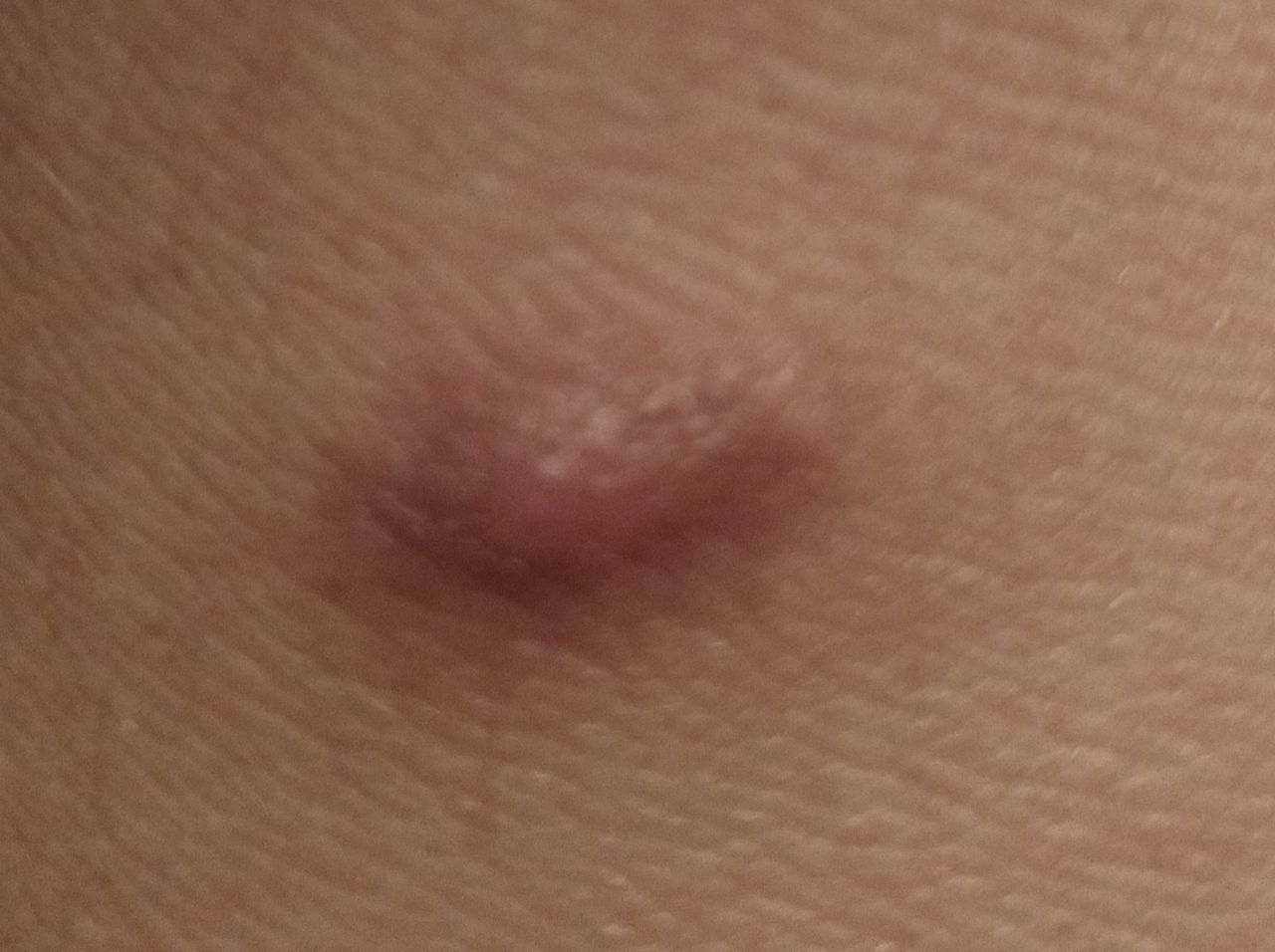
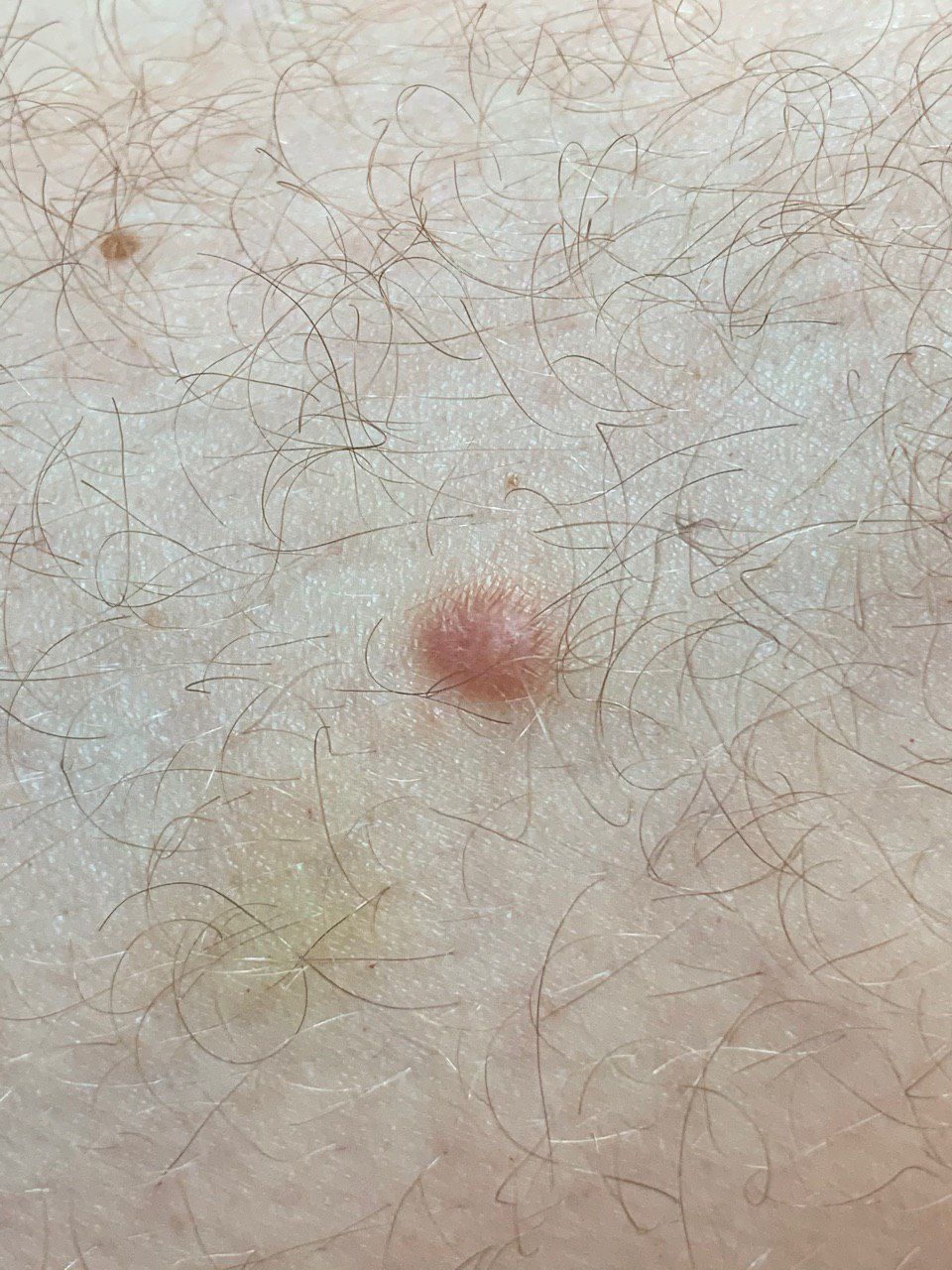
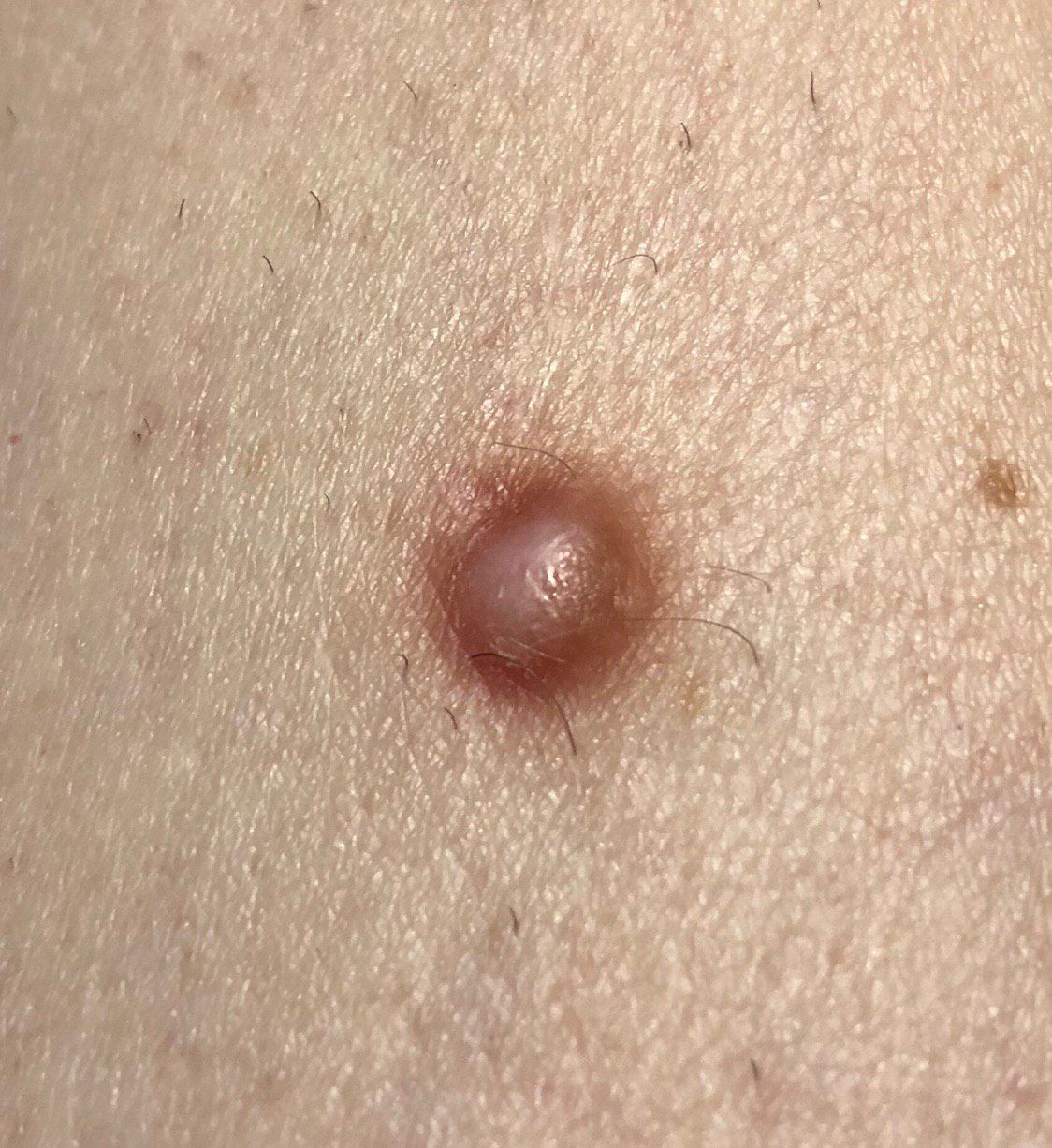
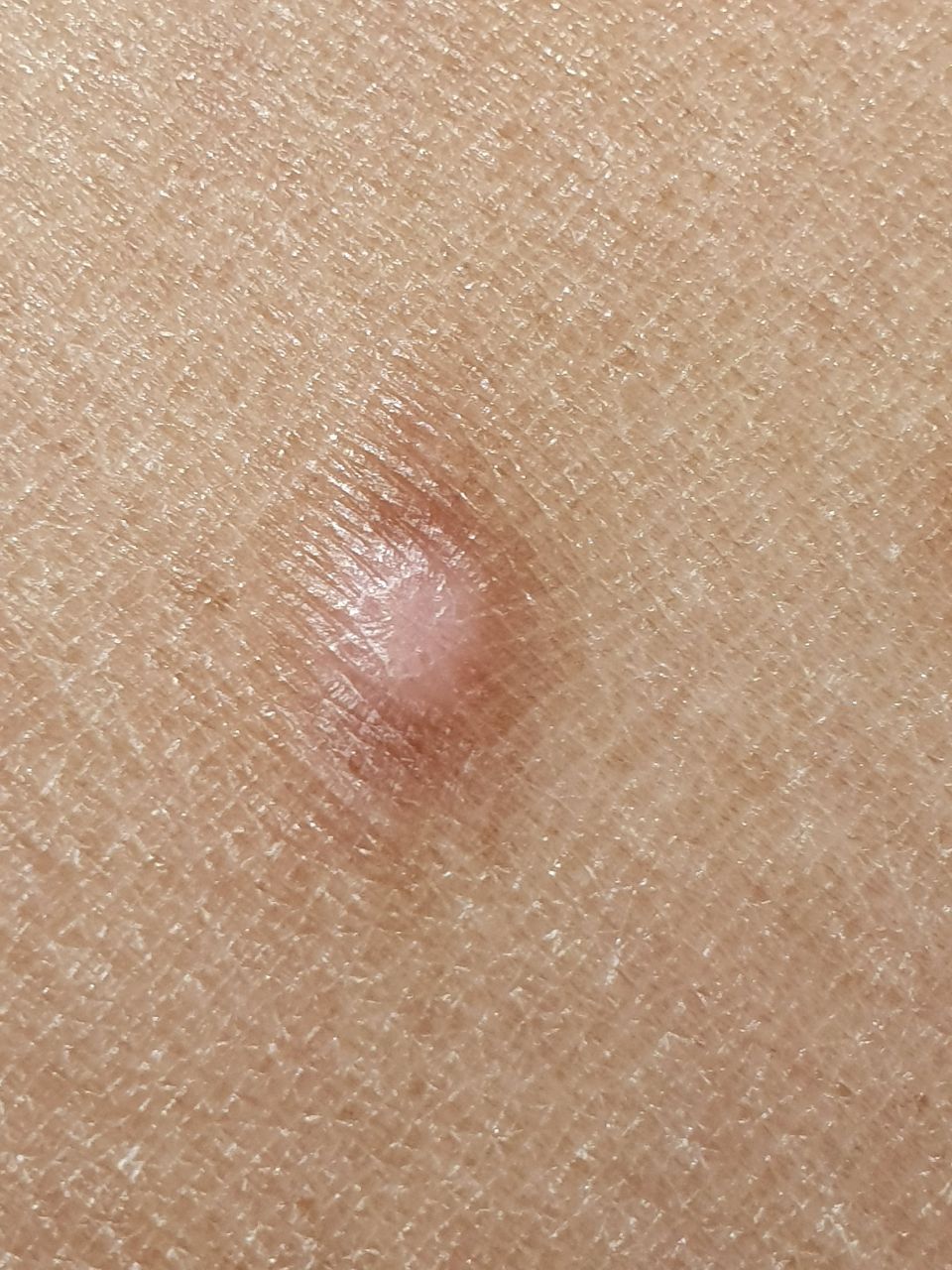
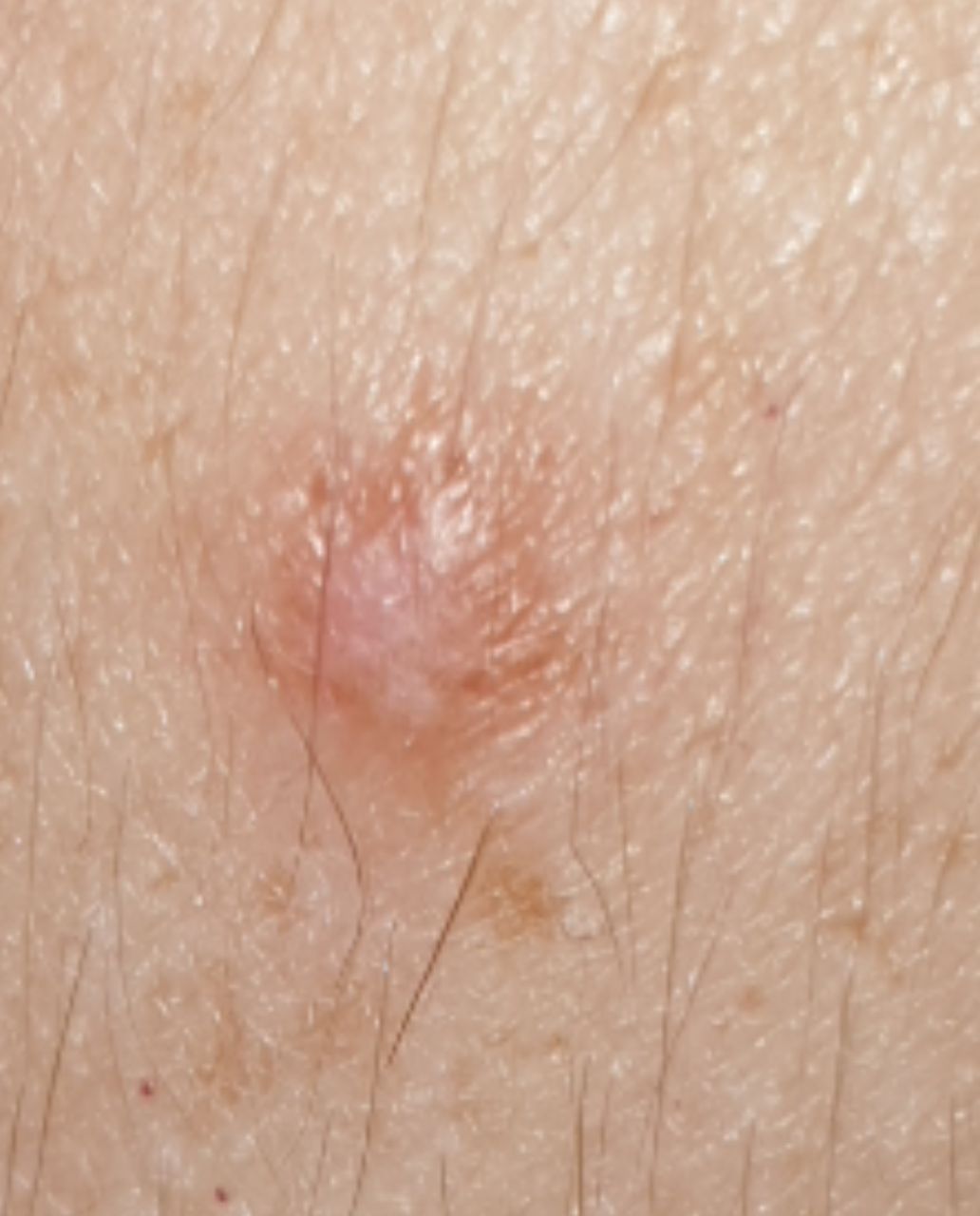
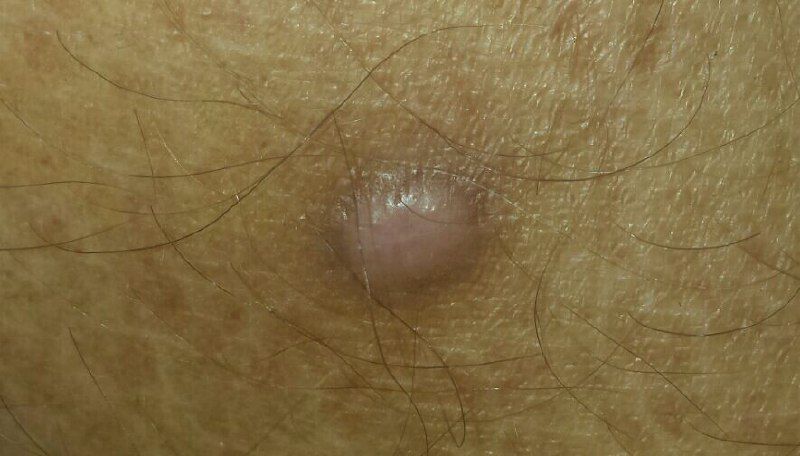
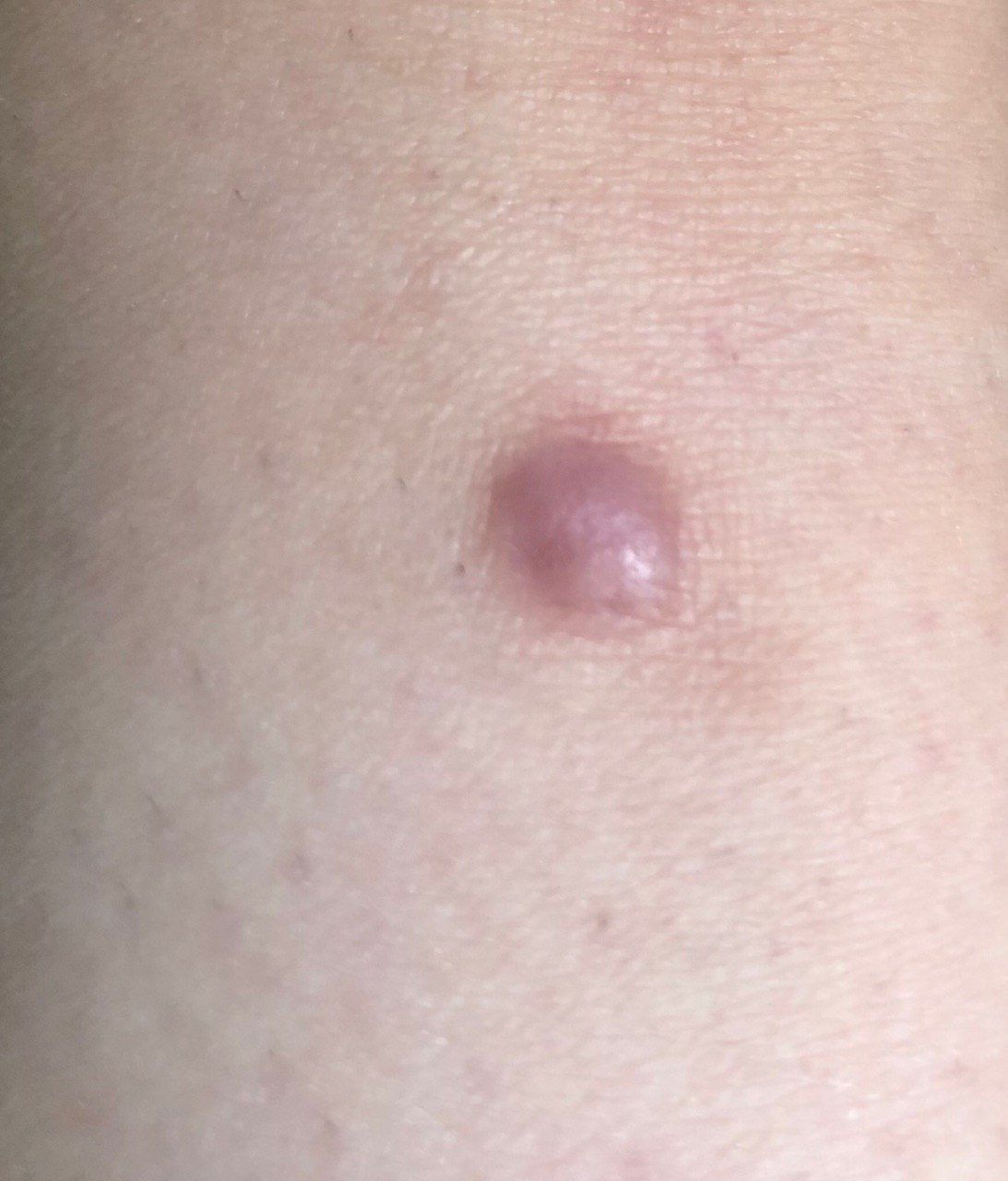
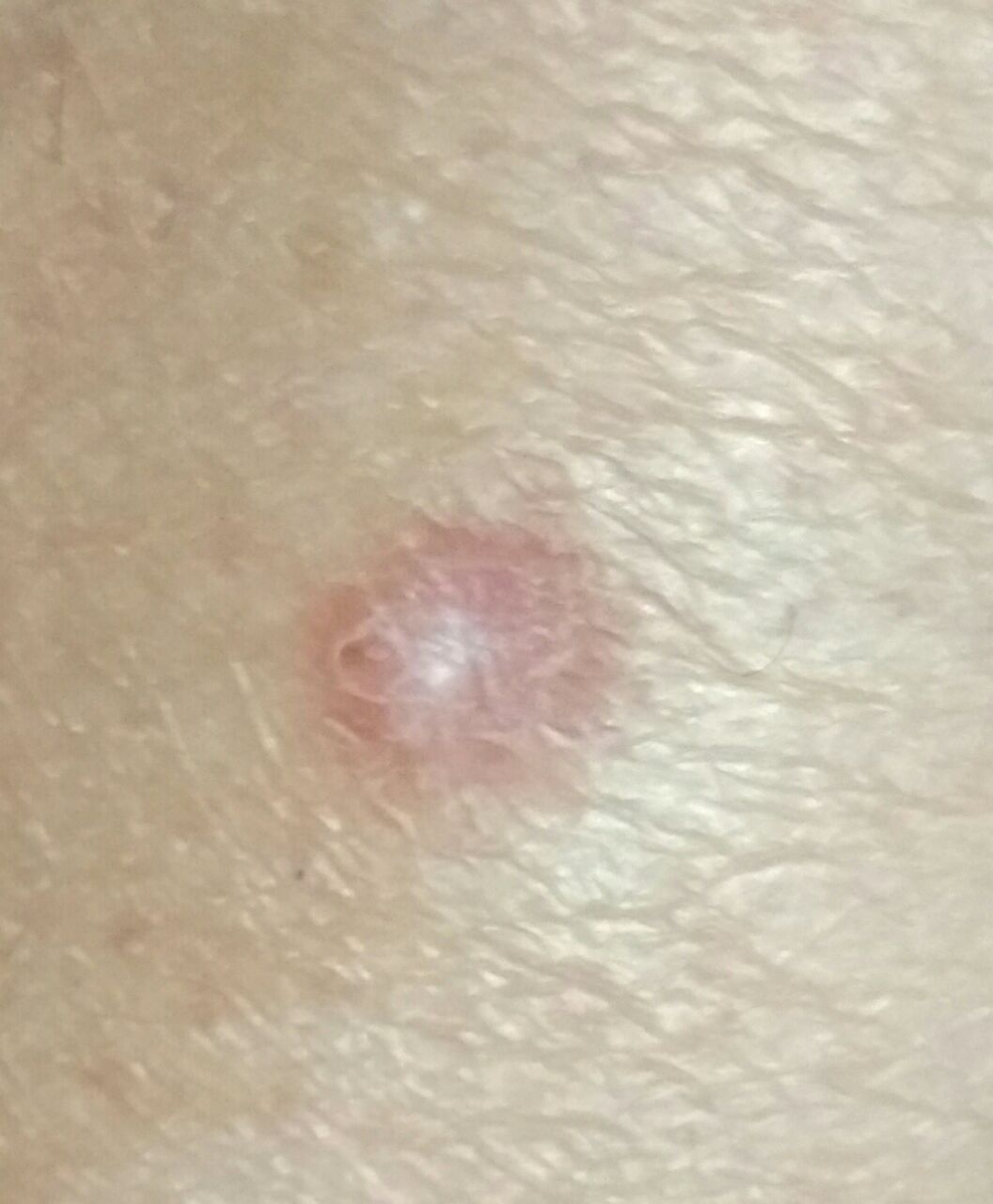
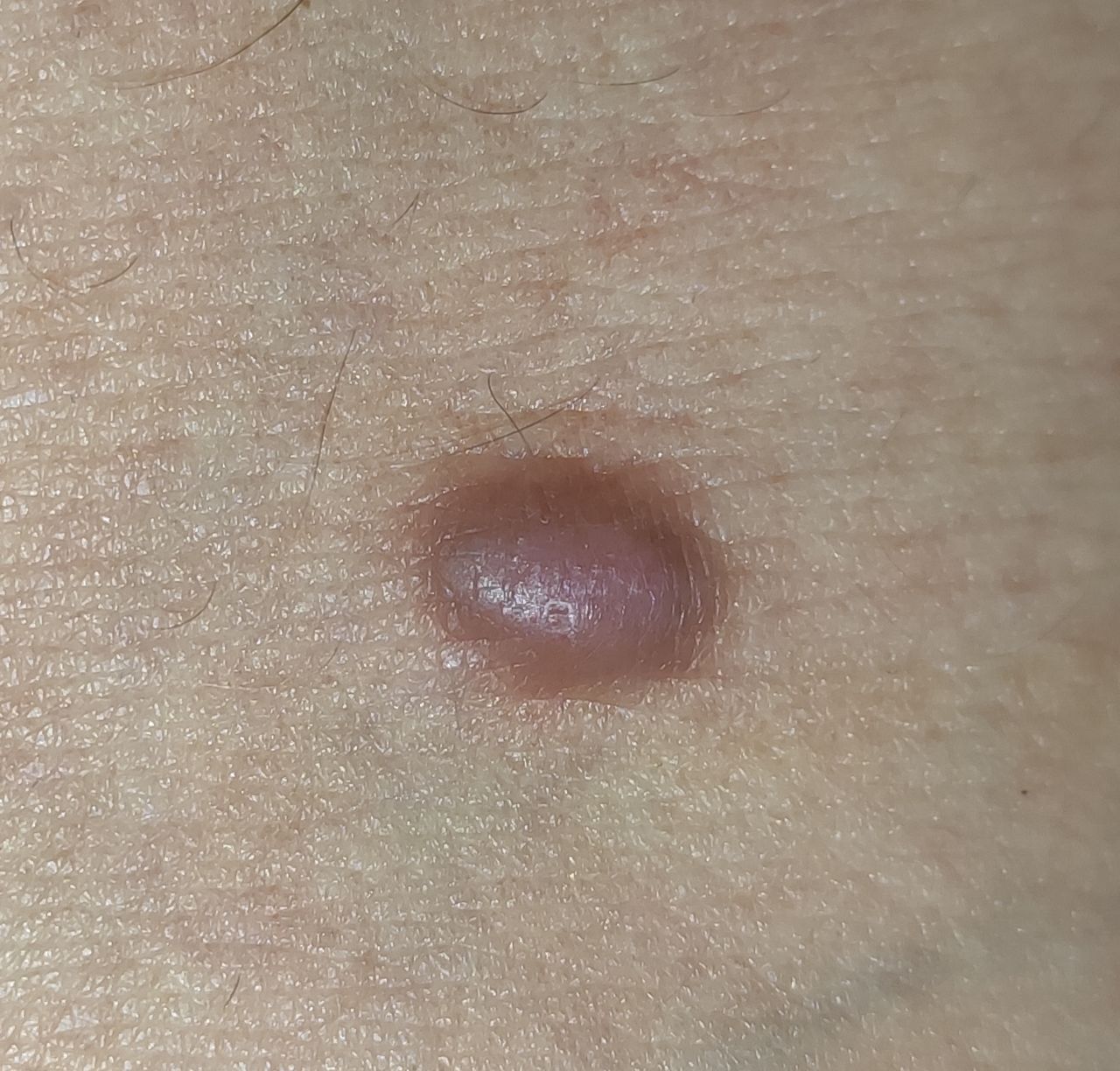
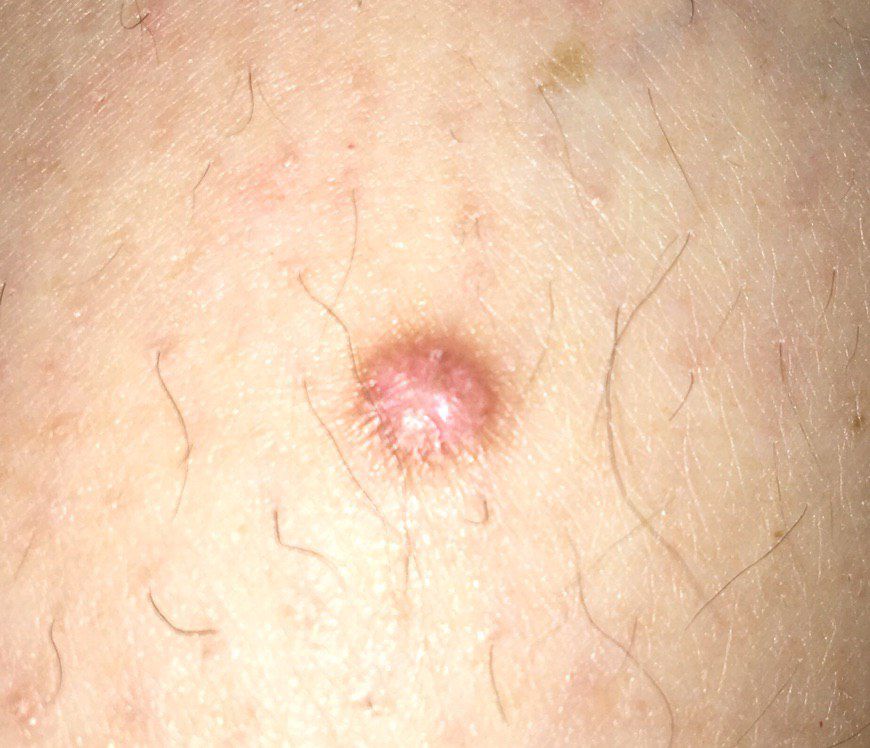
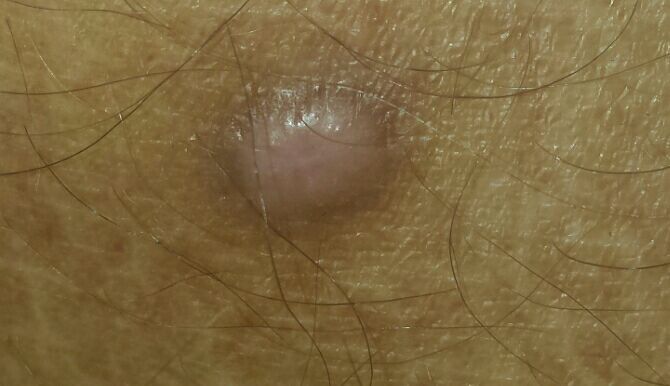
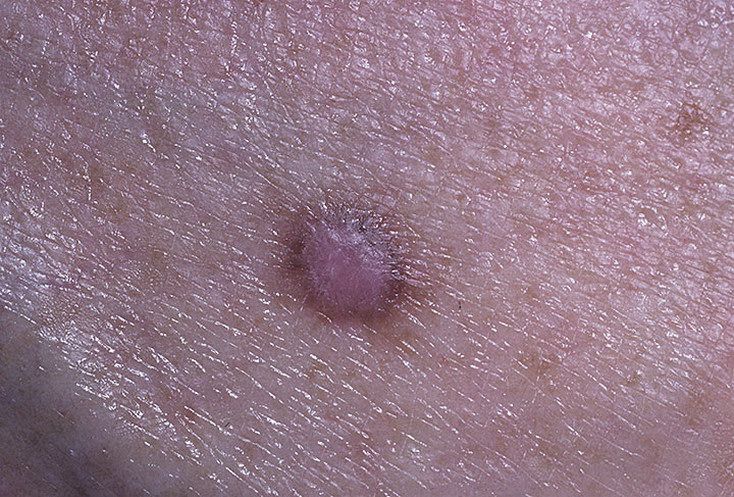
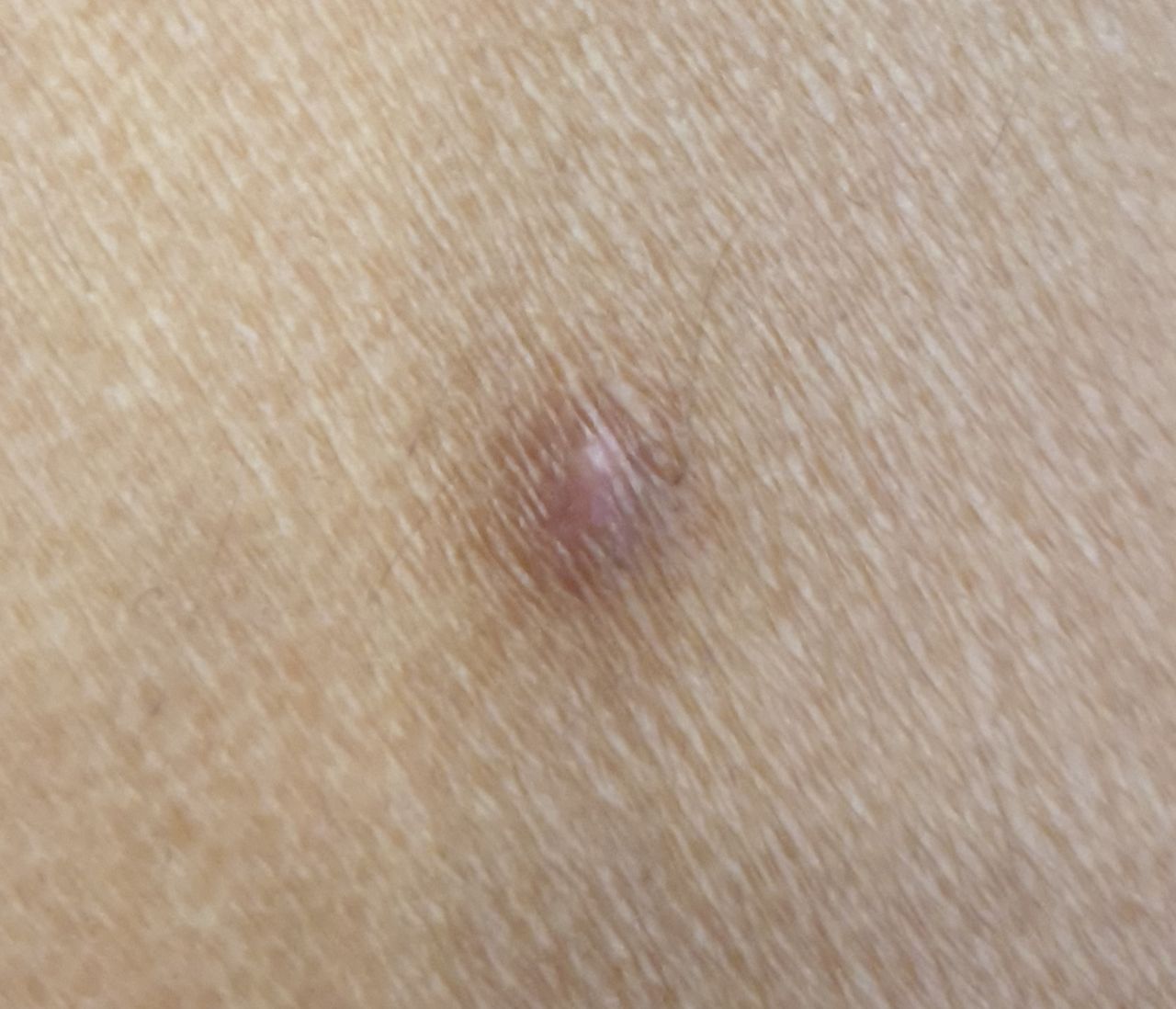
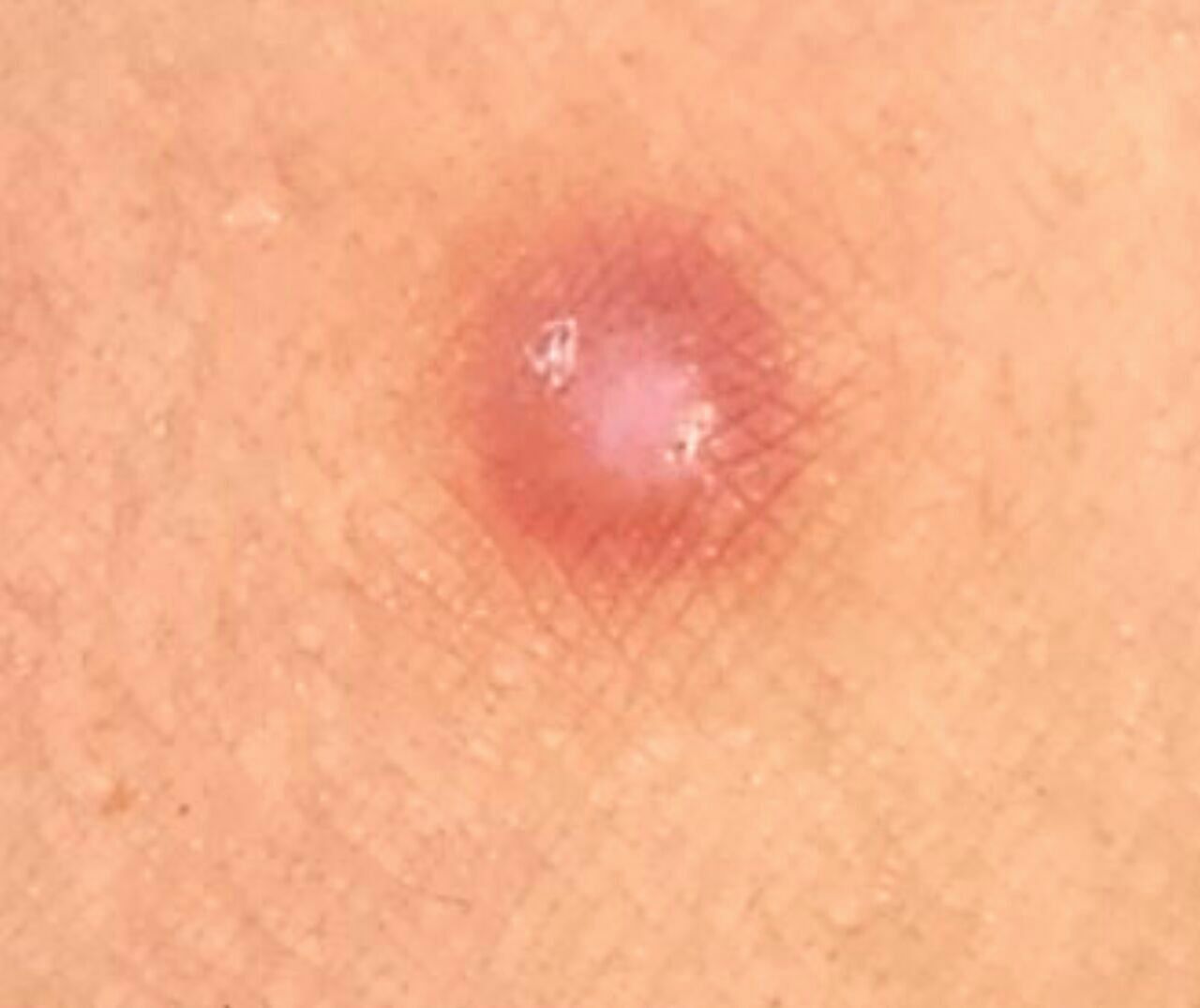
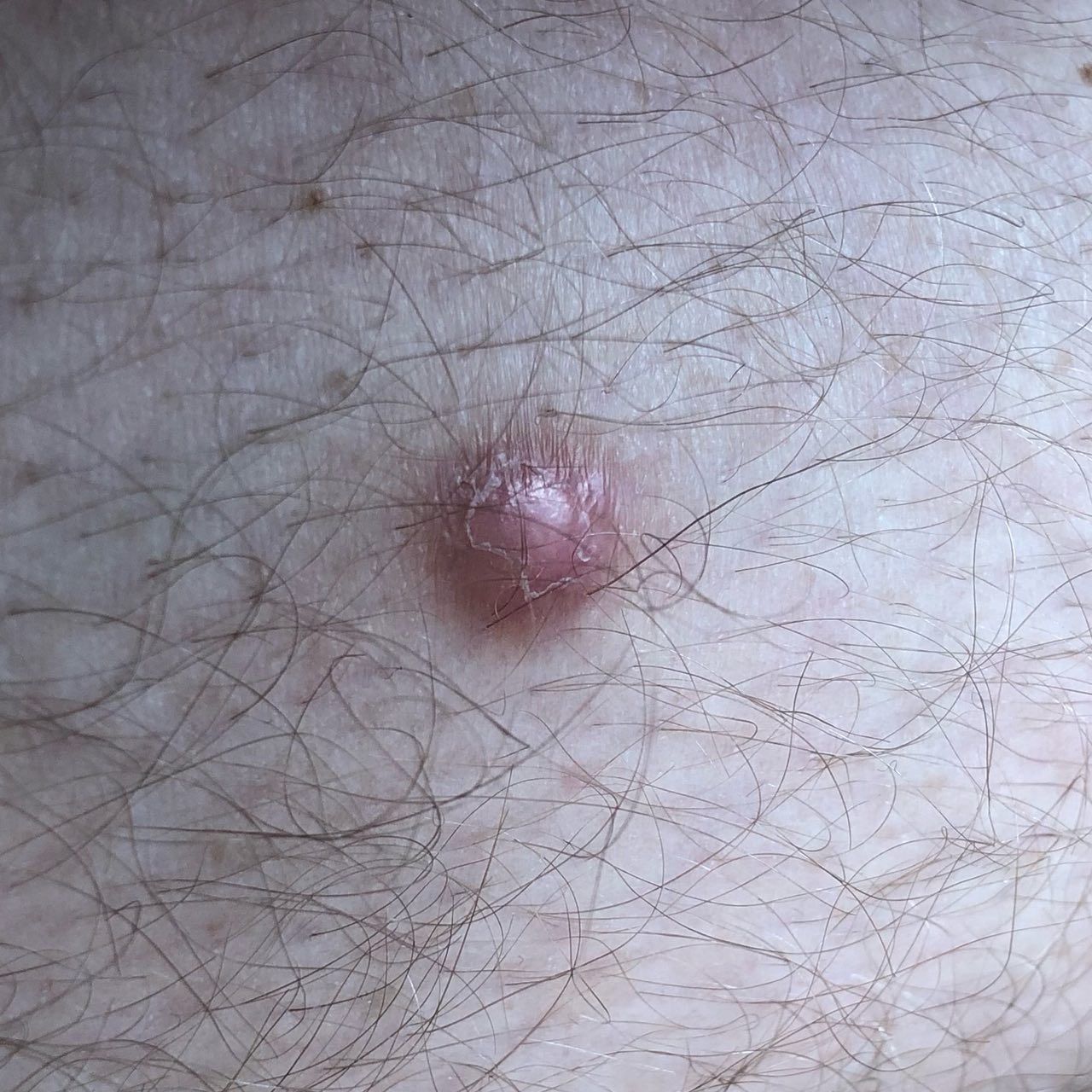
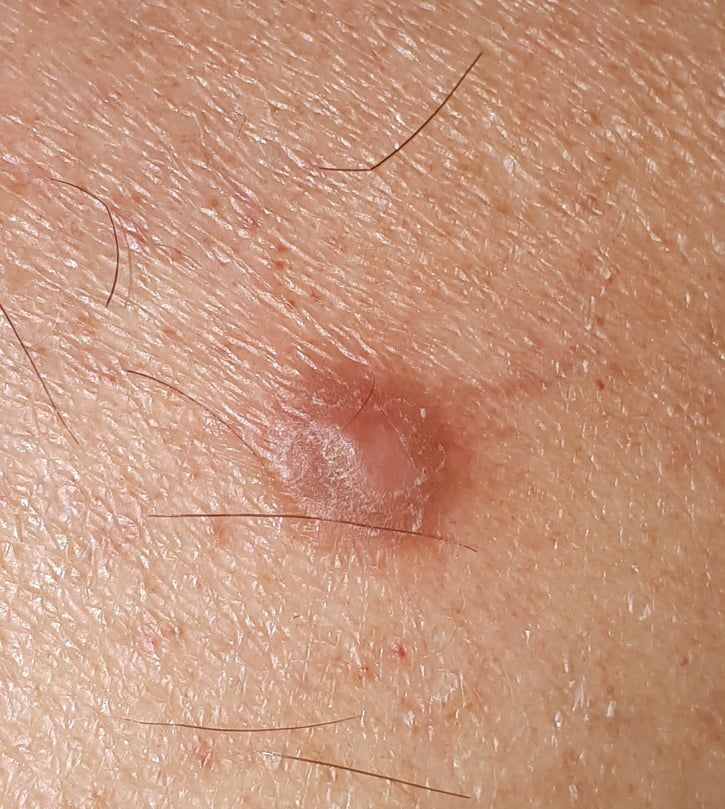
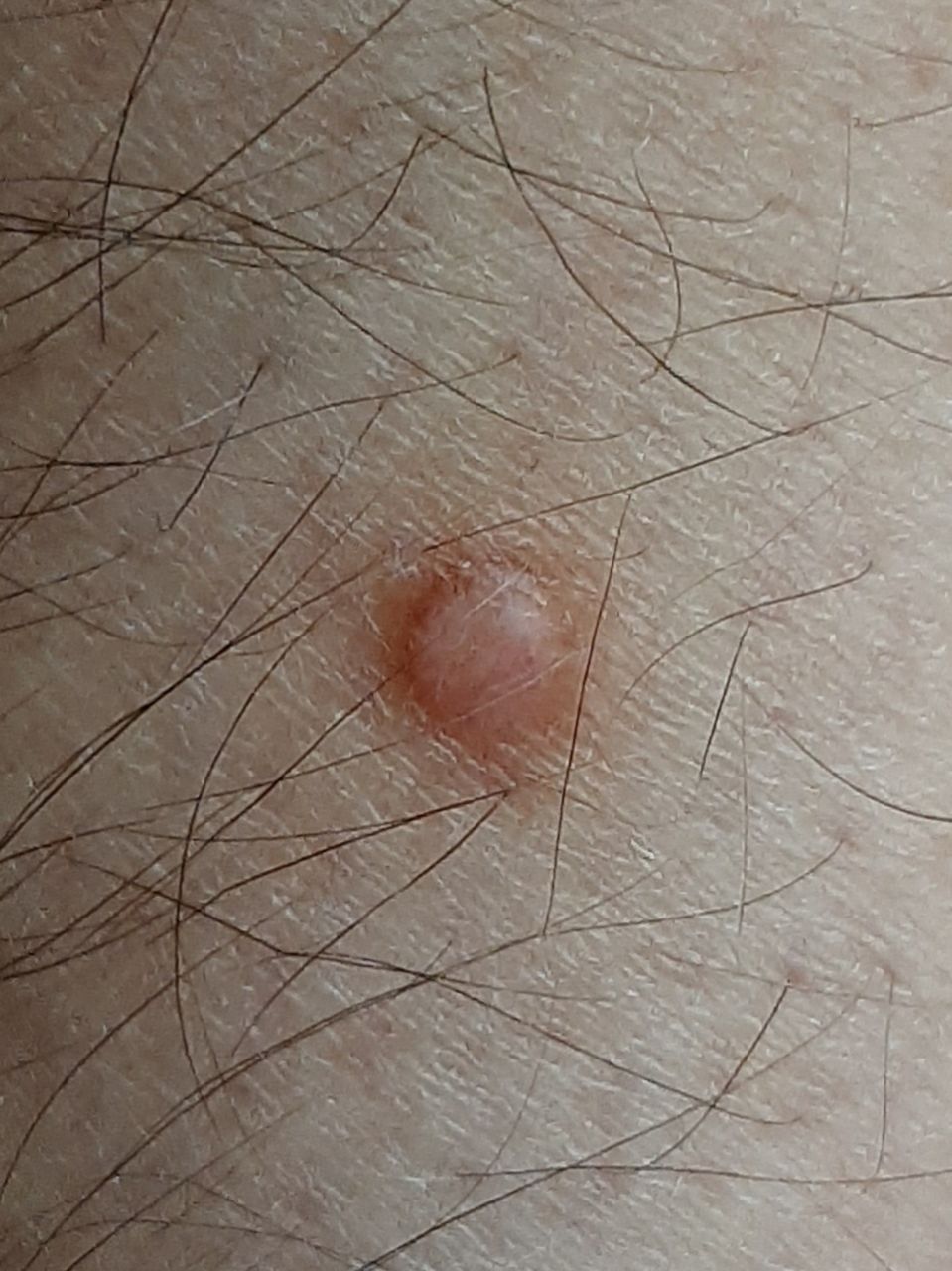
Un examen visual del dermatofibroma determina una formación ligeramente hundida (por debajo de la superficie de la piel) o semiesférica, la mayoría de las veces simétrica (oval o redonda). La superficie del dermatofibroma suele estar alisada, el patrón cutáneo suele estar ausente (sobre todo en el centro), con menos frecuencia presenta pequeñas tuberosidades, descamación.
Los límites del dermatofibroma pueden ser claros y uniformes (en las formas hemisféricas sobresalientes) o borrosos (si la neoplasia es plana o hundida). El color varía de carne, gris a tonos de marrón y carmesí. La distribución del pigmento en toda la formación es desigual: se observa un aumento gradual de la intensidad del color en la dirección del centro a la periferia (el centro de la formación es más claro, incluso pálido, la periferia de la formación tiene un color más intenso).
El vello en la parte central del dermatofibroma está ausente, pero puede aparecer en la periferia.
El diámetro del dermatofibroma no suele superar los 10 mm (rara vez se encuentran formaciones más grandes). La altura sobre la piel de las formas hemisféricas suele ser de 5-7 mm.
A la palpación, el dermatofibroma es denso, firme. Al comprimir los tejidos circundantes, se forma una depresión en la zona tumoral. No hay sensación subjetiva o picor leve (raramente).
Se localizan principalmente en las extremidades inferiores y en la cintura escapular, raramente se observan otras localizaciones.
Descripción dermatoscópica
Con la dermatoscopia se visualizan las siguientes características del dermatofibroma:
- Hipopigmentación en la zona central;
- Contorno incorrecto de la zona central hipopigmentada;
- Una zona periférica de color marrón claro que rodea la zona central;
- La zona periférica está representada por una delicada red pigmentaria con células pequeñas;
- Los límites de la zona periférica pasan suavemente a la piel sana;
- Estructura uniforme de malla fina en el límite de transición a la piel sana;
- Rara vez pueden detectarse vasos puntiformes.
Diagnóstico diferencial
El diagnóstico diferencial se realiza con neoplasias como:
- Nevus simple
- Nevus papilomatoso
- Comedones
- Hemangioma
- Nevus azul
- Nevus displásico
- Queratoacantoma
- Carcinoma basocelular
- Melanoma nodular
- Dermatofibrosarcoma inflamatorio
Riesgos
El dermatofibroma es seguro y no conlleva un mayor riesgo de tumor maligno. En ausencia de influencias externas (traumatismos y otros factores perjudiciales) – el riesgo de degeneración maligna es comparable al mismo riesgo en la piel sin cambios.
Signos de una posible malignidad: un cambio de aspecto, la aparición de sensaciones subjetivas.
Tácticas
En ausencia de efectos perjudiciales sobre el dermatofibroma, cambios de aspecto y sensaciones subjetivas, no es necesaria la extirpación, basta con el autocontrol (o el examen con ayuda de otras personas en zonas inaccesibles) al menos una vez al año. Si se ha producido un daño mecánico en el dermatofibroma, se han observado cambios en el aspecto o han aparecido sensaciones antes ausentes, debe consultarse a un dermatólogo u oncólogo.
El especialista determina la posibilidad de un seguimiento dinámico posterior (los plazos se determinan individualmente) o se establecen las indicaciones para la extirpación. Es necesario extirpar aquellos dermatofibromas que están sometidos a traumatismos constantes y crónicos con la ropa, joyas o debido a las características del empleo profesional.
En el caso de la observación dinámica, es de gran valor la fotofijación de las neoplasias cutáneas, que posteriormente determinará incluso pequeños cambios de aspecto.
Los pacientes, en presencia de otras neoplasias cutáneas (nevus) en combinación con dermatofibroma, se muestra un examen por un dermatólogo u oncólogo en la primavera y el otoño (antes y después de la temporada de playa). A estos pacientes se les recomienda elaborar un mapa de neoplasias cutáneas, lo que simplifica enormemente la observación posterior, la búsqueda de nuevas formaciones o un cambio en las existentes.
Tratamiento
Sólo quirúrgico (clásico, con bisturí eléctrico o radial) con examen histológico obligatorio.
No se recomienda el tratamiento del dermatofibroma con métodos destructivos (extirpación con láser o criodestrucción), ya que en este caso existe una marcada tendencia a las recidivas locales.
Prevención
La prevención de la aparición de dermatofibromas y su malignización consiste en una actitud suave y cuidadosa con la piel:
- Exclusión de traumatismos cutáneos crónicos;
- Cumplimiento de las medidas de seguridad al trabajar con factores que dañan la piel;
- Higiene personal y conocimiento básico de los tumores cutáneos.
Además, es necesario realizar un examen periódico de los dermatofibromas, consultar a tiempo a un especialista en caso de cambios externos y extirpar las neoplasias potencialmente peligrosas.