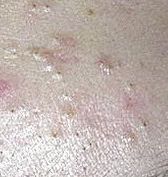
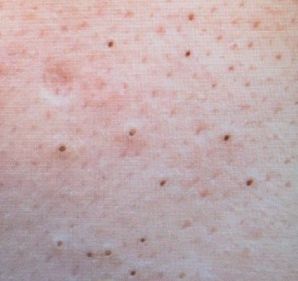
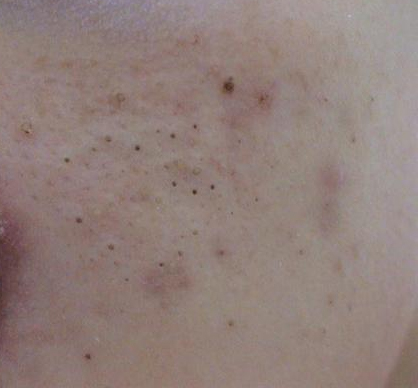
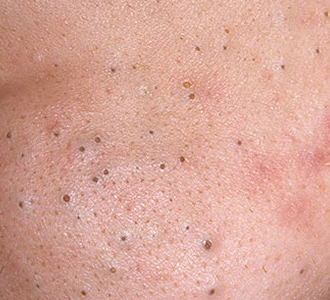
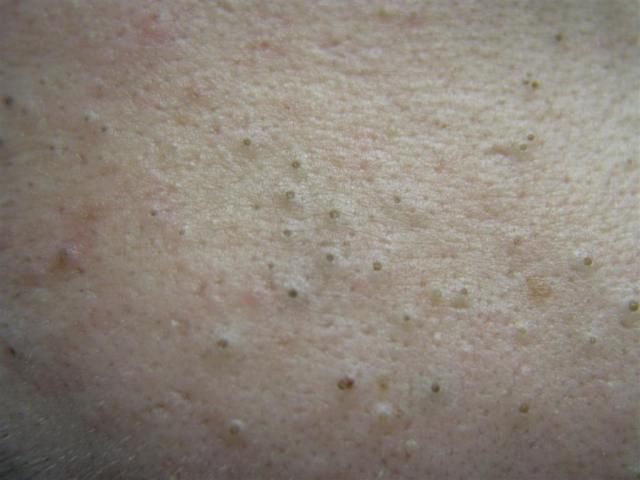
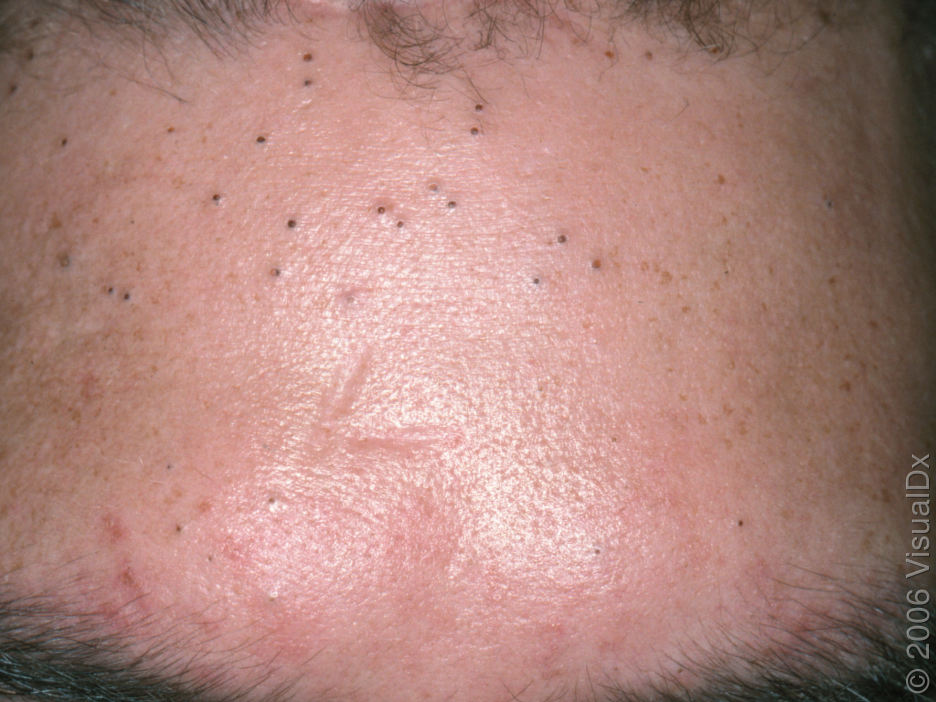
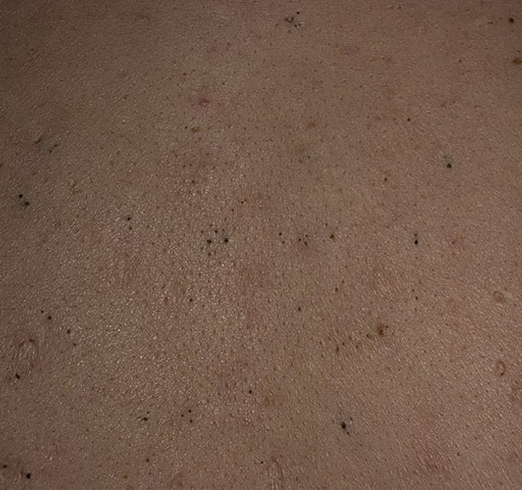
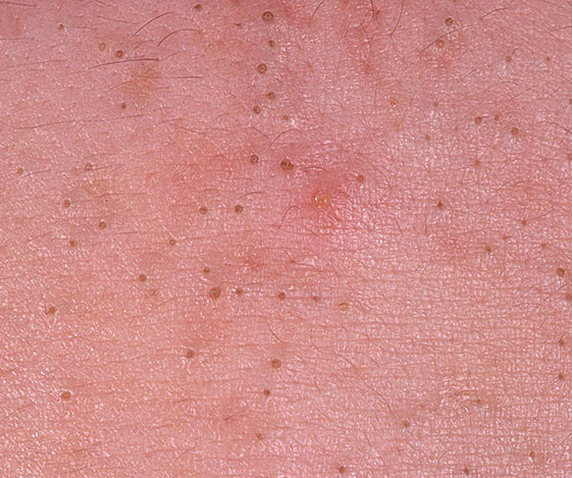
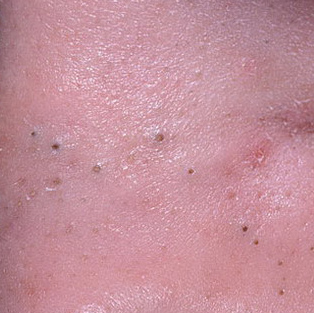
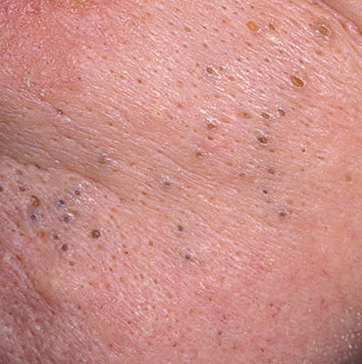
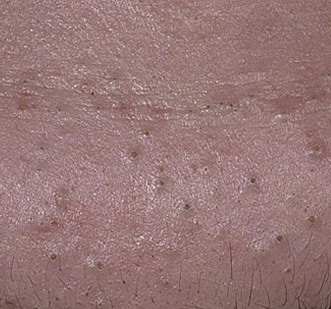
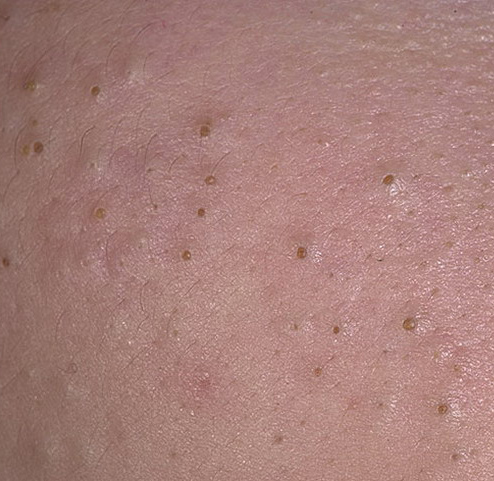
Il comedone aperto è una cisti cutanea che si forma in seguito all’ostruzione del dotto escretore della ghiandola sebacea con accumulo di sebo e scaglie di epitelio desquamato nei dotti.
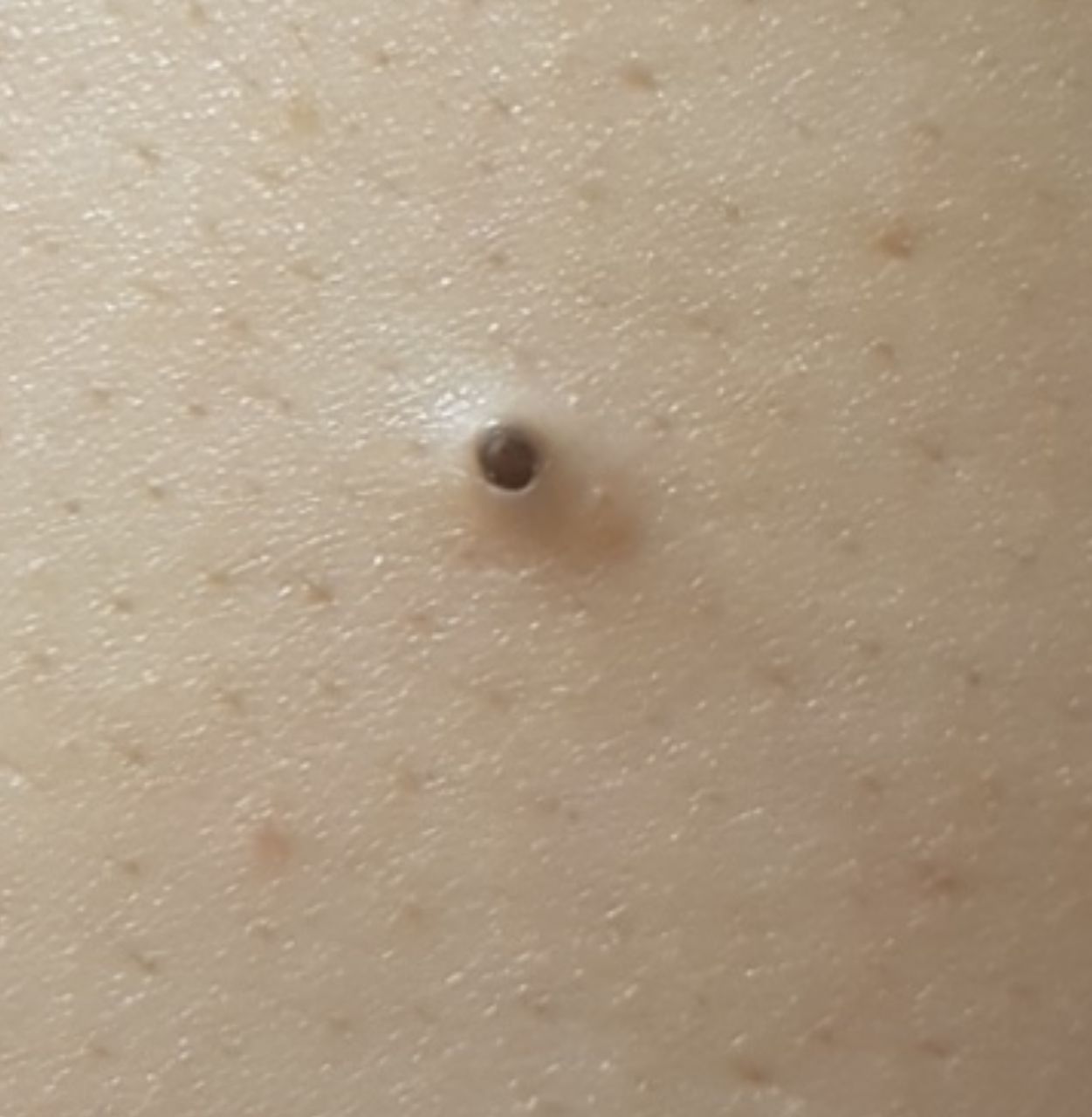
Una caratteristica distintiva di un comedone aperto è la presenza di un punto nero al suo centro. Si tratta di un tappo del dotto escretore della ghiandola sebacea, ossidato sotto l’influenza dell’aria.
I comedoni appartengono al gruppo dell’acne, tuttavia, in quanto tali, non sono una malattia dovuta all’assenza di un processo infiammatorio. Allo stesso tempo, un numero elevato di comedoni in una regione anatomica può essere considerato una forma non infiammatoria di acne.
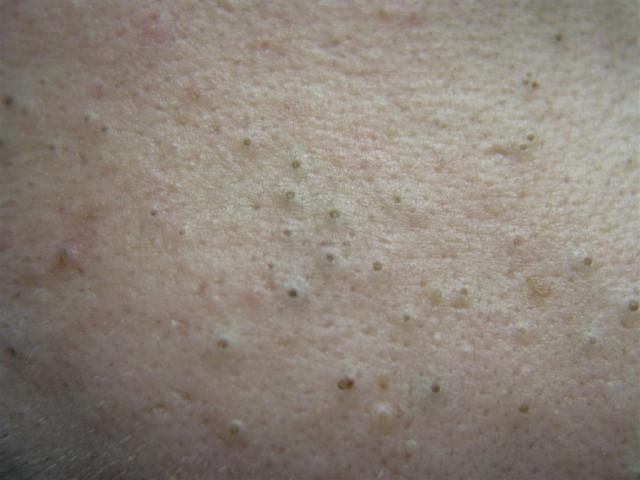
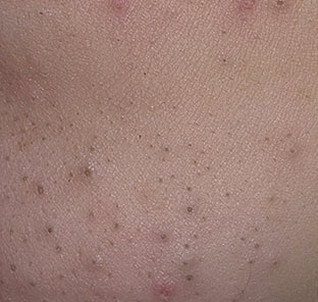
I comedoni possono comparire a qualsiasi età e su qualsiasi parte del corpo in cui siano presenti ghiandole sebacee. Tuttavia, compaiono più spesso durante la pubertà, negli adolescenti e nelle persone di mezza età. Possono essere singoli o multipli.
Fattori predisponenti
La comparsa dei comedoni è favorita dall’aumento dell’attività delle ghiandole sebacee della pelle con tendenza all’ipercheratosi. In quest’ultimo caso, si verifica un’insufficiente esfoliazione delle squame cheratinizzate della pelle e la loro fissazione a lungo termine all’epidermide. Lo spesso strato cheratinizzato rende difficile il passaggio della secrezione delle ghiandole sebacee attraverso i dotti escretori e alla fine li ostruisce completamente. Allo stesso tempo, la ghiandola sebacea stessa continua a funzionare e a produrre il proprio segreto.
L’ipercheratosi e l’aumento dell’attività delle ghiandole sebacee portano a:
- Igiene della pelle inadeguata o insoddisfacente;
- Prodotti per la cura della pelle di scarsa qualità;
- Fumo;
- Alimentazione scorretta;
- Predisposizione genetica;
- Danni alla pelle (compresa la luce ultravioletta);
- Malattie degli organi interni (disturbi metabolici ed endocrini).
Diagnostica
La diagnosi dei comedoni chiusi si basa sull’esame clinico, che comprende un esame di routine della formazione e la dermatoscopia. In caso di quadro clinico ambiguo, è possibile eseguire una biopsia, seguita da un esame istologico.
Sintomi
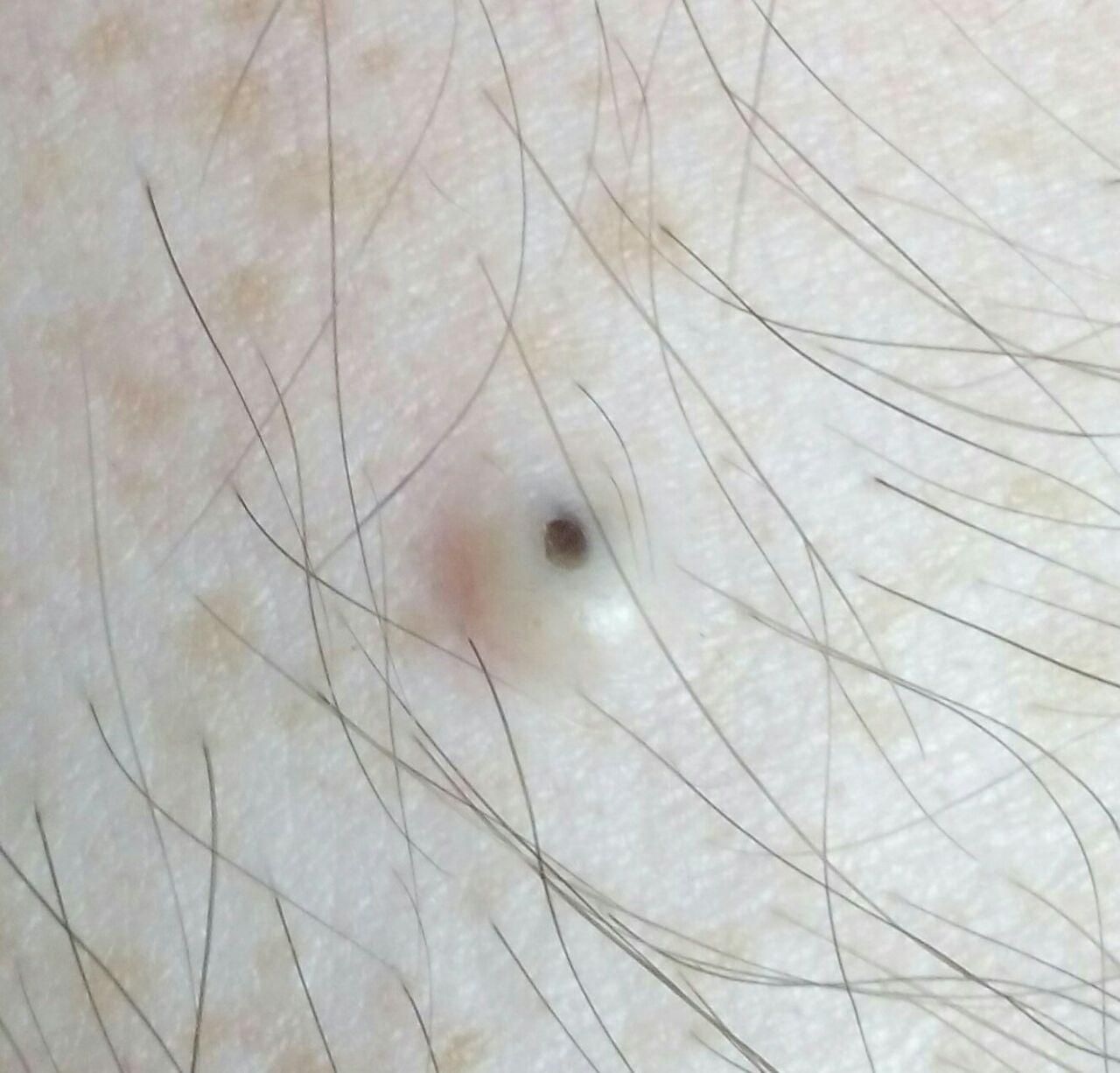
All’esame visivo di un comedone aperto, si determina una formazione emisferica che si eleva al di sopra della pelle, il più delle volte simmetrica (ovale o rotonda). La superficie del comedone non si discosta dalla struttura della pelle sana, ma al centro è presente una depressione, il cui fondo è costituito da una massa densa amorfa nera.
I confini sono sfumati, poiché la pelle passa agevolmente dalla zona del comedone all’area sana. La colorazione non è cambiata (ad eccezione di una depressione di colore nero al centro) o è leggermente più pallida rispetto alla pelle sana circostante.
Di norma, i peli non crescono dal comedone stesso. Tuttavia, se il comedone è di grandi dimensioni e forma una grande cisti sottocutanea senza interessare la pelle che lo ricopre, la zona di crescita dei peli non viene disturbata.
I comedoni aperti hanno di solito dimensioni di 2-3 mm, anche se possono verificarsi forme più grandi. Il diametro del dotto escretore (punto nero) non supera 1-1,5 mm.
Alla palpazione, il comedone è rappresentato da una densa formazione intradermica. Non si avvertono sensazioni soggettive.
Le neoplasie sono localizzate principalmente su viso, cuoio capelluto, collo, tronco, meno spesso sugli arti.
Diagnosi differenziale
La diagnosi differenziale viene effettuata con neoplasie quali:
- Nevo papillomatoso;
- Nevo delle ghiandole sebacee
- Comedone chiuso;
- Acne (con comedoni multipli);
- Mollusco contagioso;
- Cheratoacantoma;
- Forma nodulare di cancro della pelle a cellule basali;
- Melanoma.
Rischi
Un comedone aperto non rappresenta una grande minaccia per la salute fisica di una persona. Allo stesso tempo, un numero elevato di queste formazioni può indicare la presenza di qualche tipo di riassetto nell’organismo: da quello fisiologico (come la pubertà) a quello patologico (disturbi metabolici). Essendo una sorta di specchio, un riflesso dello stato interno dell’organismo, la comparsa di un gran numero di comedoni non può essere ignorata, è necessario condurre una ricerca approfondita delle cause e dei fattori scatenanti. Ciò contribuirà non solo al trattamento efficace dei comedoni, ma anche alla ricerca tempestiva di altre patologie, magari più gravi.
D’altra parte, i comedoni possono causare notevoli difetti estetici e danni psicologici al paziente. Per evitare gravi conseguenze da questi problemi, il trattamento dei comedoni dovrebbe essere multicomponente con il coinvolgimento, se necessario, di diversi specialisti (dermatologi, cosmetologi, nutrizionisti, endocrinologi, psicologi).
In assenza di un trattamento tempestivo, nei comedoni può iniziare una crescita patologica della microflora cutanea con lo sviluppo di un processo infiammatorio, la formazione di acne e le relative complicazioni.
Le tattiche
Con la comparsa dei primi comedoni, così come con la progressione delle forme già esistenti, l’inefficacia del trattamento precedentemente prescritto, è indicata una visita da un dermatologo.
La prima visita da uno specialista è la più importante, in quanto è necessario effettuare l’intera gamma di misure diagnostiche, seguite dalla nomina di un trattamento individuale.
Una visita immediata da uno specialista è indicata se c’è stato un danno meccanico alla pelle nell’area del comedone, così come se si notano cambiamenti nell’aspetto di uno degli elementi o se sono comparse sensazioni prima assenti.
I comedoni multipli possono essere una patologia cronica che dura a lungo, per molti anni, con periodi di esacerbazione e miglioramento. Il decorso della malattia può dipendere da vari fattori che si verificano nella vita di una persona, pertanto è opportuno mantenere uno stretto contatto con uno specialista, con l’aiuto del quale sarà possibile dare una risposta tempestiva e adeguata ai cambiamenti in corso nella pelle.
È inoltre importante rendersi conto della necessità di consultazioni preventive, soprattutto prima dei prossimi cambiamenti di vita: scelta di una dieta, cambio dei cosmetici abituali, pianificazione di viaggi in zone con un clima diverso, cambio del luogo di lavoro con un microclima diverso, così come quando si inizia un altro trattamento che influisce sul sistema endocrino umano.
Il trattamento
I comedoni singoli che non si manifestano in alcun modo e non causano un difetto estetico non richiedono un trattamento. Con il tempo, è possibile il ripristino spontaneo della pervietà del dotto della ghiandola sebacea e il normale funzionamento di quest’ultima. Se lo si desidera, i singoli comedoni possono essere rimossi con estrattori speciali o altri dispositivi in un salone di bellezza o presso un dermatologo.
I comedoni multipli richiedono una partecipazione più attiva da parte degli specialisti, poiché un autotrattamento improprio può causare danni significativi alla salute della pelle sotto forma di sviluppo di forme gravi di acne o di altre dermatiti infettive.
Per il trattamento si possono utilizzare vari tipi di peeling cutanei (meccanici, chimici) per rimuovere l’ipercheratosi e liberare i dotti delle ghiandole sebacee dalle ostruzioni. Ultimamente si preferiscono i peeling chimici, che sono meno traumatici per la pelle. Nella lotta contro i comedoni, i retinoidi, l’acido azelaico e altri farmaci vengono utilizzati rigorosamente sotto la supervisione di un medico.
Dopo un trattamento cosmetico aggressivo, può essere prescritta una terapia antibiotica topica per prevenire lo sviluppo di infezioni cutanee.
Nel trattamento dei comedoni è necessario prestare attenzione anche all’eliminazione dei fattori che provocano la comparsa di queste formazioni: rafforzamento generale della salute della pelle, immunità, correzione tempestiva dei disturbi metabolici ed endocrini.
È importante capire che non esiste un unico rimedio miracoloso che possa, in breve tempo, aiutare rapidamente, senza conseguenze e in modo assoluto ogni persona nella lotta contro i comedoni. Per questo motivo è necessario essere critici nei confronti della pubblicità di tali farmaci e dell’automedicazione con essi. Ogni nuovo farmaco dovrebbe essere discusso con uno specialista.
Inoltre, nel trattamento dei comedoni multipli, è necessaria una chiara coerenza nelle azioni e l’aderenza all’attuazione delle raccomandazioni. L’autodeviazione dal regime di trattamento prescritto, l’interruzione e la non conformità ai regimi terapeutici complicano notevolmente il raggiungimento dell’effetto atteso.
Allo stesso tempo, è necessario comprendere il rischio di fallimento del trattamento, accettare che la terapia prescritta non sempre ha l’efficacia e la velocità di raggiungimento dei risultati desiderati. Occorre essere disposti a un dialogo aperto con il dermatologo, alla tolleranza per un eventuale cambiamento di approccio al trattamento.
Prevenzione
La prevenzione dei comedoni consiste in un atteggiamento delicato e attento nei confronti della pelle, nel trattamento tempestivo delle malattie infettive, nel rafforzamento delle difese immunitarie, in un’igiene personale corretta e di qualità, nel mantenimento di uno stile di vita sano, soprattutto in termini di alimentazione.
È necessario eliminare le conseguenze negative e le complicazioni:
- Limitare l’esposizione ai raggi ultravioletti (lettino abbronzante, abbronzatura solare);
- Utilizzare creme protettive durante i periodi di sole attivo;
- Esclusione di traumi cutanei cronici;
- Limitazione o eliminazione delle radiazioni ionizzanti, rischi professionali;
- Rispetto delle misure di sicurezza quando si lavora con fattori che danneggiano la pelle;
- Igiene personale e consapevolezza della salute della pelle.
È inoltre necessario effettuare un esame regolare della pelle e consultare tempestivamente un dermatologo in caso di cambiamenti.