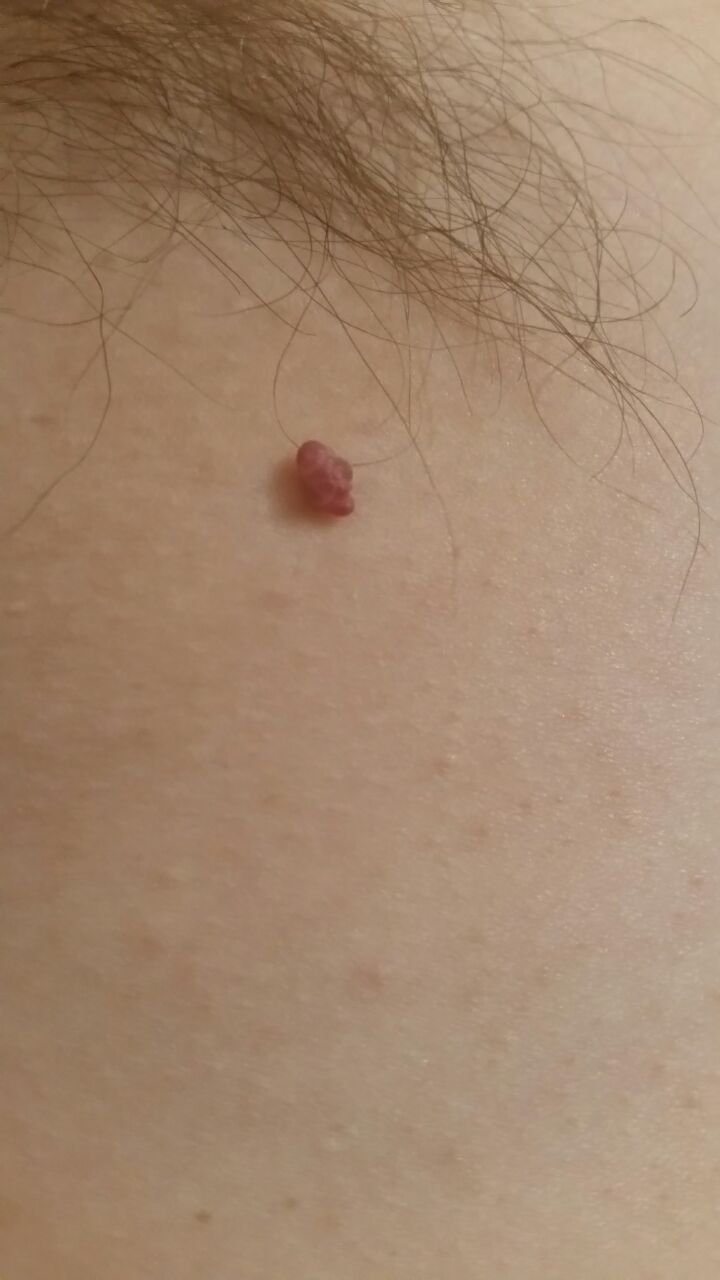
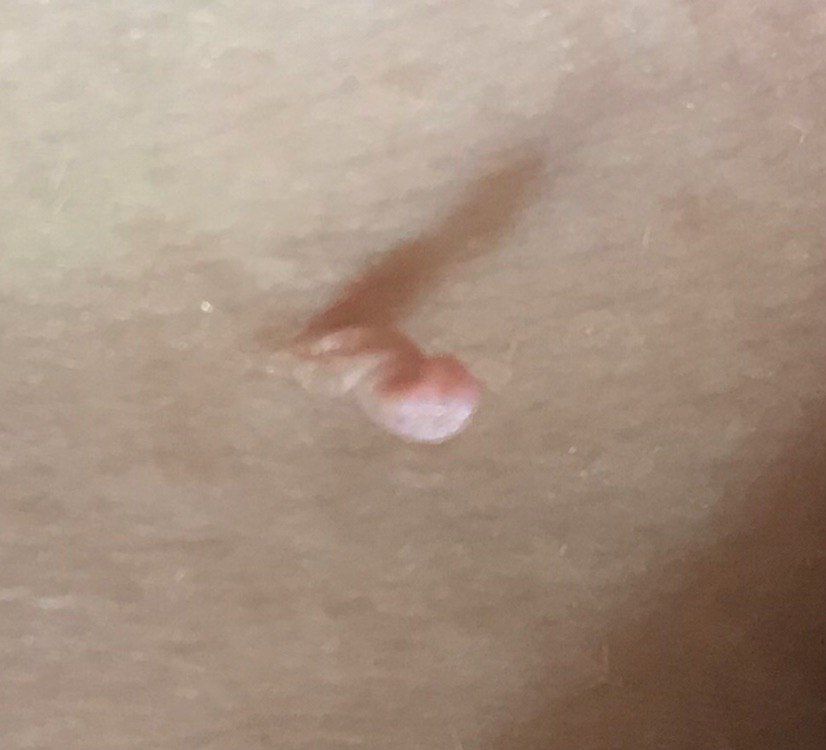
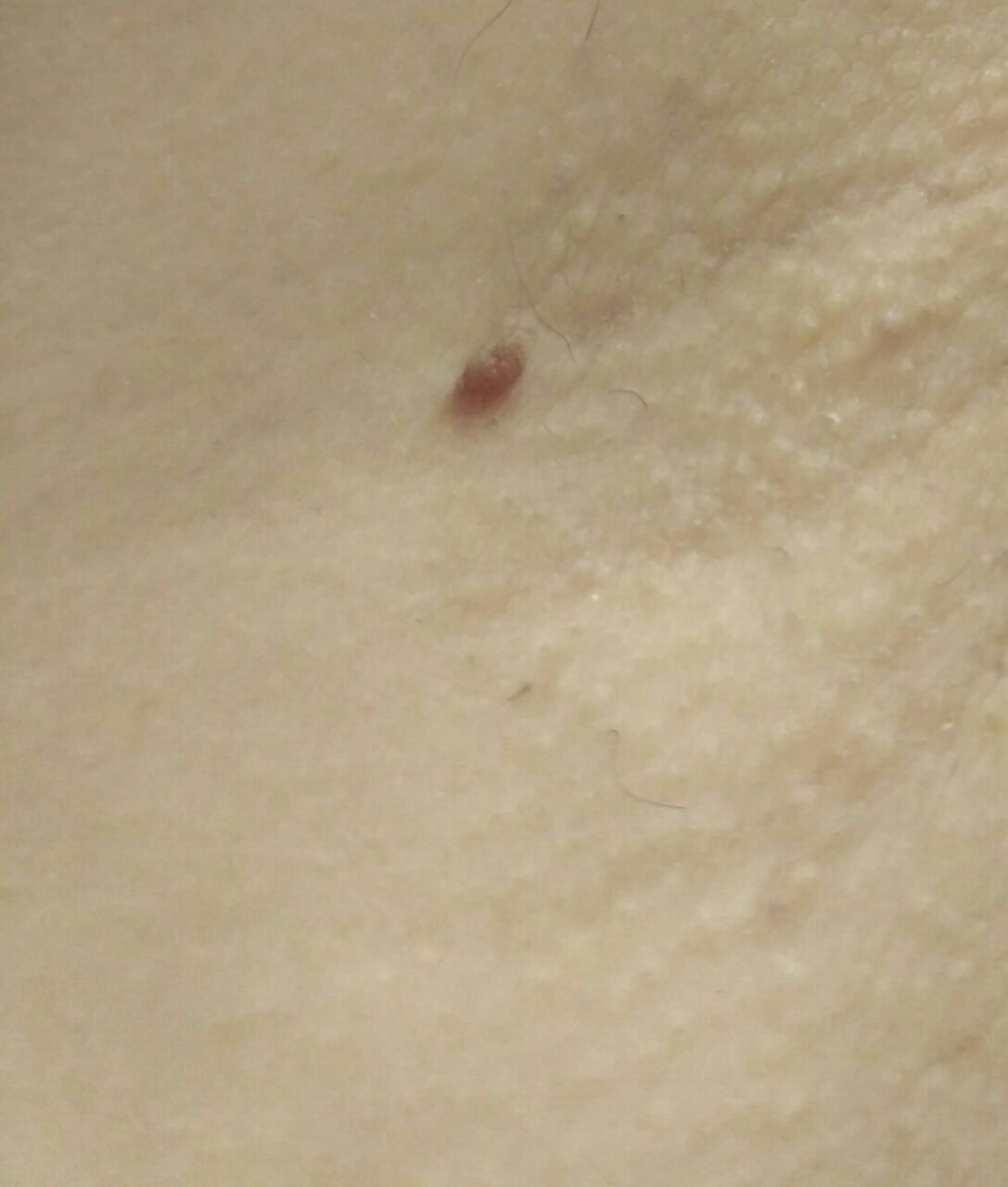
Le papillome cutané (papillome viral, verrue filiforme) est un néoplasme bénin surmontant la peau. Les papillomes viraux commencent généralement à apparaître chez les adolescents, et ces formations se multiplient progressivement. Ce type de néoplasme se caractérise par sa multiplicité, dont la proportion augmente avec l’âge. On trouve également des papillomes congénitaux et acquis, dont l’étiologie virale est absente.
Facteurs prédisposants
On considère que le papillomavirus humain (HPV), dont le risque oncogène est majoritairement faible, est la principale cause de l’apparition des papillomes. Cependant, étant donné que près de 90 % de la population est porteuse de ce virus, mais que tout le monde n’a pas de papillomes, il est évident qu’il existe d’autres facteurs prédisposant à l’apparition de ces néoplasmes sur la peau.
Les facteurs prédisposants qui, à des degrés divers, peuvent augmenter le risque de néoplasmes sont les suivants :
- Les états d’immunodéficience ;
- Le surpoids ;
- Troubles du métabolisme (par exemple, diabète sucré) ;
- Maladies infectieuses graves ;
- Une mauvaise hygiène personnelle ;
- La grossesse ;
- Stress, surmenage, malnutrition – tout cela entraîne une diminution des propriétés protectrices de l’organisme ;
- Lésions cutanées chroniques (comme la porte d’entrée du HPV).
Le diagnostic
Le diagnostic des papillomes repose sur un examen clinique, qui comprend un examen de routine de la formation et une dermatoscopie. Pour la recherche du HPV, il existe un certain nombre de tests qui sont effectués par de nombreux laboratoires. En cas de suspicion de tumeur maligne, une biopsie peut être pratiquée.
Symptômes
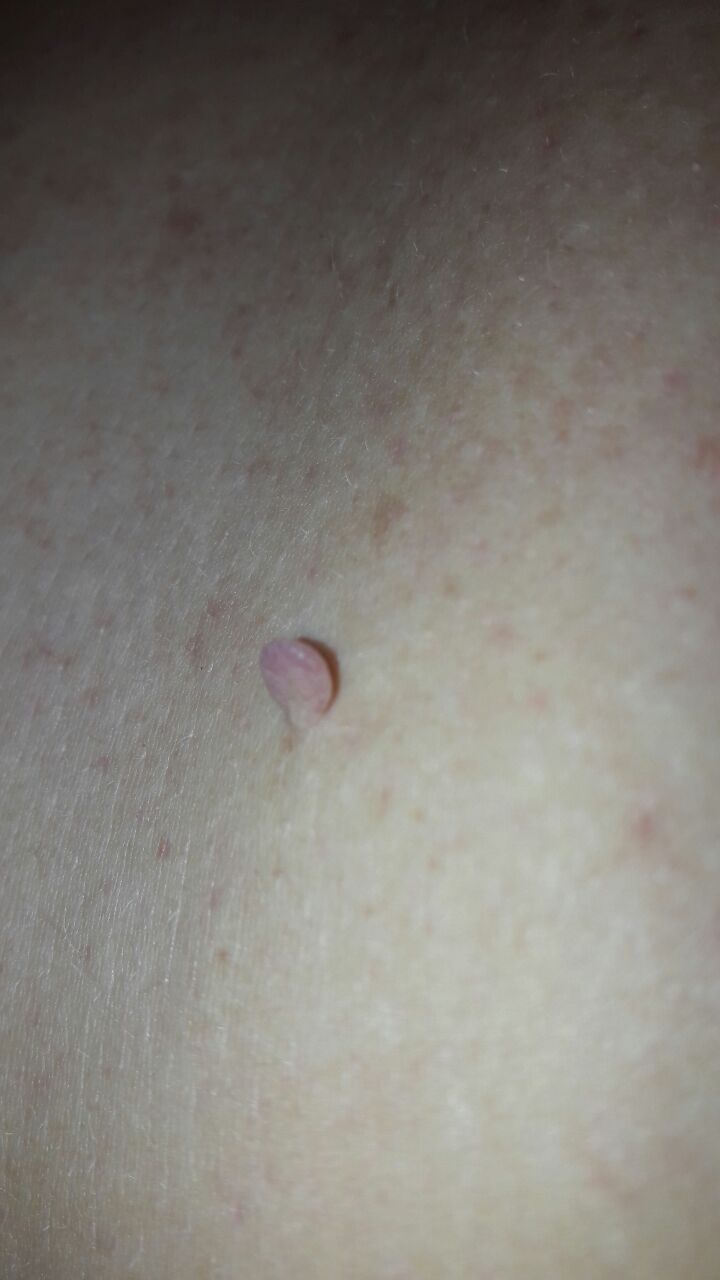
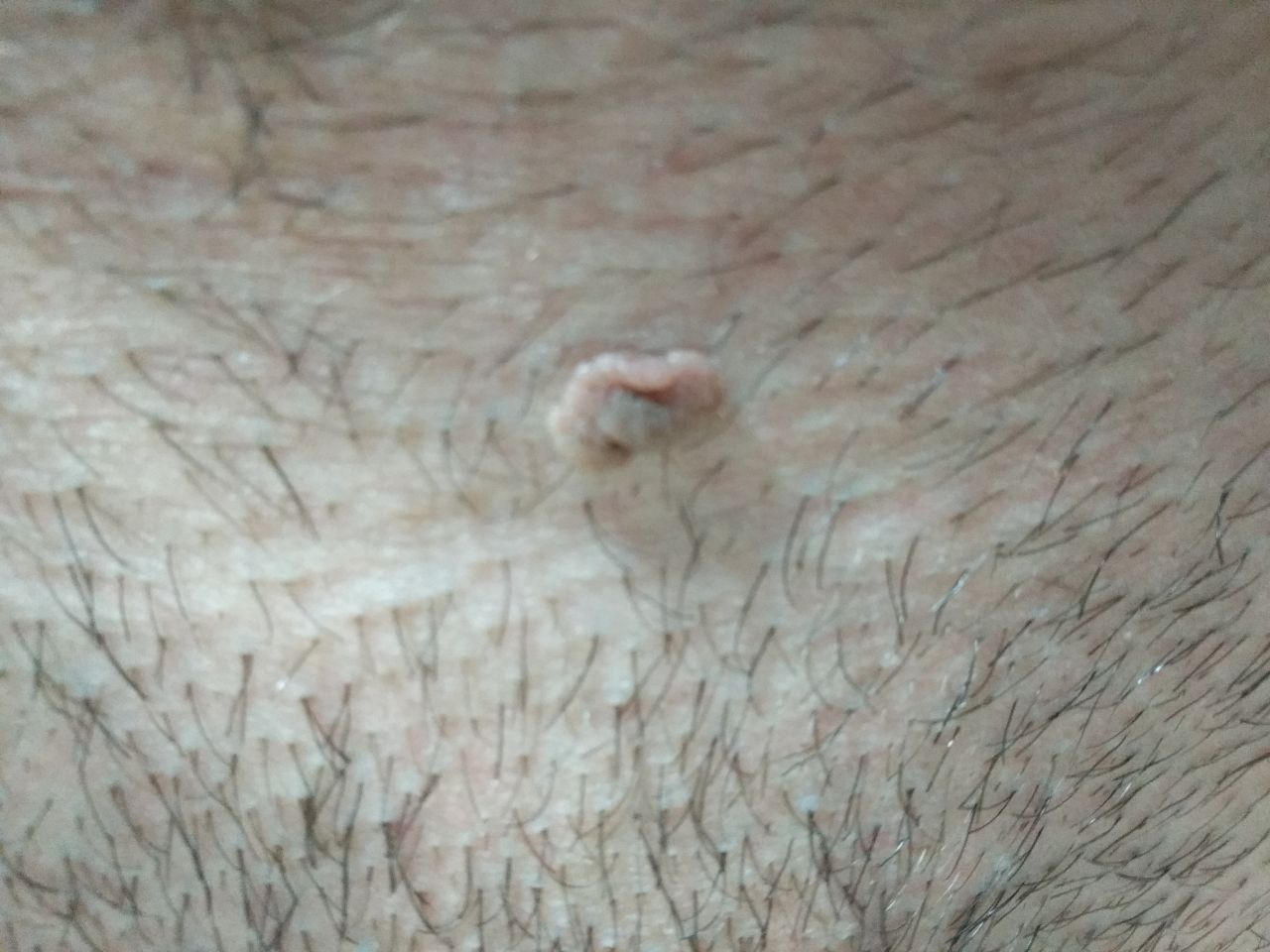
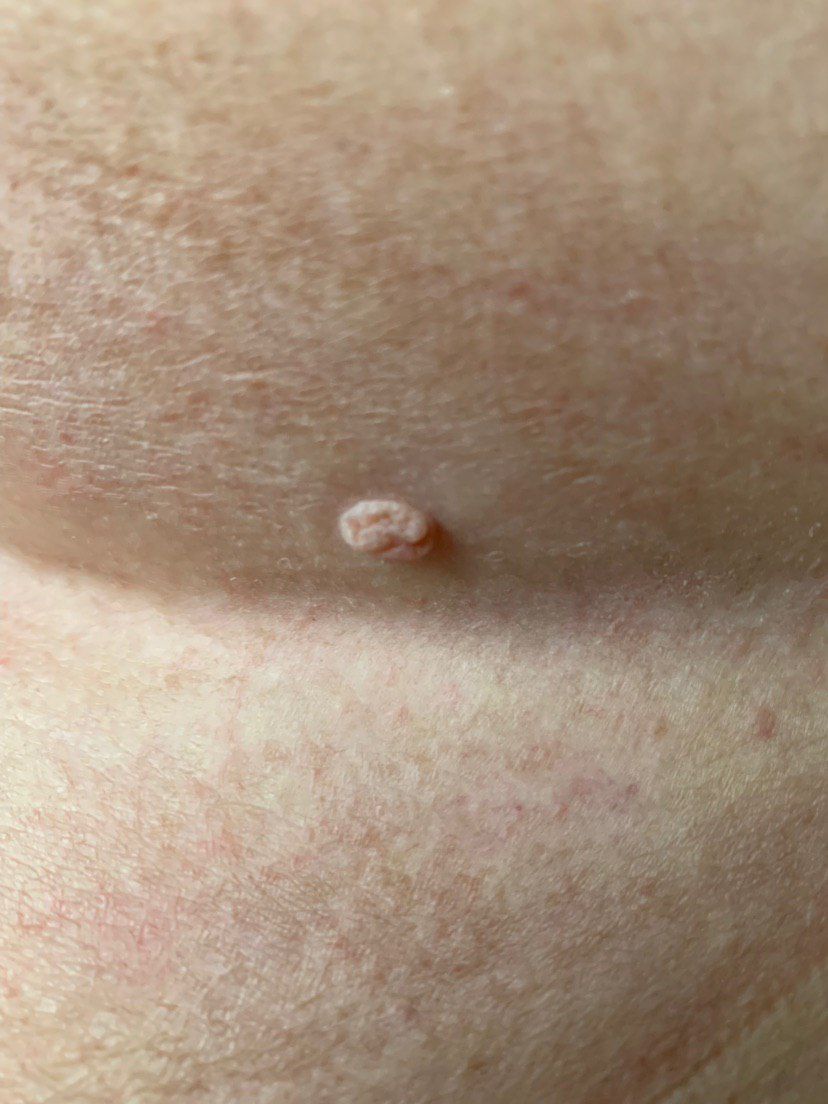
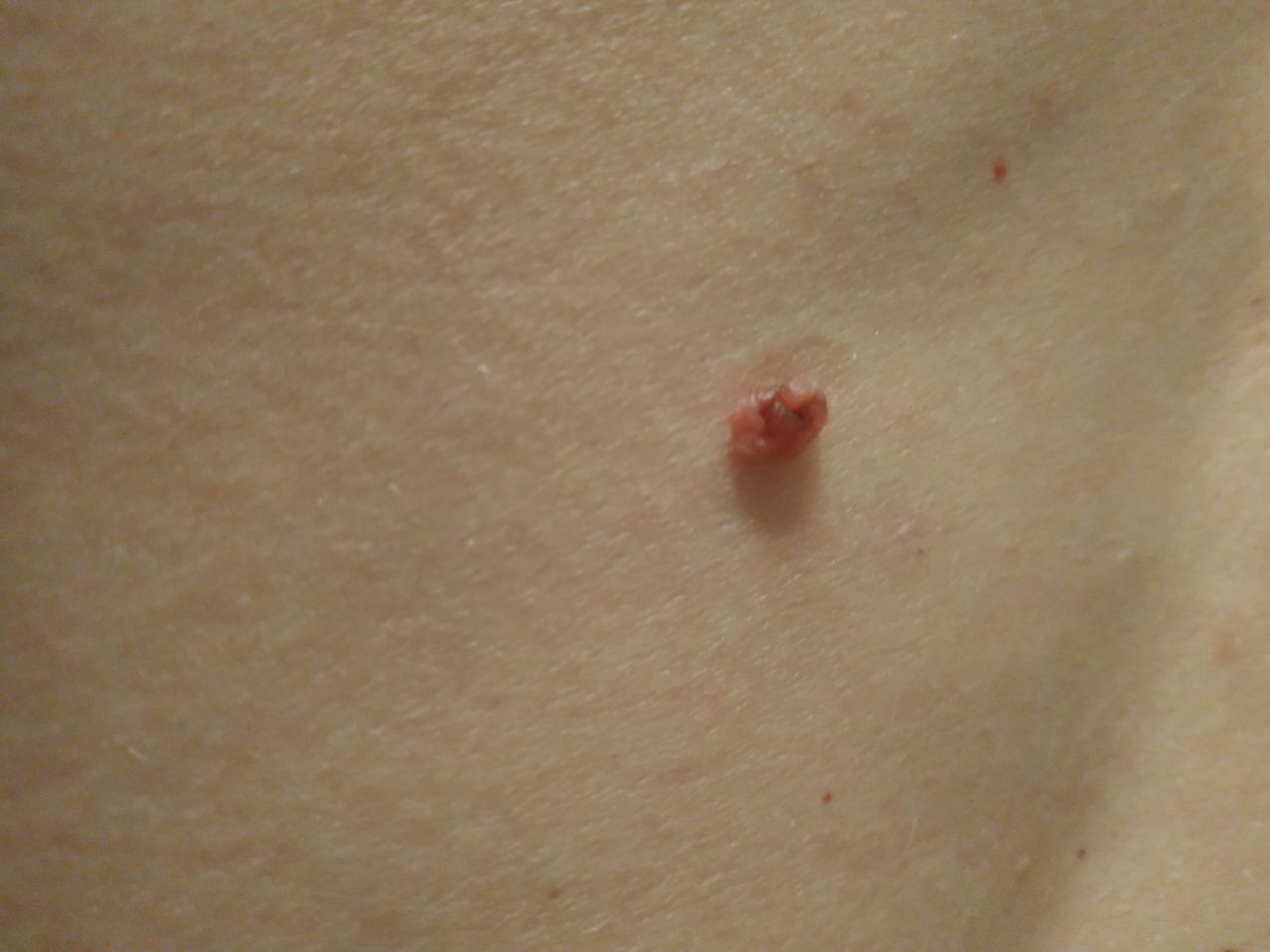
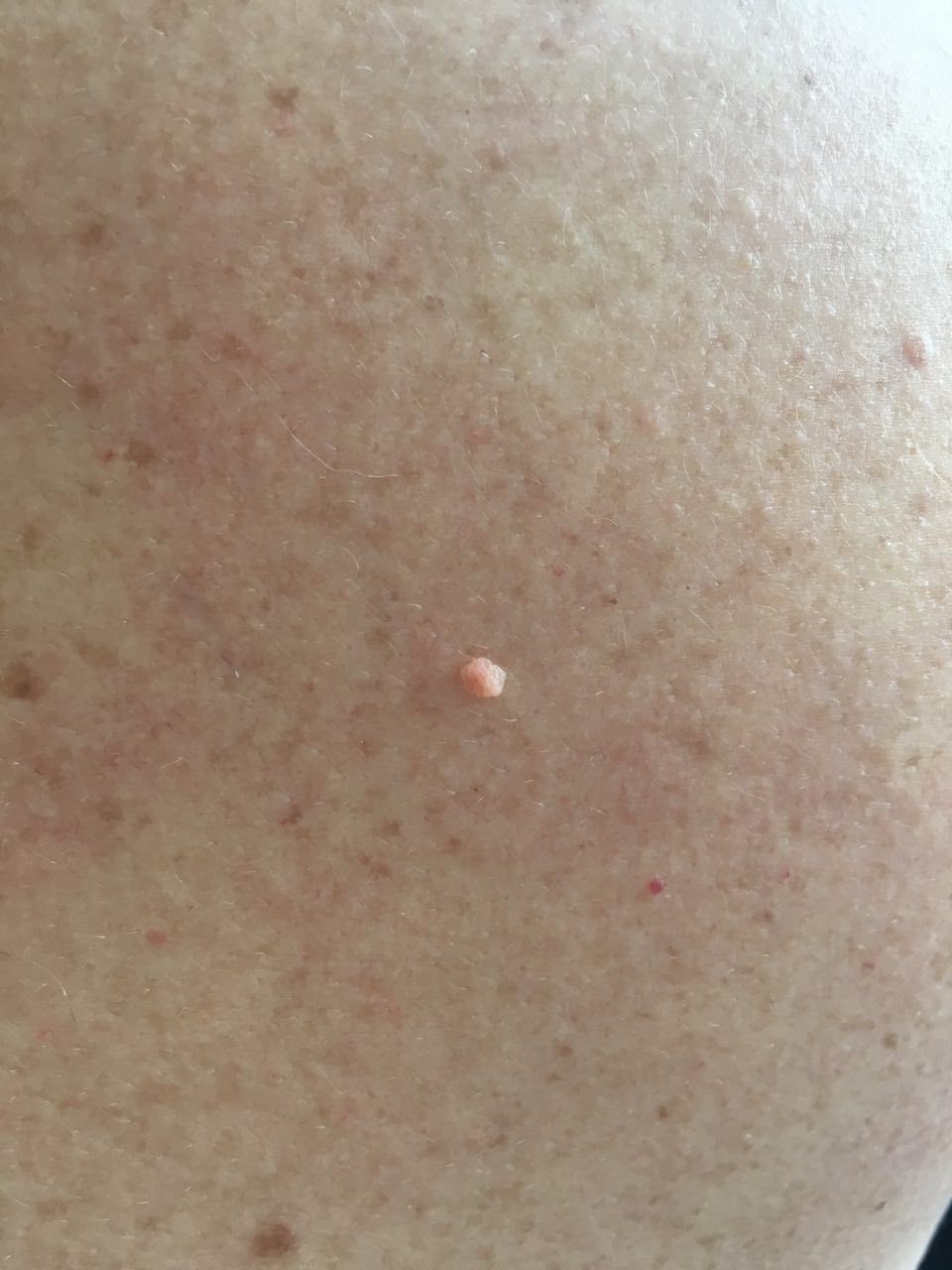
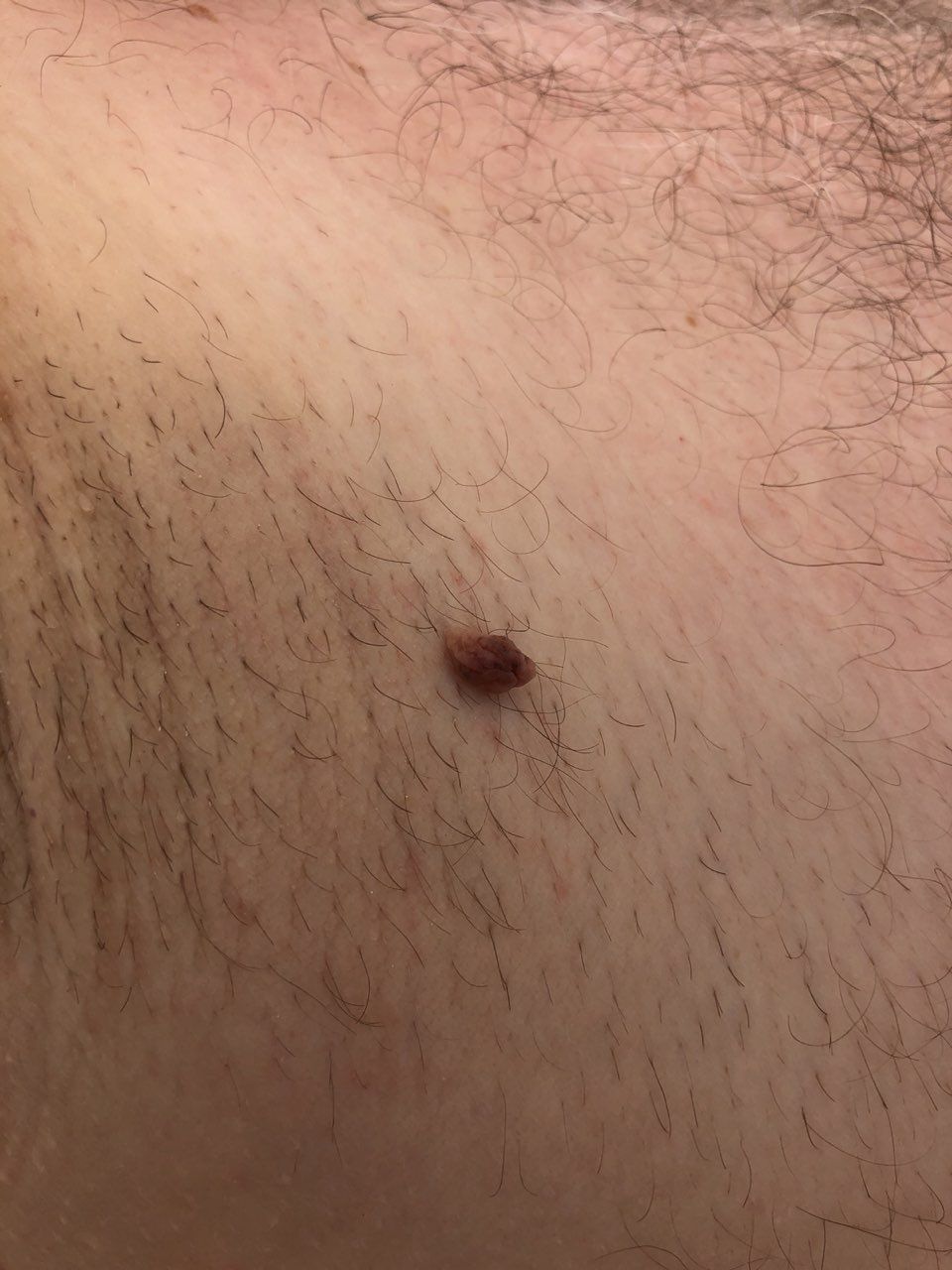
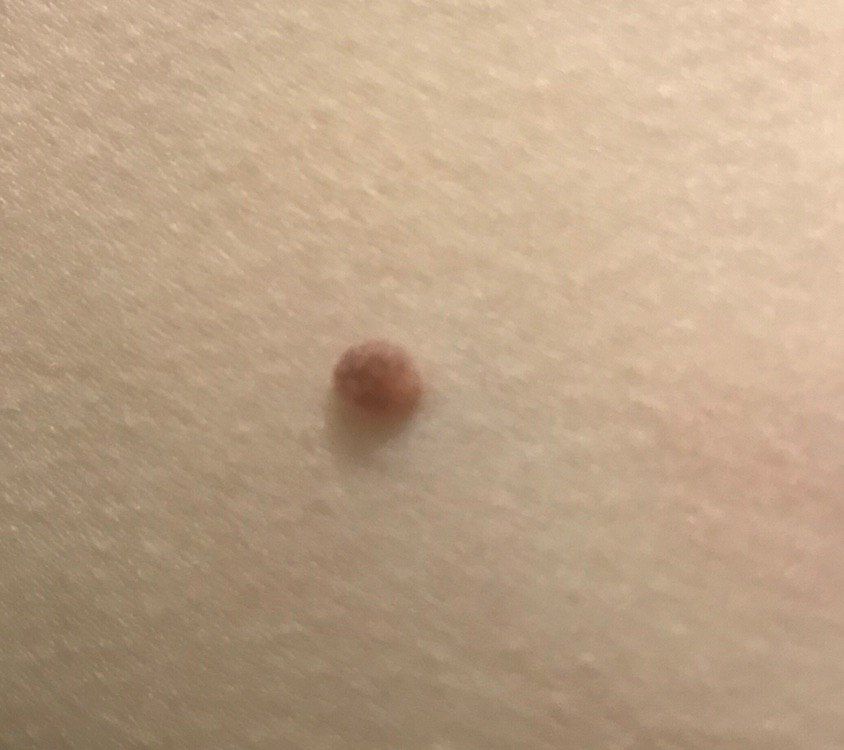
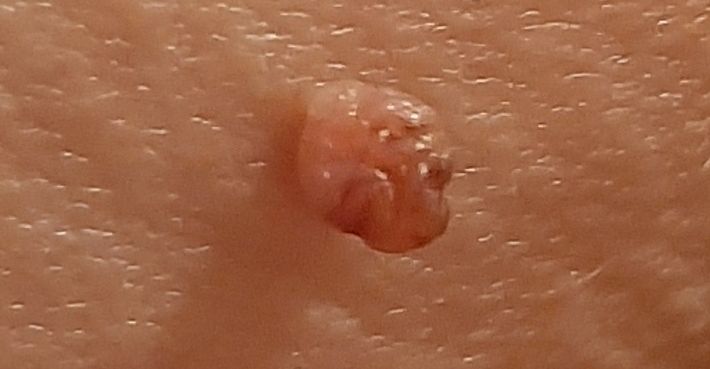
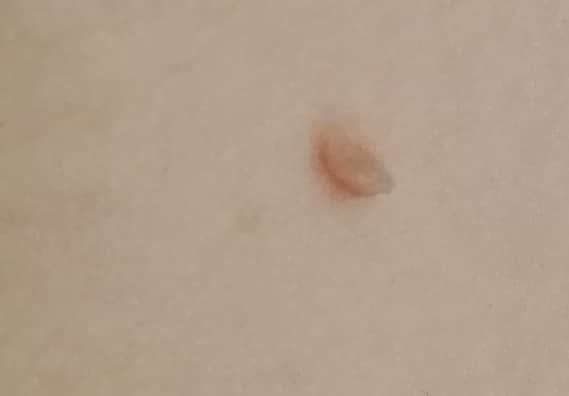
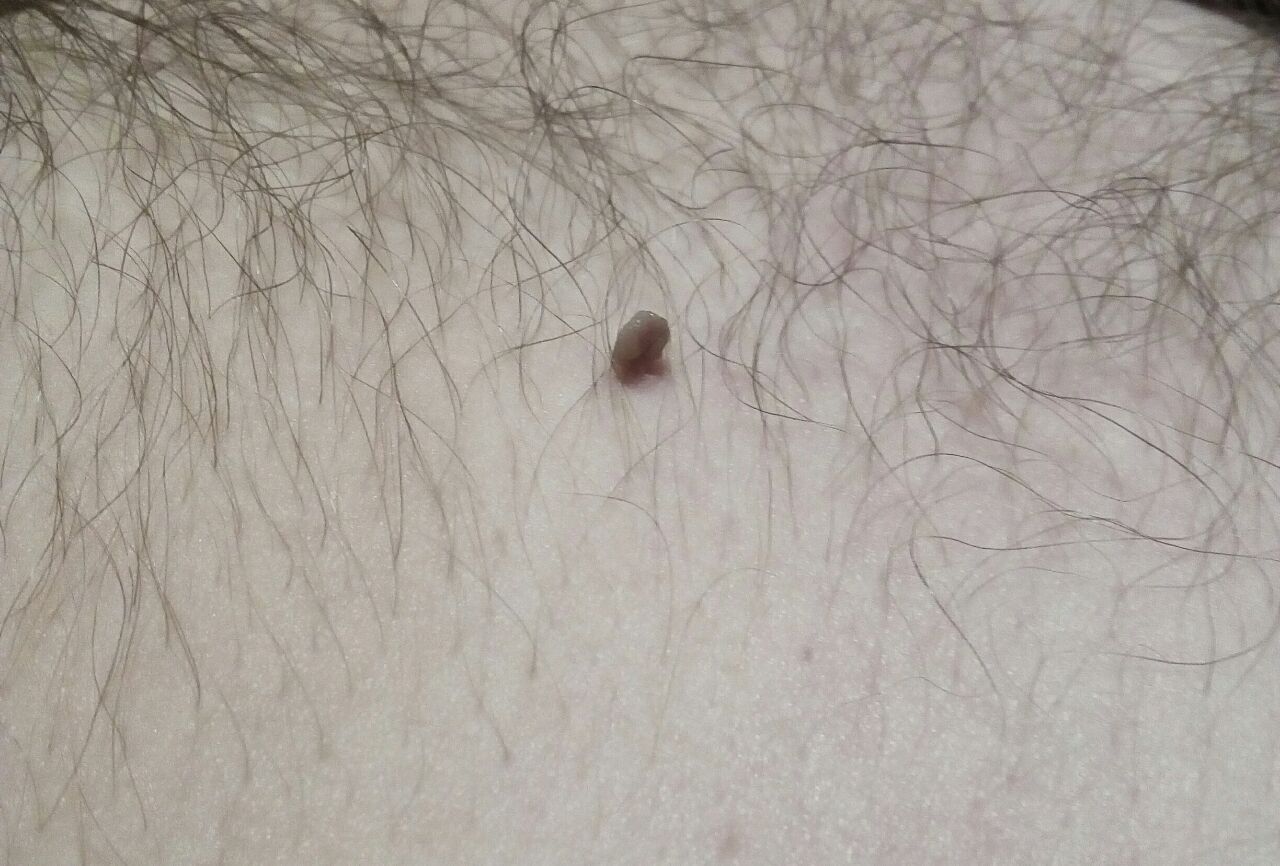
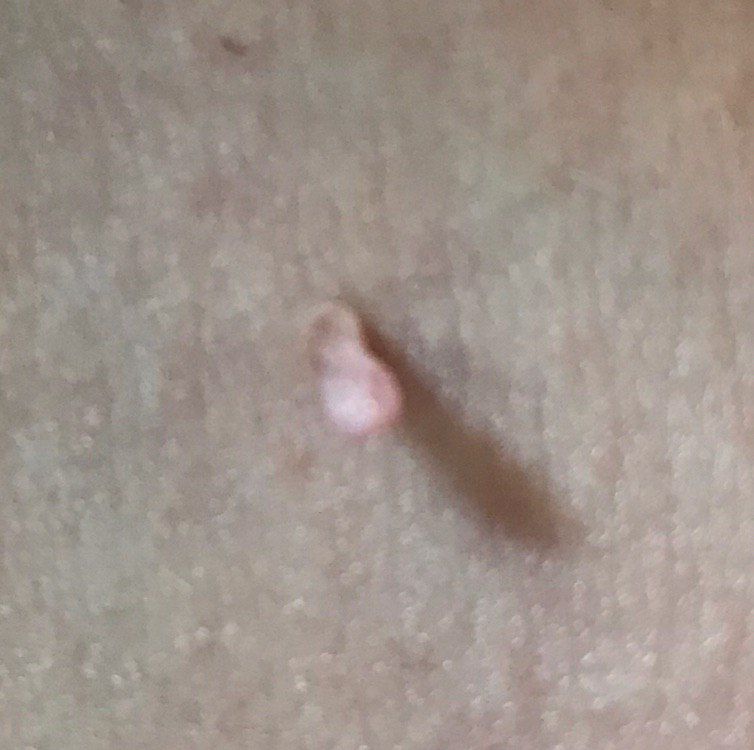
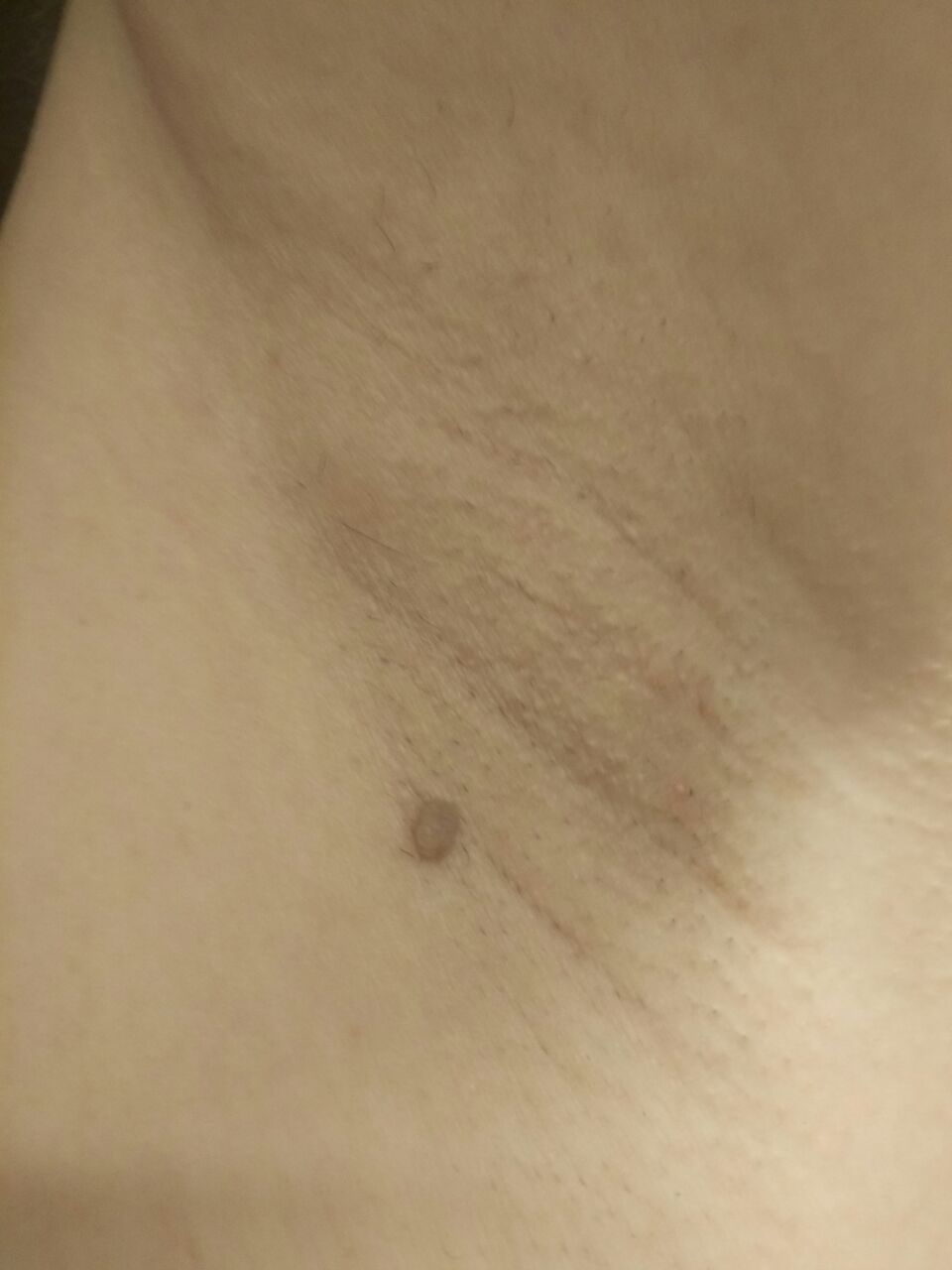
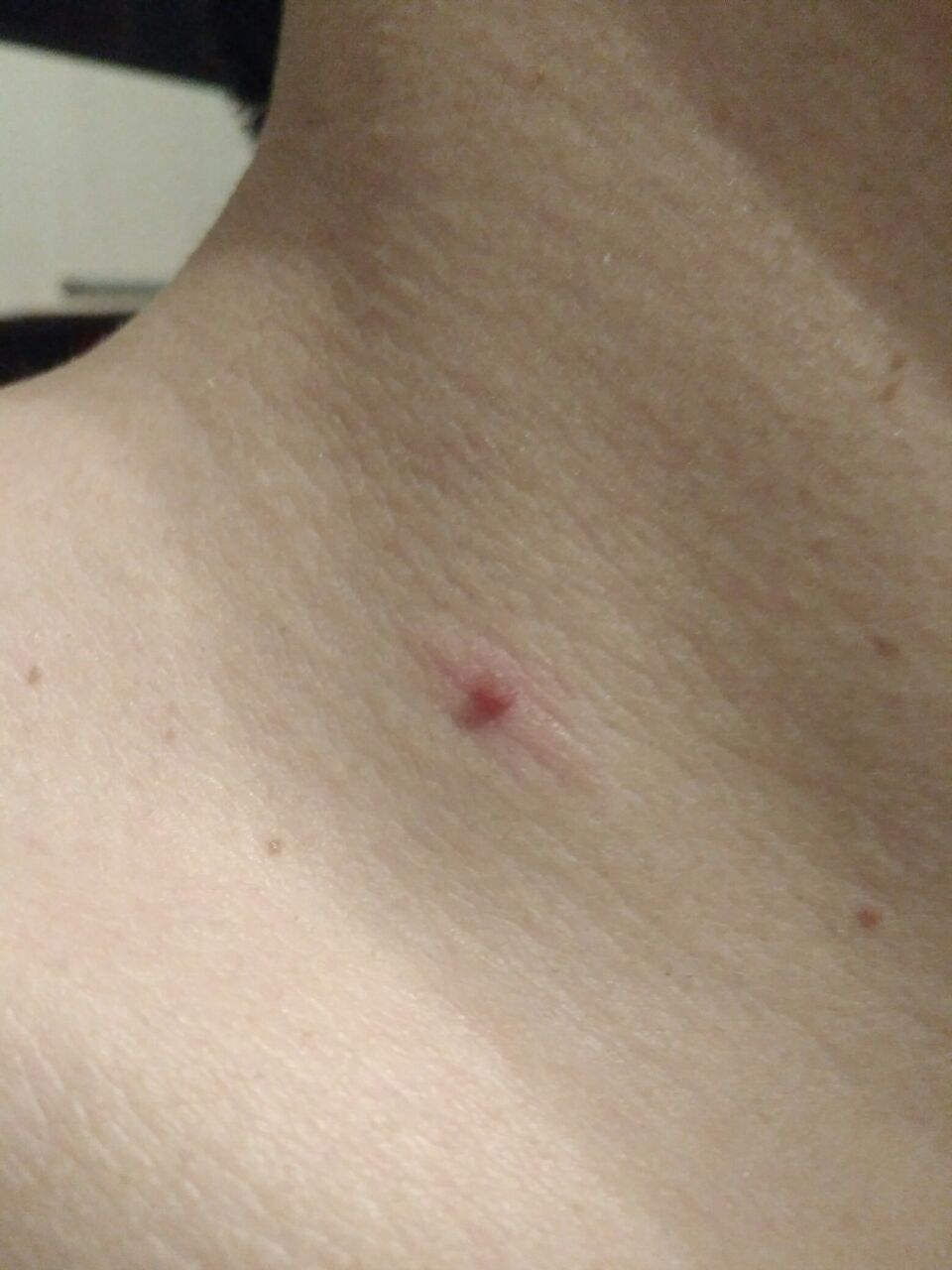
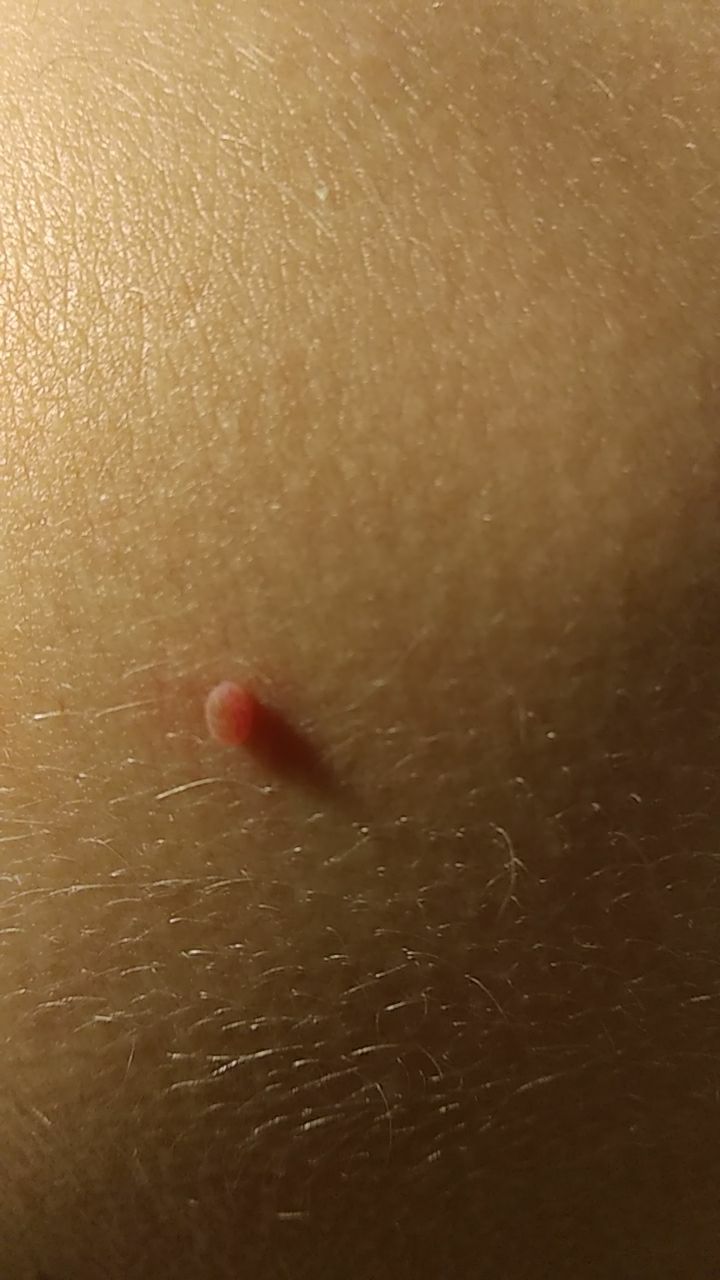
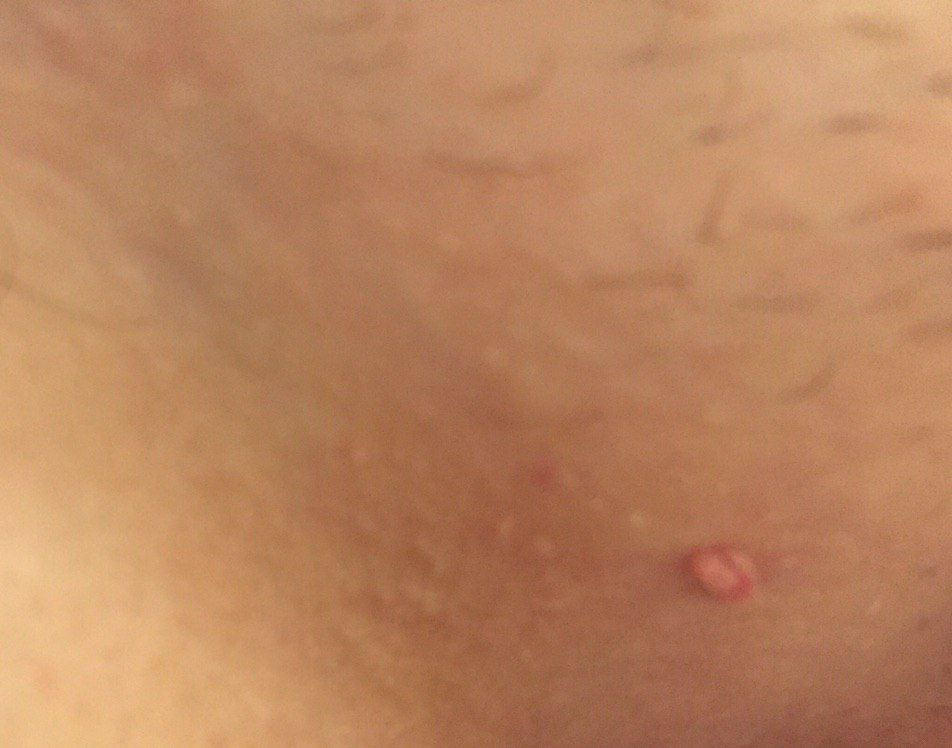
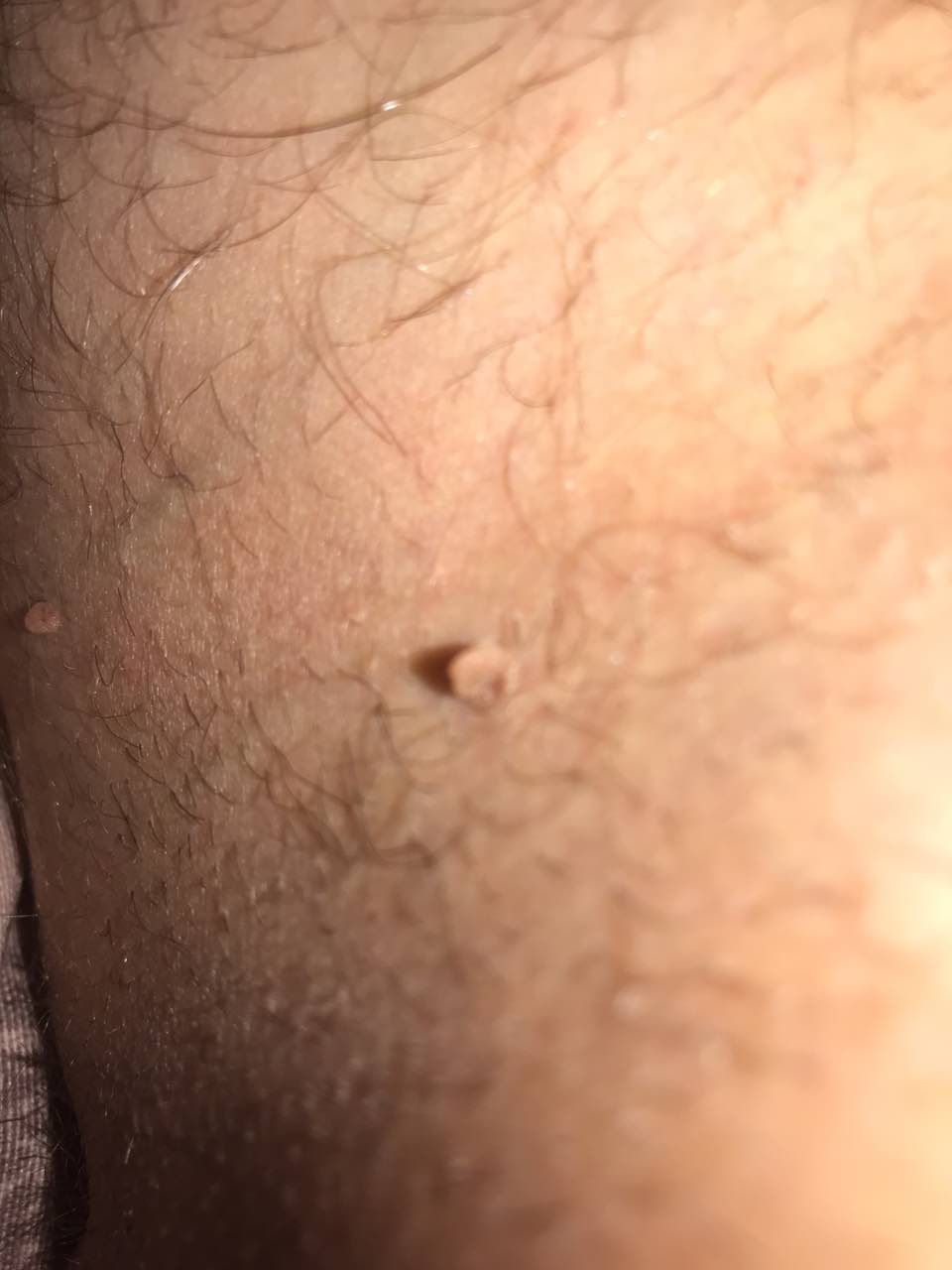
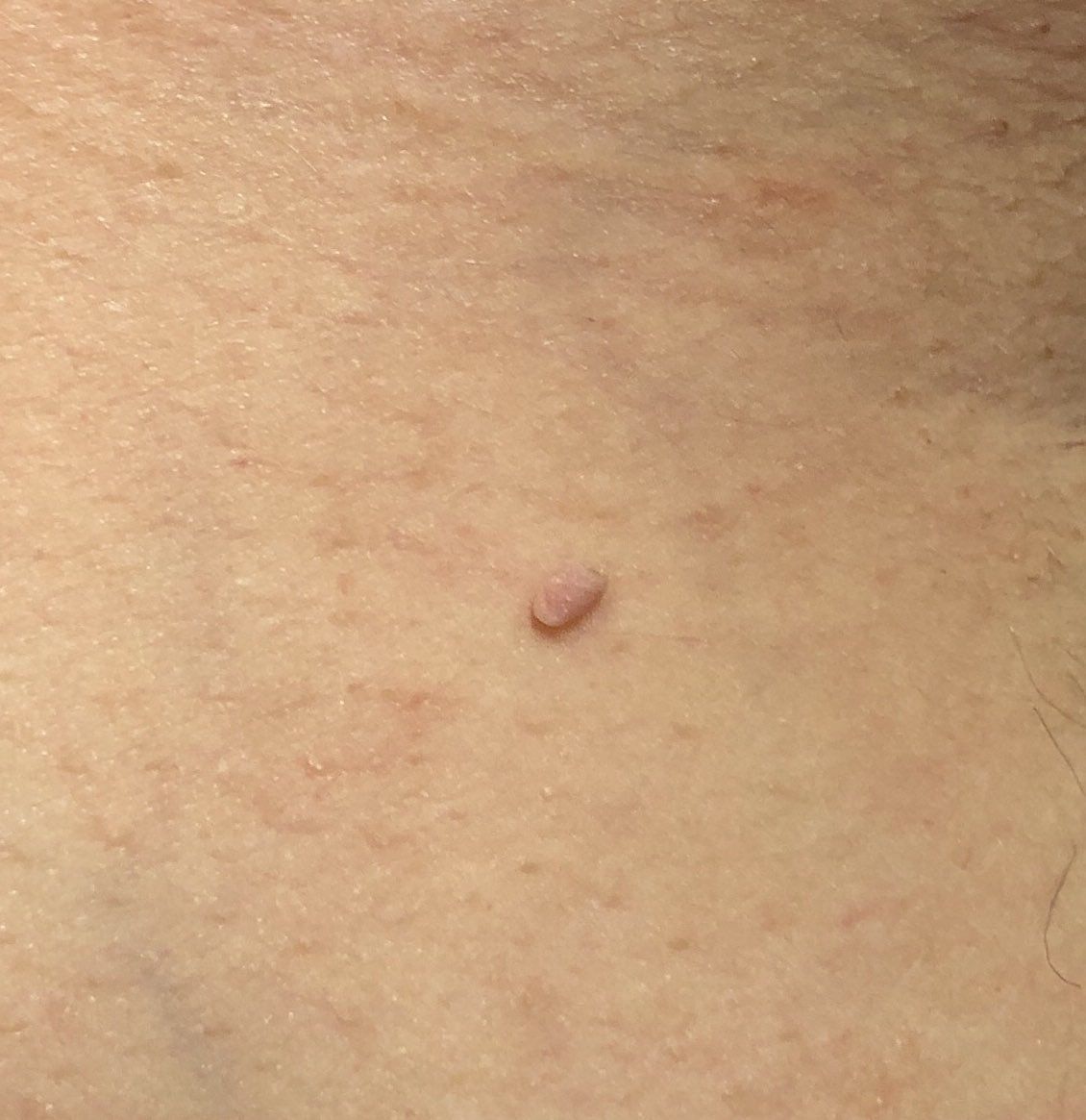
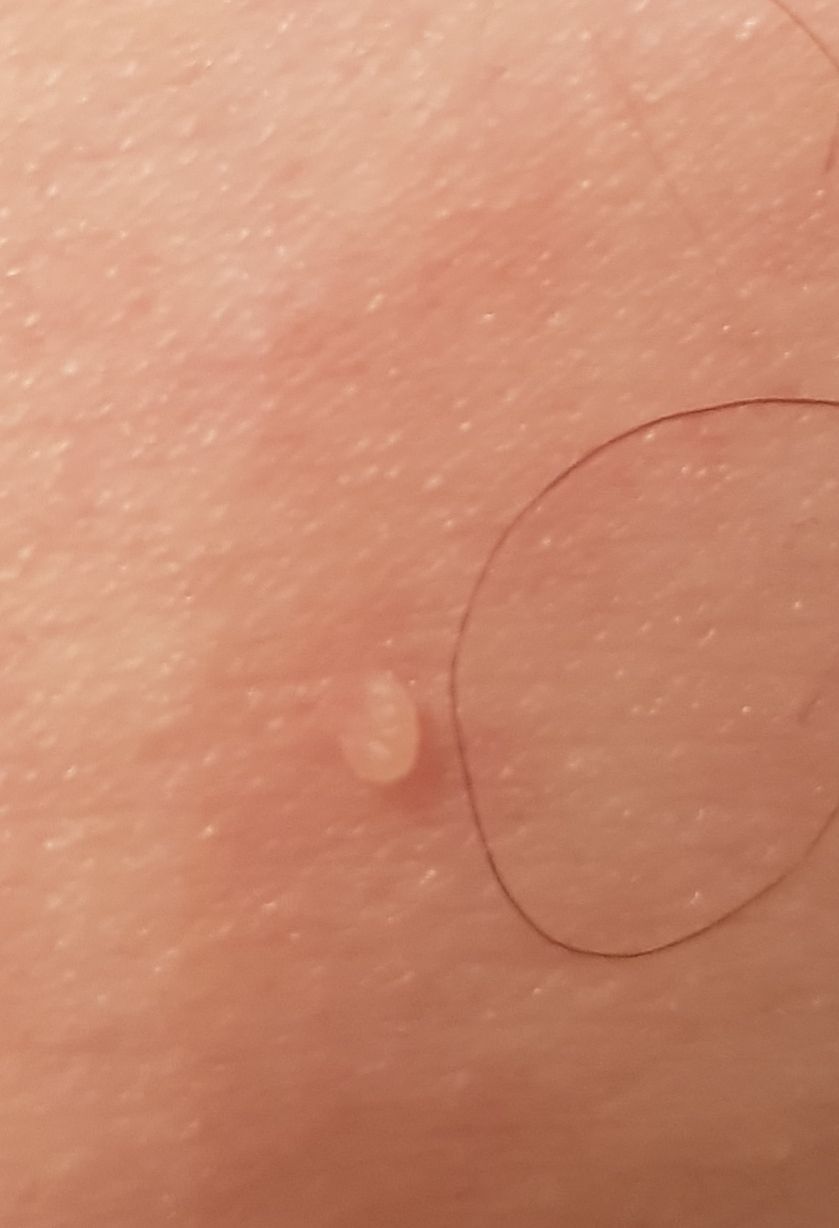
L’examen visuel du papillome permet de déterminer une formation allongée qui s’élève au-dessus de la peau de la jambe. La largeur de la jambe peut correspondre au diamètre du néoplasme lui-même ou être un peu plus étroite. La surface du papillome a une texture de peau ordinaire. Les papillomes de grande taille peuvent présenter une surface irrégulière, verruqueuse, « en dents de scie ».
Les limites des papillomes sont claires et régulières. La coloration varie de corporelle (le plus souvent) à brun clair uniforme.
La présence de papillomes n’affecte pas la croissance des cheveux.
Les papillomes sont généralement de petite taille : jusqu’à 2-3 mm de large, jusqu’à 3-5 mm de haut (au-dessus du niveau de la peau). Les papillomes de grande taille sont rares.
La palpation du papillome ne révèle aucune particularité : la consistance est celle d’une peau normale ou légèrement plus molle. Les sensations subjectives sont également absentes.
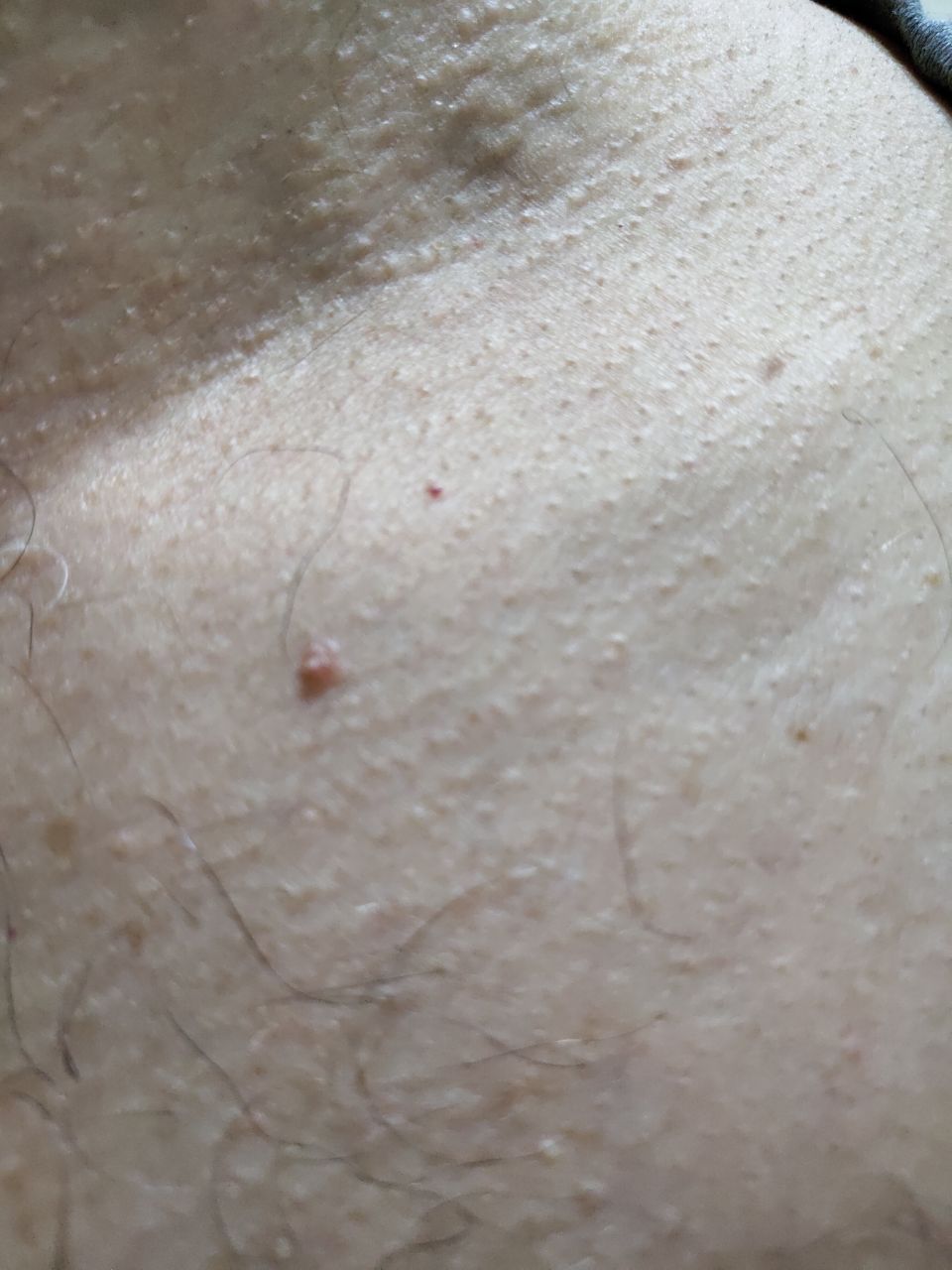
Les néoplasmes sont principalement localisés sur le cou, dans les régions axillaires et inguinales, sur le tronc (poitrine, dos), sur les muqueuses.
Description dermatoscopique
La dermatoscopie d’un papillome cutané permet de visualiser les structures suivantes :
- Structure papillaire – un élément aplati, dû à la pression pendant la dermatoscopie ;
- L’élasticité et la déformation sont des signes dermatoscopiques caractéristiques du papillome ;
- Coloration uniforme diffuse de l’ensemble de la formation.
Diagnostic différentiel
Le diagnostic différentiel s’effectue avec des néoplasmes tels que :
- Naevus papillomateux ;
- Nævus des glandes sébacées ;
- Nævus du halo ;
- Dermatofibrome ;
- Verrue virale ;
- Molluscum contagiosum ;
- Forme ganglionnaire du carcinome basocellulaire ;
- Mélanome sans pigment.
Risques
Le papillome est sûr en termes d’oncologie et ne présente pas de risque accru de malignité. En l’absence d’effet externe sur un tel néoplasme (traumatisme, rayonnement ultraviolet, rayonnement ionisant), le risque de malignité est comparable à celui d’une tumeur maligne sur une peau inchangée. Signes d’une éventuelle dégénérescence tumorale : croissance rapide, augmentation de la densité, changement d’aspect, apparition de sensations subjectives.
Les papillomes sont plus dangereux en raison de leur tendance à se blesser légèrement (du fait de leur forme allongée et de leurs pattes étroites). Il en résulte des saignements, des douleurs, et la plaie qui en résulte peut devenir la porte d’entrée de la microflore pathogène.
Les papillomes intacts provoquent une gêne psychologique et esthétique.
Étant donné la nature virale de la plupart des papillomes, il convient de parler d’une diminution des propriétés protectrices de l’immunité, du portage du HPV. Le HPV pouvant présenter un risque oncogène élevé, il est nécessaire d’être plus attentif à sa santé et de se soumettre en temps utile à des examens oncologiques de routine effectués par des spécialistes.
Tactiques
En l’absence d’effets nocifs sur le papillome, de modifications de l’apparence et de sensations subjectives, un autocontrôle (ou un examen avec l’aide d’autres personnes dans des zones inaccessibles) est suffisant au moins une fois par an.
En cas de lésions mécaniques du papillome, d’exposition active aux rayons ultraviolets ou ionisants, ainsi qu’en cas de modification de l’aspect ou de sensations auparavant absentes, il convient de consulter un dermatologue ou un oncologue.
Le spécialiste détermine la possibilité d’un suivi dynamique ultérieur (les modalités sont déterminées individuellement) ou donne des indications pour l’ablation des papillomes endommagés. Il est nécessaire d’enlever les papillomes qui sont soumis à des traumatismes constants et chroniques dus aux vêtements, aux bijoux ou à la nature de l’activité professionnelle. Les papillomes peuvent également être retirés simplement à la demande du patient lorsqu’ils présentent un défaut esthétique ou une gêne psychologique.
Dans le cas d’une observation dynamique, la photofixation des néoplasmes cutanés est d’une grande utilité, car elle permet de déterminer par la suite les changements d’apparence, même mineurs.
Les patients atteints de papillomes multiples sont examinés par un dermatologue au printemps et à l’automne (avant et après la saison des plages). Il est également recommandé à ces patients de dresser une carte des néoplasmes cutanés, ce qui simplifie grandement l’observation ultérieure, la recherche de nouvelles formations ou d’un changement dans les formations existantes.
Traitement
Pour le traitement des papillomes, des méthodes moins traumatisantes peuvent être utilisées :
- L’ablation au laser ;
- Cryodestruction à l’azote liquide ;
- Ablation à l’aide d’un scalpel à ondes radio ;
- Electrocoagulation.
S’il est impossible d’appliquer un traitement moins traumatisant, et en cas de doute sur la nature du néoplasme, le traitement chirurgical habituel consiste en une excision suivie d’un examen histologique du matériel obtenu.
L’auto-exérèse ou « excrétion » des papillomes n’est pas possible en raison du risque élevé de complications (hémorragies, processus inflammatoires) et de l’impossibilité de déterminer de manière indépendante et sans ambiguïté la nature du néoplasme enlevé.
Après l’ablation des papillomes, en relation avec leur étiologie virale, il existe toujours un risque d’apparition répétée de néoplasmes similaires à la fois dans la zone d’ablation et dans les zones adjacentes. La prévention permet de réduire la probabilité de rechute.
La prévention
La prévention de l’apparition des papillomes consiste à adopter une attitude douce et prudente à l’égard de la peau, à traiter à temps les maladies infectieuses (y compris le papillomavirus humain, avec confirmation de sa présence dans l’organisme), à renforcer l’immunité, à adopter une hygiène personnelle correcte et de qualité, et à maintenir un mode de vie sain.
Pour exclure les conséquences négatives, y compris les tumeurs malignes, après l’apparition d’un papillome, il est nécessaire :
- Limiter le rayonnement ultraviolet dans la zone concernée (lit de bronzage, bronzage solaire) ;
- L’utilisation de crèmes protectrices pendant les périodes d’activité solaire ;
- L’exclusion des traumatismes cutanés chroniques ;
- Limitation ou exclusion des radiations ionisantes, des risques professionnels ;
- Respect des mesures de sécurité lors du travail avec des facteurs d’endommagement de la peau ;
- Hygiène personnelle et sensibilisation de base aux tumeurs cutanées.
Elle exige également l’inspection régulière des papillomes, la consultation opportune d’un spécialiste en cas de changements externes et l’ablation des néoplasmes potentiellement dangereux.
🇫🇷 Papillome: quand consulter un médecin en France
Un papillome cutané est une excroissance bénigne de la peau qui apparaît souvent sous la forme d’une petite lésion souple, de couleur chair ou légèrement pigmentée. Ces lésions sont fréquentes sur le cou, les aisselles, les paupières ou d’autres zones où la peau est soumise à des frottements. Les papillomes sont généralement inoffensifs, mais toute nouvelle lésion ou tout changement d’apparence doit être évalué pour exclure d’autres affections cutanées.
Si vous remarquez une nouvelle excroissance cutanée ou un changement dans une lésion existante, vous devriez consulter votre médecin généraliste pour une première évaluation.
Les médecins généralistes en France peuvent :
- Examiner la lésion et évaluer sa nature
- Prescrire un suivi ou orienter vers un dermatologue pour un examen plus approfondi si nécessaire
Les cliniques dermatologiques peuvent également offrir :
- Examen clinique complet des lésions cutanées
- Dermoscopie pour une analyse plus précise
- Retrait du papillome si celui-ci provoque une gêne ou s’il est jugé nécessaire
- Conseils pour la prévention et l’auto-surveillance de la peau
Accès plus rapide aux soins spécialisés
Comme les délais pour consulter un dermatologue peuvent varier selon la région, les patients choisissent parfois :
- De consulter un dermatologue privé pour un rendez-vous plus rapide
- D’utiliser un service de dermatologie en ligne
- De réaliser une évaluation initiale à l’aide d’outils numériques ou d’applications d’analyse de la peau
Services de dermatologie dans les principales villes françaises :
- Dermatologue à Paris
- Dermatologue à Marseille
- Dermatologue à Lyon
- Dermatologue à Toulouse
- Dermatologue à Nice
Évaluez votre état de peau rapidement :
Vous pouvez également utiliser l’application Skinive AI – Skin Scanner pour analyser des lésions cutanées à partir d’une photo et déterminer si une consultation médicale est recommandée.