La queratosis actínica (QA, queratosis solar) es un tumor cutáneo benigno en forma de mancha hiperémica difusa con queratinización. La queratosis actínica tiene un alto riesgo de transformación en carcinoma de células escamosas de la piel, por lo que se refiere a una afección precancerosa opcional. Estas formaciones aparecen, por regla general, por encima de los 40 años en zonas abiertas del cuerpo que están expuestas a una exposición frecuente y prolongada a la luz ultravioleta solar. La queratosis actínica se caracteriza por su pluralidad, la superficie de la lesión cutánea aumenta con la edad. Es igualmente frecuente tanto en hombres como en mujeres.
Factores predisponentes
No existe una razón clara para la aparición de la queratosis actínica. Sin embargo, el ultravioleta solar y la mayor susceptibilidad a sus efectos dañinos sobre la piel de las personas mayores se consideran el principal factor provocador. Debido a que los efectos nocivos de la radiación ultravioleta solar tienen un efecto acumulativo, la QA puede aparecer incluso muchos años después de la insolación activa.
Otros factores que, en mayor o menor grado, pueden aumentar el riesgo de queratosis actínica son:
- Fototipos cutáneos: Fitzpatrick I-II;
- Albinismo;
- Color de pelo claro, pelirrojo o rubio;
- Edad superior a 50 años;
- La presencia de estados de inmunodeficiencia: debido al uso de inmunosupresores, quimioterapia para el cáncer, después de infecciones graves;
- Factor genético: la aparición de la QA puede deberse al genoma humano;
- Las radiaciones ionizantes, la influencia de compuestos químicos, las lesiones crónicas también pueden provocar la aparición o el crecimiento de queratosis.
Diagnóstico
El diagnóstico de la queratosis actínica se basa en un examen clínico, que incluye una exploración rutinaria de la formación y una dermatoscopia. Si se sospecha un crecimiento maligno, puede realizarse una biopsia.
Síntomas
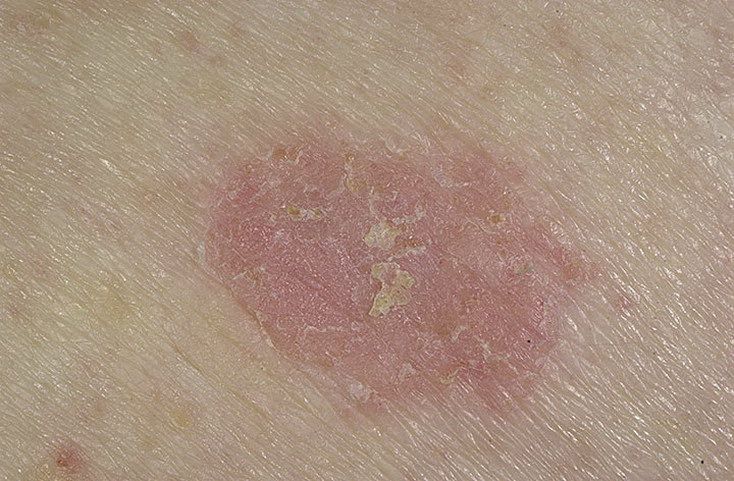
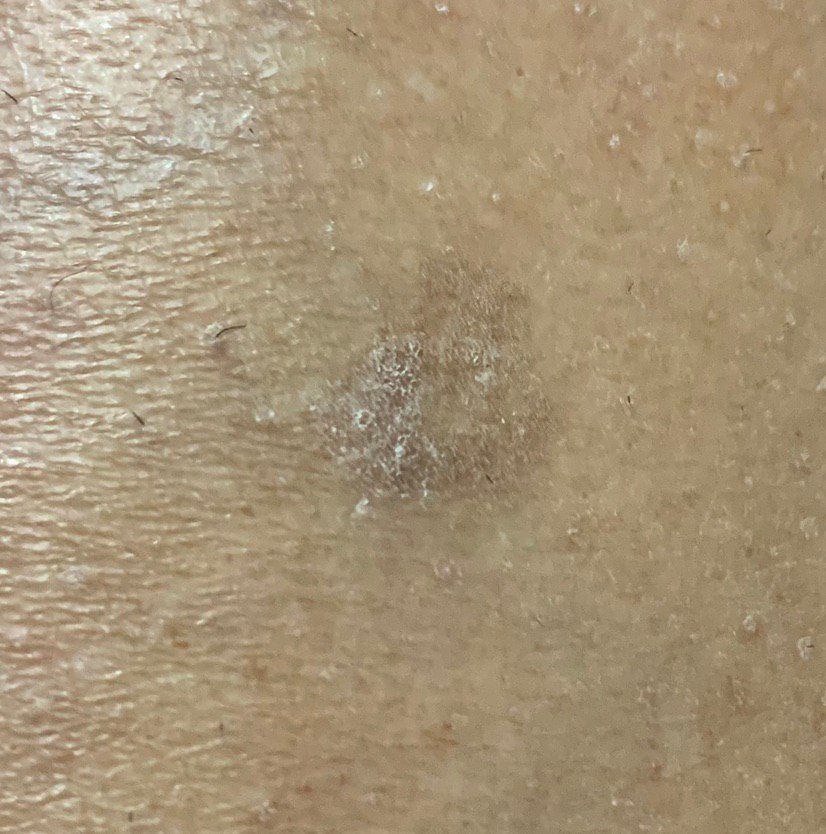
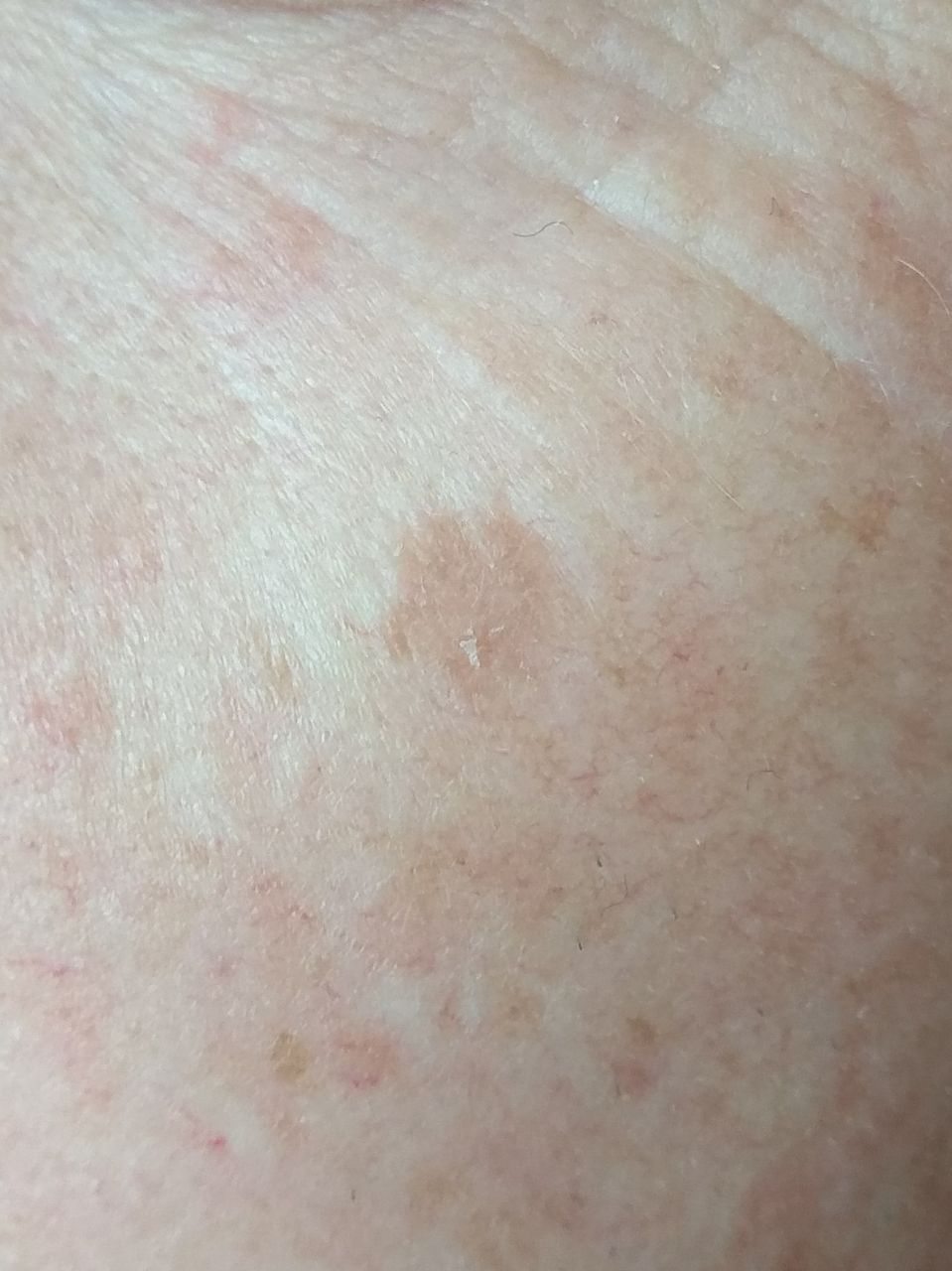
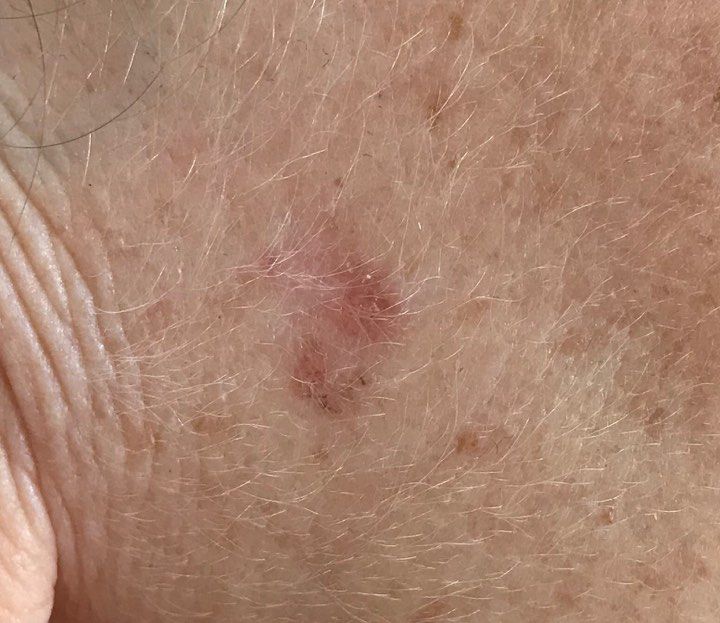
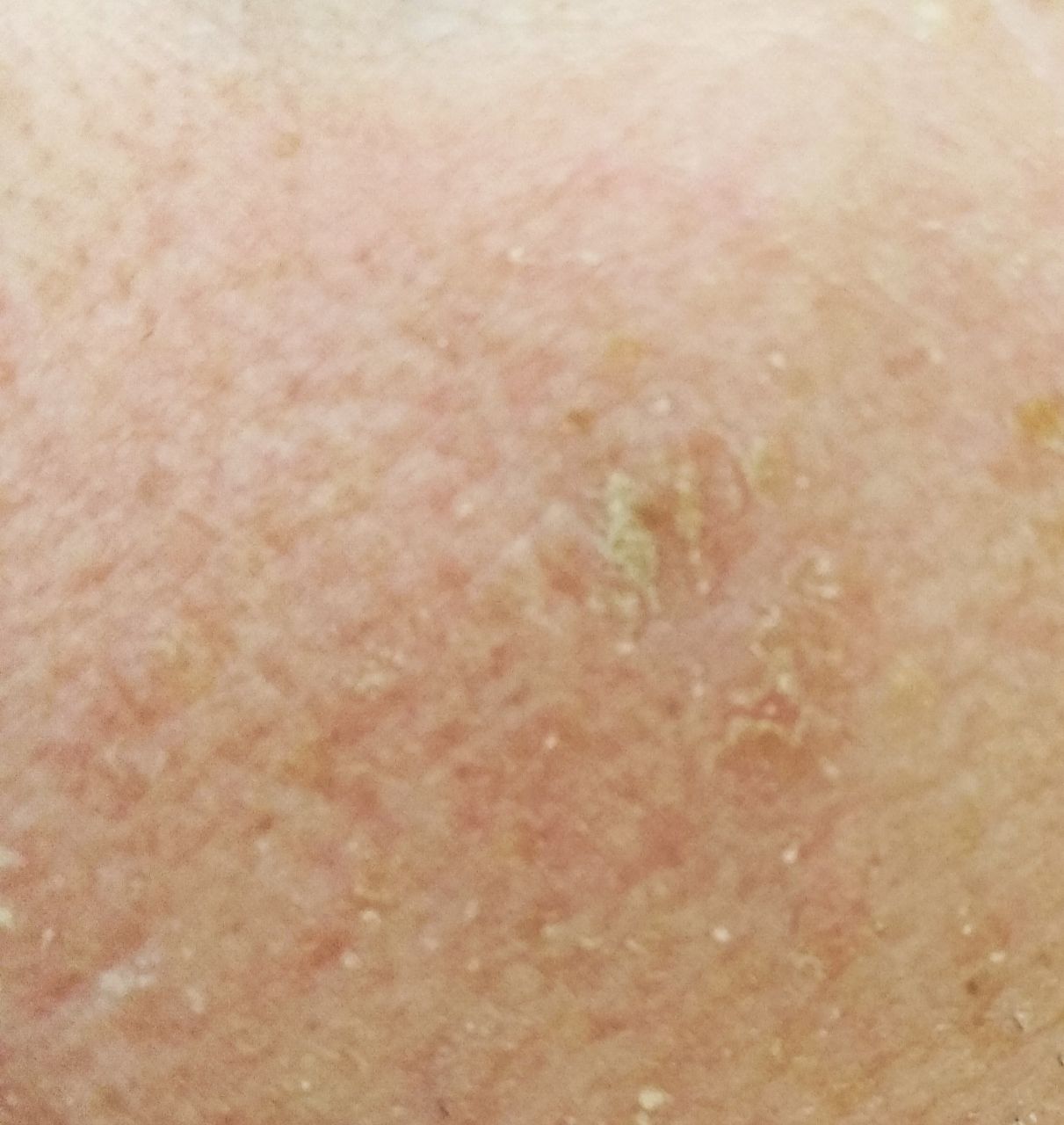
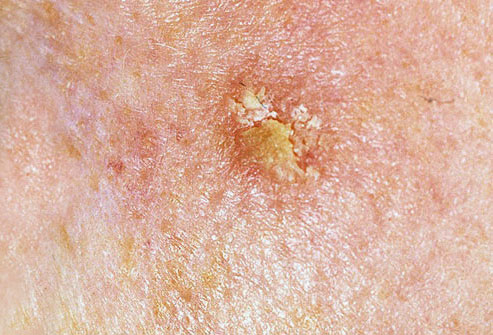
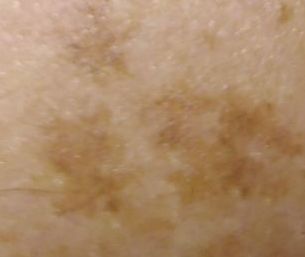
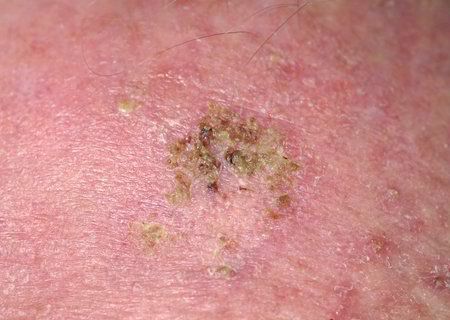
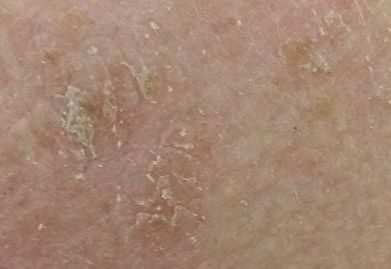
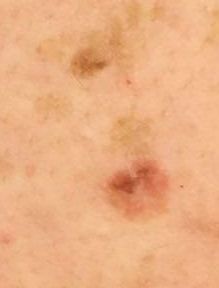
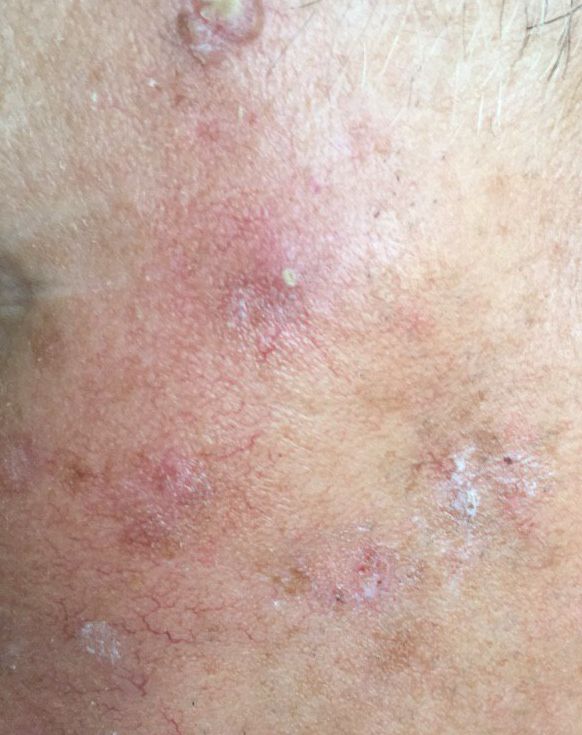
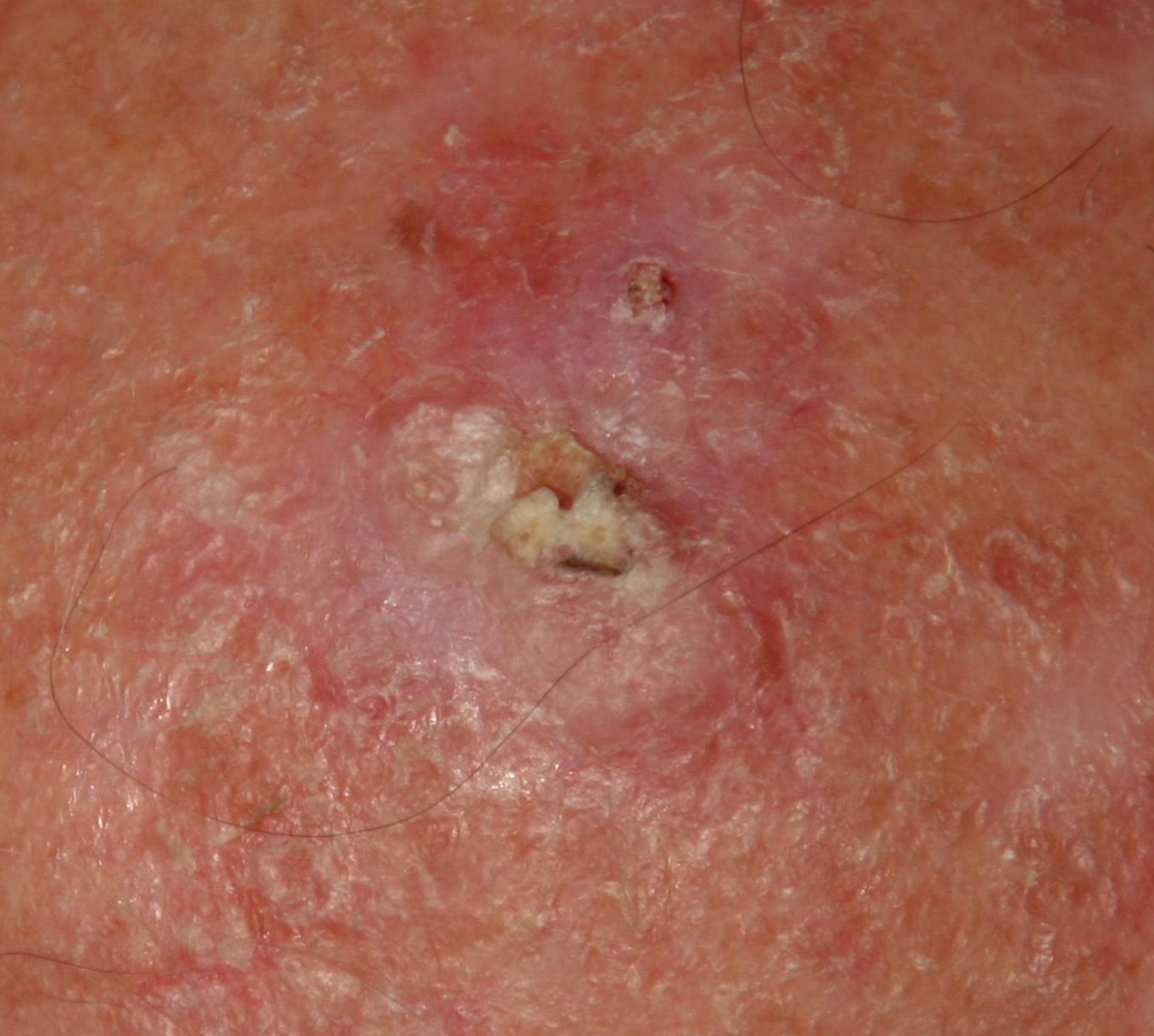
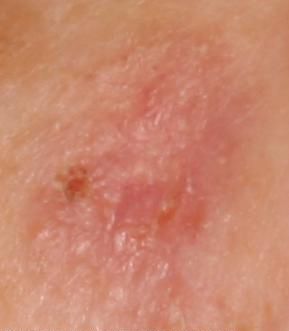
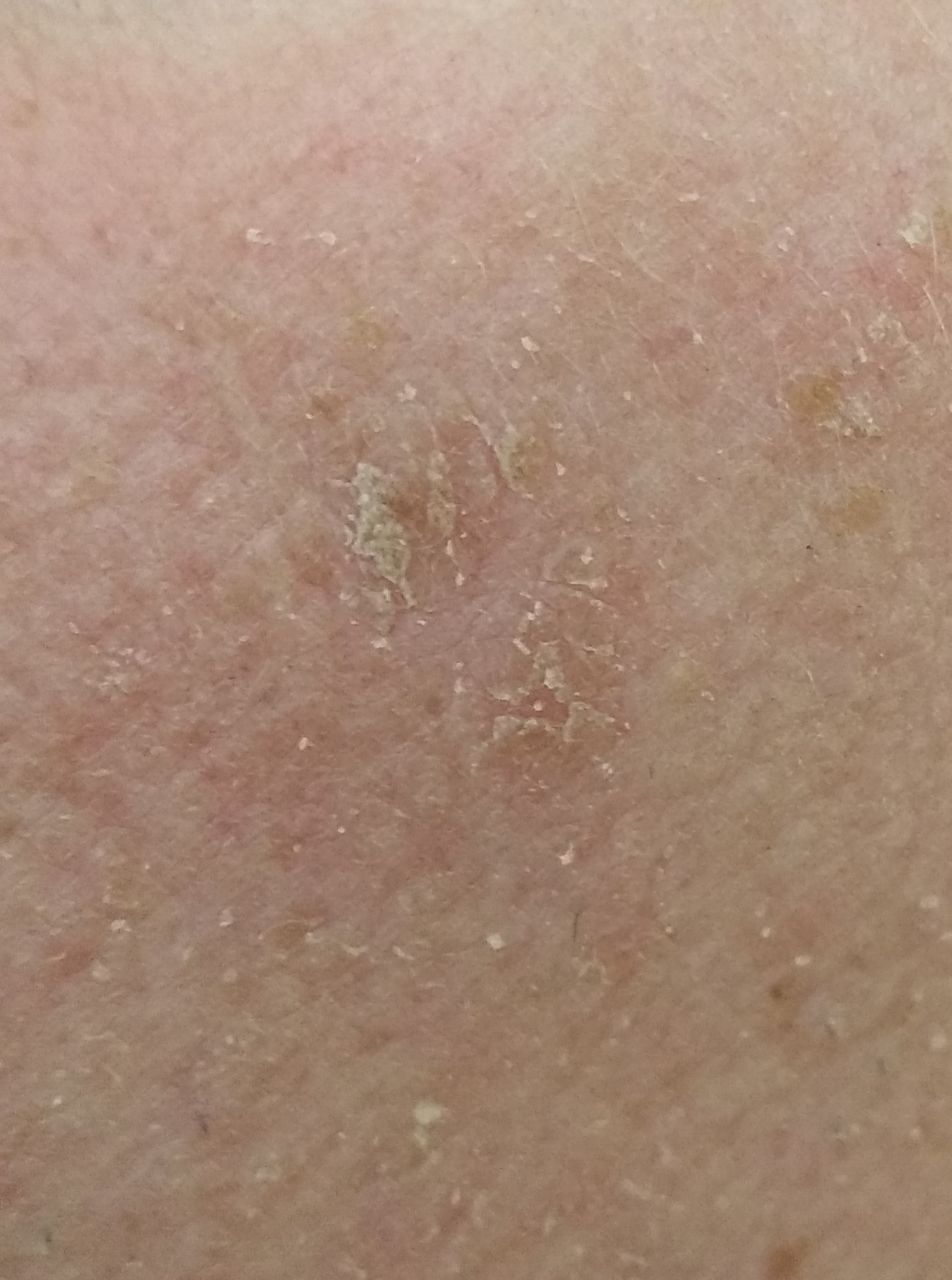
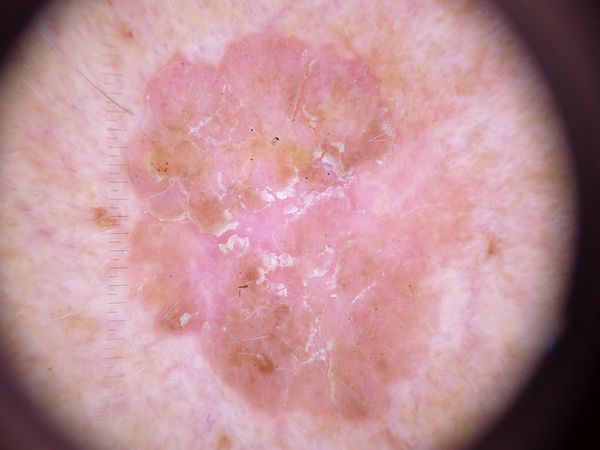
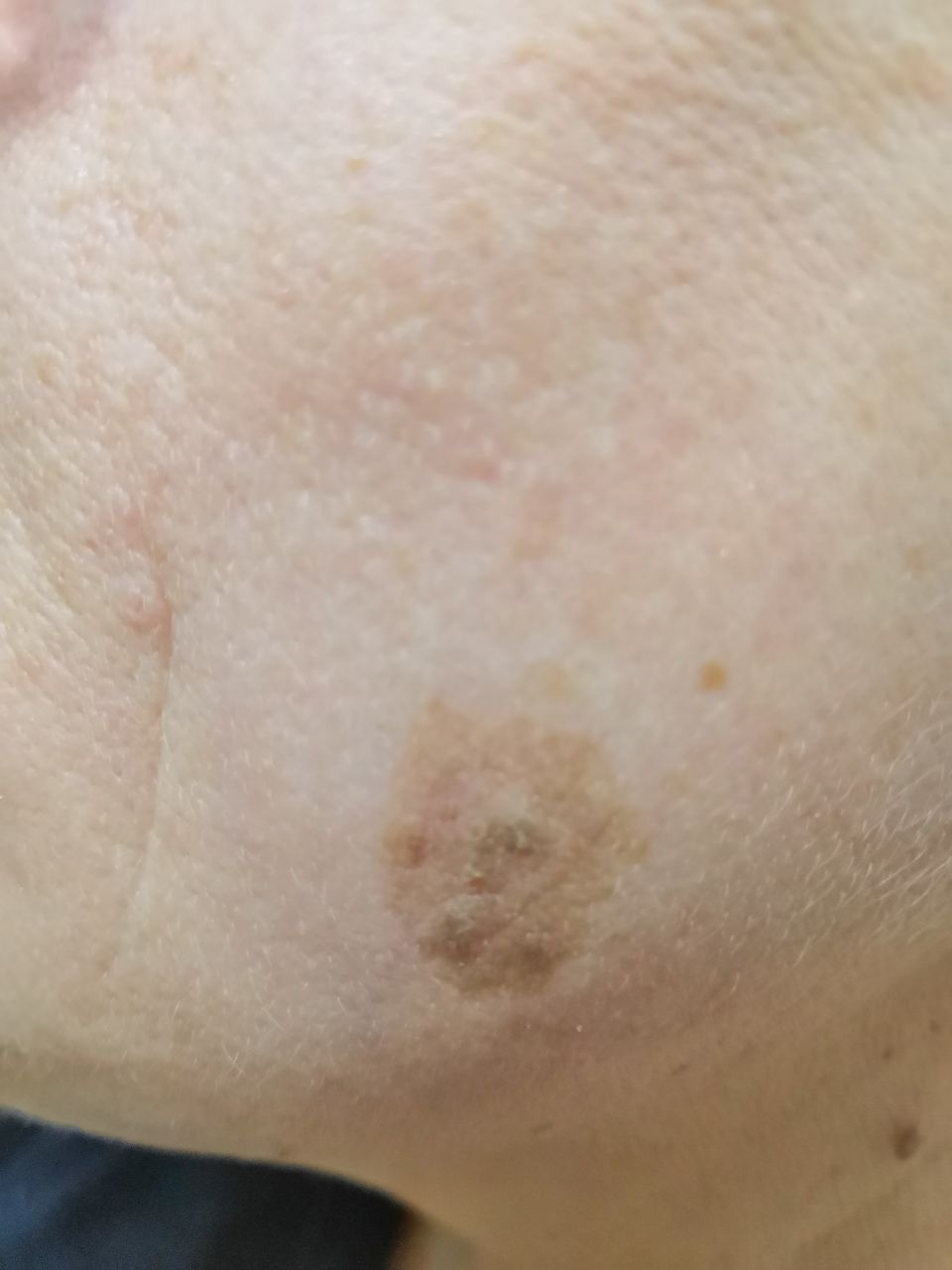
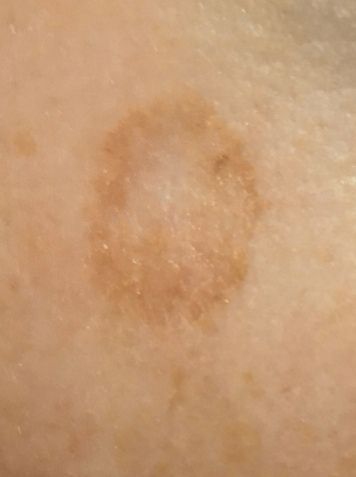
Un examen visual de la queratosis actínica identifica manchas o placas únicas, múltiples o agrupadas. La superficie de la placa difiere significativamente de la textura de la piel ordinaria: áspera, focal cubierta de costras, a veces con signos de erosión y hematomas.
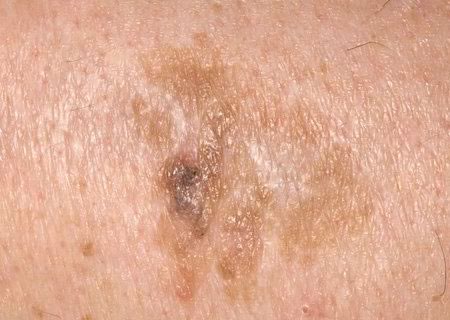
Los bordes son difusos y desiguales. La forma es irregular, asimétrica. El color es desnudo, gris, gris-marrón con presencia de tonos rosados o rosa-rojizos.
La queratosis actínica, por regla general, no afecta al crecimiento del pelo.
Los tamaños oscilan entre 5 mm y 20 mm. Las estructuras agrupadas de varias placas pueden alcanzar los 3-4 cm.
A la palpación, se determina una formación dura y seca con descamación. Las sensaciones subjetivas suelen ser ausencia de picor o picor leve.
La localización preferida de la queratosis actínica es la piel facial (especialmente las partes salientes: punta de la nariz, pabellones auriculares, tubérculos frontales, zonas cigomáticas). También, con gran frecuencia, se ven afectados el cuero cabelludo, el cuello, las extremidades superiores (la zona de la cintura escapular y la muñeca), los lugares más expuestos a la insolación.
Descripción dermatoscópica
Con la dermatoscopia de la queratosis actínica, se visualizan las siguientes características:
- Eritema (enrojecimiento, rubor de la piel);
- Pseudorred roja (estructura reticular formada por vasos);
- Escamas y peladuras superficiales de queratina;
- Halo blanco alrededor de los folículos pilosos;
- Tapones queratósicos amarillentos (masas córneas) en los folículos pilosos expandidos;
- Estructuras vasculares: principalmente convolutas y lineales;
- Venas de color marrón oscuro, puntos y glóbulos marrones en las formas pigmentadas de queratosis actínica.
Diagnóstico diferencial
El diagnóstico diferencial se realiza con este tipo de neoplasias pigmentadas, como:
- Psoriasis, eczema, dermatitis;
- Queratosis seborreica;
- Lentigo;
- Hiperpigmentación postinflamatoria;
- Melanosis
- Nevo displásico;
- Enfermedad de Bowen;
- Lentigo melanoma;
- Carcinoma basocelular;
- Carcinoma de células escamosas;
- Melanoma.
Riesgos
La queratosis actínica es una afección precancerosa facultativa. El riesgo de transformación maligna alcanza el 20%. La malignización puede producirse tanto de forma independiente como bajo la influencia de factores externos adicionales (lesiones crónicas, quemaduras térmicas y químicas). En caso de malignidad, la queratosis actínica se transforma con mayor frecuencia en cáncer de células escamosas (escamoso). A veces esto ocurre a través de una fase clínicamente determinada de la enfermedad de Bowen.
Hay que tener en cuenta que los pacientes con queratosis actínica grave tienen un mayor riesgo de desarrollar un tumor maligno en la piel sin cambios o cerca del foco de queratosis. Esto puede complicar la detección oportuna y el diagnóstico diferencial de los tumores.
Tácticas
En ausencia de efectos dañinos en los focos de queratosis actínica, cambios en el aspecto y sensaciones subjetivas, basta con autocontrol (o examen con ayuda de otras personas en zonas inaccesibles) al menos una vez al año. Si se han producido daños mecánicos, exposición activa a radiaciones ultravioletas o ionizantes, así como si se observan cambios en el propio queratoma o sensaciones previas, es necesario consultar a un dermatólogo u oncólogo.
El especialista determina la posibilidad de una observación dinámica posterior (los términos se determinan individualmente) o se establecen las indicaciones para la eliminación de la formación de piel dañada. Es necesario eliminar aquellas placas que están sometidas a traumatismos constantes y crónicos con la ropa, joyas o debido a las características del empleo profesional.
En el caso de la observación dinámica, es de gran valor la fotofijación de las neoplasias cutáneas, que posteriormente determinará incluso los cambios menores de aspecto.
Los pacientes con queratosis actínica requieren un examen por un dermatólogo u oncólogo en primavera y otoño (antes y después de la temporada de playa). A estos pacientes se les recomienda elaborar un mapa de neoplasias cutáneas, lo que simplifica enormemente la observación posterior, la búsqueda de nuevas formaciones o un cambio en las existentes.
Tratamiento
Dado que la queratosis actínica presenta un riesgo bastante elevado de transformación en carcinoma de células escamosas, junto con la observación dinámica activa también está indicado el tratamiento con AK. Cualquier efecto sobre los focos de queratosis debe llevarse a cabo sólo tras la exclusión del hecho de malignidad (tras examen por un oncólogo, dermatoscopia o biopsia).
En primer lugar, es necesario proteger la piel de la radiación UV: ropa, sombreros, limitación de la insolación, protectores solares. Estas medidas reducen significativamente la progresión de la queratosis y su degeneración maligna.
Posible eliminación local de las placas mediante métodos de destrucción local (láser, criodestrucción, diatermocoagulación). Tampoco se recomienda el uso de tales métodos si es imposible realizar un diagnóstico diferencial claro con neoplasias de naturaleza pigmentada (nevos pigmentados, displásicos y otros).
El tratamiento quirúrgico mediante escisión rara vez se utiliza debido a la frecuente presencia de un gran número y grandes tamaños de focos de queratosis, así como a las consecuencias cosméticas en forma de cicatrices. Sin embargo, este método tiene una ventaja en los casos en los que es difícil excluir la malignidad.
Hay una serie de fármacos y técnicas que también pueden utilizarse por vía tópica en el tratamiento de la queratosis actínica:
- 5-fluorouracilo + ácido salicílico;
- Ácido hialurónico + diclofenaco sódico;
- Imiquimod;
- Ingenol Mebutat;
- Terapia fotodinámica;
- Procedimientos combinados con productos cosméticos.
Sin embargo, la aplicación de estos métodos debe llevarse a cabo sólo bajo la supervisión cuidadosa y a largo plazo de los especialistas, no siempre tiene una eficacia inequívocamente probada, efectos secundarios, altos riesgos de recaída y baja disponibilidad para una amplia gama de pacientes.
Prevención
La prevención de la aparición de la queratosis actínica y su malignidad es una actitud suave y cuidadosa con la piel:
- Limitación de la radiación ultravioleta (cama bronceadora, bronceado solar);
- El uso de cremas protectoras durante los periodos de sol activo;
- Exclusión de traumatismos cutáneos crónicos;
- Limitación o exclusión de radiaciones ionizantes, riesgos laborales;
- Cumplimiento de las medidas de seguridad cuando se trabaja con factores que dañan la piel;
- Higiene personal y concienciación básica sobre los tumores cutáneos.
También requiere el examen periódico de los focos de queratosis, la consulta oportuna a un especialista en caso de cambios externos y la extirpación de las neoplasias potencialmente peligrosas.