Einleitung: Albinismus — ein globales und unterschätztes Problem
Ein heller, sonniger Tag. Wenn ein Mensch in einem solchen Moment nach draußen tritt, kneift er instinktiv die Augen zusammen, sucht den Schatten oder legt sich etwas über die Schultern. So sucht der menschliche Körper Schutz. Ein Teil dieses Schutzes ist bereits in unsere Haut und unsere Augen eingebaut — das Melanin, ein evolutionärer Schutzmechanismus gegen die Sonne. Dieses natürliche Pigment wirkt wie ein Schutzschild, das die aggressive Energie der ultravioletten Strahlung absorbiert und streut.
Für Hunderttausende von Menschen mit Albinismus weltweit funktioniert dieser grundlegende Schutzmechanismus anders. Ihre Haut und ihre Augen enthalten sehr wenig oder gar kein Melanin. Nach Angaben internationaler Organisationen tritt Albinismus im Durchschnitt bei etwa einer von 17.000–20.000 Personen auf. In einigen Regionen Afrikas ist diese Zahl jedoch deutlich höher — bis zu einer von 1.000–4.000 Personen. Hinter diesen Zahlen stehen reale Menschenleben, für die ein gewöhnlicher sonniger Tag eine ernsthafte Bedrohung darstellen kann.
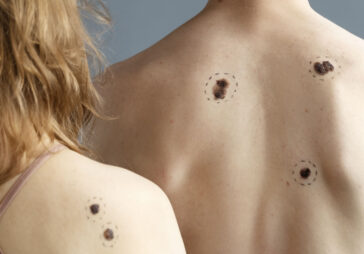
In Subsahara-Afrika, wo die Sonneneinstrahlung besonders intensiv ist, führt der Mangel an natürlichem Schutz sehr früh zu schweren Hautschäden, einschließlich Hautkrebs. Tragischerweise ist Hautkrebs in diesen Regionen die häufigste Ursache für vorzeitige Todesfälle bei Menschen mit Albinismus. Viele Kinder mit Albinismus zeigen bereits im Alter von 8–10 Jahren deutliche Anzeichen chronischer Sonnenschäden. Das sind keine seltenen Ausnahmen — es ist ein systemisches Problem.
Auch in Europa und anderen Regionen mit weniger aggressiver Sonneneinstrahlung werden die Risiken trotz besserem Zugang zu medizinischer Versorgung und Informationen über Albinismus häufig unterschätzt. Die Sonne wird als mild und harmlos wahrgenommen. Doch wiederholte Sonnenbrände in der Kindheit, unregelmäßiger Sonnenschutz und der Glaube, dass „Verbrennen nicht möglich ist“, führen zu denselben Folgen — sie entwickeln sich lediglich langsamer und werden erst später im Leben sichtbar.
Dabei sind die meisten schweren Hautkomplikationen im Zusammenhang mit Albinismus vermeidbar. Und dieser Weg beginnt mit Aufklärung.
Was ist Albinismus wirklich?
Albinismus ist keine Krankheit. Es handelt sich um eine genetische Besonderheit, mit der ein Mensch geboren wird. Sie entsteht durch Veränderungen in Genen, die für die Produktion von Melanin verantwortlich sind — jenes Pigments, das Haut, Haaren und Augen ihre Farbe verleiht. Vereinfacht gesagt sind bei einem Menschen mit Albinismus die „Bauanleitungen“ für dieses Pigment verändert, sodass sehr wenig oder gar kein Melanin gebildet wird. Daher konzentriert sich die medizinische Betreuung nicht auf eine „Heilung“, sondern auf ein angemessenes Management und die Prävention der damit verbundenen Risiken.
Meist wird Albinismus autosomal-rezessiv vererbt. Das bedeutet, dass ein Kind das veränderte Gen von beiden Elternteilen erben muss, damit die Besonderheit sichtbar wird. Die Eltern selbst zeigen in der Regel keine äußerlichen Anzeichen und wissen häufig nicht, dass sie Träger sind. Diese genetischen Veränderungen stören den komplexen Prozess der Melaninbildung in der Haut.
Der Mangel an Melanin bestimmt alle wesentlichen Merkmale des Albinismus und betrifft vor allem Haut und Sehvermögen.
Hautmanifestationen
Haut ohne den schützenden Melaninfilter absorbiert nahezu die gesamte ultraviolette Strahlung. Das führt nicht nur zu sehr heller Haut und hellem Haar, sondern auch zu extremer Verletzlichkeit. Schon kurze Sonneneinstrahlung kann Rötungen und Sonnenbrand verursachen. Langfristig führt die kumulative UV-Belastung über Jahre hinweg zu vorzeitiger Hautalterung und schädigt die DNA der Zellen — was das Risiko für Hautkrebs direkt erhöht.
Ophthalmologische Manifestationen
Melanin ist entscheidend für die normale Entwicklung der Augen und für klares Sehen. Sein Mangel führt zu charakteristischen Veränderungen: sehr helle, oft halbtransparente Iris; ausgeprägte Lichtempfindlichkeit (Photophobie); sowie verminderte Sehschärfe. Wichtig ist zu betonen, dass diese Veränderungen ausschließlich das visuelle System betreffen und keinerlei Einfluss auf Intelligenz oder kognitive Fähigkeiten haben.


Jede Auseinandersetzung mit Albinismus muss auch gefährliche Mythen ansprechen und entkräften, die zur Stigmatisierung beitragen:
- Nicht ansteckend: Albinismus kann nicht „übertragen“ werden. Es handelt sich um eine genetische Eigenschaft und wird weder durch Berührung noch durch gemeinsame Nutzung von Gegenständen oder durch die Luft weitergegeben.
- Kein Einfluss auf die Intelligenz: Sehbeeinträchtigungen können angepasste Lernmaterialien oder Bedingungen erfordern, stehen jedoch in keinerlei Zusammenhang mit dem intellektuellen Potenzial eines Menschen.
- Keine Magie: Aberglauben, der Menschen mit Albinismus magische oder übernatürliche Eigenschaften zuschreibt — insbesondere in einigen Regionen Afrikas verbreitet — ist wissenschaftlich unbegründet und gefährlich.
Aus medizinischer Sicht ist Albinismus daher in erster Linie eine Besonderheit mit erhöhter Vulnerabilität von Haut und Augen gegenüber Umweltfaktoren, insbesondere gegenüber Sonnenstrahlung. Dieses einfache, aber grundlegende Verständnis ist der erste und entscheidende Schritt zum Aufbau eines wirksamen Gesundheitsschutzes.
Die Sonne und ultraviolette Strahlung: Die wichtigsten Risikofaktoren
Das vom menschlichen Auge wahrgenommene Sonnenlicht stellt nur einen kleinen Teil des elektromagnetischen Spektrums dar. Der unsichtbare, biologisch jedoch aktivste Bestandteil ist die ultraviolette (UV-)Strahlung. Um die mit Albinismus verbundenen Risiken zu verstehen, ist es entscheidend, zwischen den beiden Hauptarten der UV-Strahlung zu unterscheiden, die die Erdoberfläche erreichen: UVB und UVA.
UVB-Strahlen (280–315 nm) sind energiereich. Sie wirken hauptsächlich auf die äußere Hautschicht — die Epidermis — und sind die Hauptursache für Sonnenbrand (Rötung, Erythem) sowie für direkte DNA-Schäden in Hautzellen. Diese Strahlungsart gilt als zentraler Auslöser der Hautkrebsentstehung.
UVA-Strahlen (315–400 nm) dringen tiefer in die Haut ein und erreichen die Dermis. Obwohl sie weniger energiereich sind, treten sie ganzjährig mit relativ konstanter Intensität auf und durchdringen Wolken sowie Fensterglas. UVA-Strahlung ist der Hauptfaktor für vorzeitige Hautalterung (tiefe Falten, Elastizitätsverlust) und trägt ebenfalls zur Krebsentstehung bei, indem sie die schädigenden Effekte von UVB verstärkt.
Haut mit normalem Melaningehalt verfügt über ein mehrschichtiges Abwehrsystem. Melanin in der Epidermis absorbiert und streut bis zu 70–80 % der UV-Strahlung und wirkt wie ein körpereigener Sonnenschutz. Zusätzlich reagiert die Haut auf UV-Exposition mit Bräunung (vermehrte Melaninproduktion) und Verdickung der Hornschicht — adaptive, wenn auch begrenzte Schutzmechanismen.


Bei Albinismus fehlt dieses System weitgehend. UV-Strahlung, insbesondere UVB, dringt nahezu ungehindert in die Hautschichten ein. Jede Exposition verursacht umfangreiche DNA-Schäden in den Keratinozyten, den Hauptzellen der Epidermis. Zwar verfügen gesunde Zellen über Reparaturmechanismen, doch bei Albinismus übersteigt das Ausmaß der Schäden häufig die Kapazität dieser Systeme.
Nicht reparierte Fehler im genetischen Code sammeln sich im Laufe der Zeit an. Dieser kumulative Effekt ist entscheidend: Schäden, die in der Kindheit und Jugend entstehen, addieren sich mit jeder weiteren Sonneneinstrahlung. Jahre später können diese angesammelten Mutationen unkontrollierte Zellteilung auslösen — zunächst in Form von Präkanzerosen, später als bösartige Erkrankung.
Wichtig ist zu verstehen, dass das Risiko nicht allein durch direkte, intensive Sonneneinstrahlung entsteht. Auch diffuse Strahlung an bewölkten Tagen, reflektierte Strahlung von Wasser, Sand, Beton oder Schnee (die die Gesamt-UV-Dosis um 50–90 % erhöhen kann) sowie UV-Strahlung, die durch leichte Kleidung dringt oder im Schatten von Bäumen gefiltert wird, tragen zur kumulativen UV-Belastung bei. Deshalb muss ein Schutzkonzept umfassend und konsequent sein — nicht nur gelegentlich oder situationsabhängig.
Statistiken: Gemeinsame Herausforderungen und regionale Tragödien
Die Prävalenz von Albinismus variiert in verschiedenen Regionen der Welt. Weltweit wird sie auf etwa einen Fall pro 17.000–20.000 Menschen geschätzt. Diese durchschnittliche Zahl verdeckt jedoch erhebliche geografische Unterschiede, die durch genetische Merkmale der Bevölkerung bedingt sind.
In Europa und Nordamerika liegt die Prävalenz bei etwa 1:17.000–1:20.000. In Afrika, insbesondere in den Regionen südlich der Sahara, ist sie deutlich höher. In Tansania und Teilen Ostafrikas wird beispielsweise eine Prävalenz von 1:1.400–1:5.000 geschätzt, was Albinismus in diesen Gebieten zu einer relativ häufigen Erscheinung macht. Diese hohe Häufigkeit lässt sich durch genetische Eigenschaften isolierter Populationen und in manchen Fällen durch kulturelle Praktiken erklären, die die Weitergabe der relevanten Gene begünstigen.
Daten internationaler und lokaler NGOs sowie medizinischer Missionen zeichnen ein besorgniserregendes Bild. In afrikanischen Ländern mit starker Sonneneinstrahlung ist Hautkrebs die Hauptursache für vorzeitige Todesfälle bei Menschen mit Albinismus.
Die Zahlen sind erschreckend. Laut der Organisation Under the Same Sun erreichen mehr als 80 % der Menschen mit Albinismus in Tansania nicht das 40. Lebensjahr, wobei die Mehrheit dieser Todesfälle auf fortgeschrittenen Hautkrebs zurückzuführen ist. Das Risiko, an Plattenepithelkarzinomen (SCC) zu erkranken, ist für eine Person mit Albinismus in Äquatorialafrika um ein Vielfaches höher als für eine durchschnittliche Person mit normalem Melaningehalt. Zudem liegt das Durchschnittsalter bei der Diagnose bösartiger Hauttumoren in Afrika häufig in der zweiten oder dritten Lebensdekade, während dieser Höhepunkt in europäischen Populationen ohne Albinismus typischerweise erst nach dem 60. Lebensjahr auftritt.
Diese katastrophale Diskrepanz wird nicht durch die Biologie des Albinismus selbst verursacht, sondern durch das Zusammenwirken mehrerer Faktoren:
- Extrem hohe UV-Strahlung
- Mangel an zugänglichen und bezahlbaren Schutzmaßnahmen (Sonnenschutz, Schutzkleidung)
- Sozioökonomische Barrieren, einschließlich Armut, Stigmatisierung und eingeschränkter medizinischer Versorgung
- Geringes Bewusstsein über Risiken und Präventionsmethoden sowohl in der Allgemeinbevölkerung als auch bei der Primärversorgung
In Europa und anderen entwickelten Regionen ist der Zugang zu Schutzmaßnahmen, regelmäßiger dermatologischer Betreuung und früher Diagnose deutlich besser. Dies ermöglicht es, den Ausbruch von Hautkrebs zu verzögern und die Sterblichkeit erheblich zu senken. Dennoch führen Risikounter-schätzung und inkonsistenter Schutz dazu, dass Menschen mit Albinismus in diesen Regionen immer noch früher als die allgemeine Bevölkerung an aktinischer Keratose und Hautkrebs erkranken — wenn auch später als ihre Altersgenossen in Afrika.
Diese Statistiken zeigen deutlich, dass Albinismus nicht nur ein medizinisches Problem, sondern auch ein tiefgreifendes soziales Thema ist und dass seine Bekämpfung einen umfassenden, systemischen Ansatz erfordert.
Afrika: Wenn Hautschäden bereits in der Kindheit beginnen
In Ländern Subsahara-Afrikas wie Tansania, Mosambik, Kenia und Malawi folgt die dermatologische Realität für Menschen mit Albinismus einem tragisch vorhersehbaren Verlauf. Ursache ist die Kombination aus extrem hoher ultravioletter Strahlung und begrenztem Zugang zu Schutzmaßnahmen. Das klinische Bild entwickelt sich rasch und beginnt häufig bereits in der frühen Kindheit. Schon im Alter von 5–7 Jahren lassen sich an den am stärksten exponierten Hautarealen — Gesicht, Ohren, Hals, Unterarmen und Unterschenkeln — anhaltende Erytheme (Rötungen), Trockenheit, Schuppung sowie frühe Lentigines und solare Sommersprossen beobachten. Anstelle gesunder Haut zeigen sich deutliche Zeichen chronischer Lichtschädigung. Diese Veränderungen sind keine kosmetischen Makel, sondern sichtbare Marker kumulativer Photodamage.




Im Jugendalter, etwa zwischen dem 12. und 15. Lebensjahr, entwickeln die meisten Betroffenen das klassische Bild chronischer aktinischer Hautschädigung. Die Haut wird grob und verdickt, mit Arealen von Atrophie und Hyperkeratose. In diesem Stadium finden sich häufig multiple Herde aktinischer Keratosen — raue, oft pigmentierte (von rosafarben bis bräunlich) Papeln oder Plaques, die fest mit der Hautoberfläche verbunden sind. Ihr Auftreten markiert den Übergang in einen präkanzerösen Zustand, in dem sich Keratinozyten mit geschädigter DNA unkontrolliert vermehren, jedoch noch nicht offen destruktiv oder invasiv sind.
Ohne medizinische Intervention oder regelmäßige Kontrolle ist das Fortschreiten des pathologischen Prozesses in der Haut nahezu unvermeidlich. Aktive aktinische Keratosen, insbesondere solche, die wiederholten mechanischen Reizen ausgesetzt sind, können sich in ein Plattenepithelkarzinom (SCC) entwickeln. Im afrikanischen Kontext zeigt diese Krebsform bei Menschen mit Albinismus häufig ein aggressives Verhalten: rasche Ulzeration, Infiltration tieferliegender Gewebe und — besonders gefährlich — Metastasierung in regionale Lymphknoten.
Aufgrund des verzögerten Zugangs zur medizinischen Versorgung sind die Möglichkeiten einer radikalen chirurgischen Behandlung oft eingeschränkt, wenn Tumoren bereits eine beträchtliche Größe erreicht haben. Epidemiologische Studien zeigen, dass bis zu 90 % der Menschen mit Albinismus in Ostafrika vor dem 40. Lebensjahr an den Komplikationen eines fortgeschrittenen kutanen Plattenepithelkarzinoms sterben. Diese Zahlen verdeutlichen, dass Krebs in diesem Kontext kein tragischer Zufall ist, sondern eine direkte Folge des Fehlens systematischer Prävention, frühzeitiger Diagnose und zugänglicher Behandlung.
Europa: Andere Bedingungen und unterschätzte Risiken
In Europa und anderen Regionen mit gemäßigtem Klima verläuft der klinische Verlauf ähnlich, entfaltet sich jedoch über einen deutlich längeren Zeitraum. Niedrigere UV-Index-Intensität, ein kühleres Klima und generell besserer Zugang zu Sonnenschutz vermitteln den Eindruck eines beherrschbaren Risikos. Paradoxerweise wird gerade diese Illusion zum entscheidenden Faktor für verzögerte Komplikationen.
Die Hauptbedrohung besteht hier nicht in ständiger extremer Sonneneinstrahlung, sondern in episodischer, hochintensiver UV-Exposition, die oft als unbedeutend wahrgenommen wird. Dazu zählen Sonnenbrände während Sommerferien, Picknicks oder Freiluftsport ohne ausreichenden Schutz sowie Reisen in Regionen mit hoher Sonnenstrahlung — etwa an Meeresküsten oder in Skigebieten, wo Reflexionen von Wasser oder Schnee die UV-Belastung deutlich verstärken.
Der kumulative Effekt dieser Episoden zeigt sich nicht in der Jugend, sondern in der zweiten oder dritten Lebensdekade und darüber hinaus. Erwachsene mit Albinismus in Europa werden häufiger als die allgemeine Bevölkerung mit aktinischer Keratose, Basalzellkarzinomen und in geringerem Maße mit Plattenepithelkarzinomen diagnostiziert. Die Erkennung erfolgt jedoch häufig später als optimal.
Die Ursache liegt in einem falschen Sicherheitsgefühl und dem Fehlen routinemäßiger Praktiken wie regelmäßiger Selbstkontrolle und professioneller dermatologischer Untersuchungen. Viele Betroffene — und teilweise auch Hausärzte — gehen fälschlicherweise davon aus, dass das Risiko für Hautkrebs bei Albinismus unter europäischen Bedingungen minimal ist. Infolgedessen wird medizinische Beratung oft erst in Anspruch genommen, wenn Tumoren ulzerieren oder langjährige, zunehmende Läsionen — zuvor wegen fehlender Schmerzen ignoriert — nicht mehr übersehen werden können.
Der europäische Kontext verwandelt das Problem somit von einer extremen und offensichtlichen Bedrohung in eine versteckte, chronische Gefahr — besonders heimtückisch, weil sie dauerhaft unterschätzt wird.
Aktinische Keratose: Der Punkt, an dem das Fortschreiten noch gestoppt werden kann
Die Entwicklung von sonnenbedingten Hautschäden bei Albinismus erfolgt nicht abrupt, also nicht von gesunder Haut direkt zu einem malignen Tumor. Zwischen diesen Zuständen liegt eine klar definierte klinische und histologische Phase — die aktinische (solare) Keratose. Dieser Zustand gilt zu Recht als obligates Präkanzerom, was bedeutet, dass ein hohes Risiko für die Progression zu invasivem Plattenepithelkarzinom besteht. Die pathophysiologische Grundlage liegt in irreversiblen UV-induzierten Mutationen in den Keratinozyten der Basalschicht der Epidermis. Diese veränderten Zellen beginnen, sich unkontrolliert zu vermehren, und bilden Bereiche atypischer Zellen, die auf die Epidermis beschränkt bleiben, ohne in die Dermis einzudringen. Dies ist die kritische „Grenzzone“.
Klinisch zeigt sich die aktinische Keratose bei Menschen mit Albinismus häufig nicht als einzelne Läsion, sondern als multiple Herde vor dem Hintergrund chronischer Lichtschädigung. Ihr Erscheinungsbild kann stark variieren und erfordert eine sorgfältige Untersuchung. Am häufigsten erscheinen die Läsionen als raue, sandpapierartige Flecken oder kleine Plaques, die leichter zu ertasten als zu sehen sind. Ihre Farbe reicht von dezent rosa oder hautfarben bis hin zu intensiv rot oder gelblich-braun. Die Oberfläche kann trocken, schuppig oder mit einer fest haftenden Kruste bedeckt sein, die nach dem Ablösen wieder nachwächst. Läsionen beginnen oft im Stecknadelkopf-Format und können auf mehrere Zentimeter Durchmesser anwachsen.
Typische Lokalisationen sind die am stärksten der Sonne ausgesetzten Bereiche: Stirn, Nase, Wangenknochen, Ohren, zurückweichender Haaransatz, Nacken, Unterarme und Handrücken.
Die entscheidende Bedeutung dieses Stadiums liegt darin, dass der Prozess noch beherrschbar ist. Auf dem Niveau der aktinischen Keratose kann in den meisten Fällen das Fortschreiten zu invasivem Krebs verhindert werden. Effektive und minimalinvasive Behandlungsoptionen stehen zur Verfügung, darunter Kryotherapie (Flüssigstickstoff), photodynamische Therapie und topische Behandlungen wie Diclofenac-, Fluorouracil- oder Imiquimod-haltige Cremes. Der Erfolg jeder Intervention hängt jedoch direkt von einer rechtzeitigen Erkennung ab.
Das Auftreten jeder anhaltenden, rauen, zeitweise entzündeten oder schuppigen Läsion auf der Haut ist ein direktes Signal für eine sofortige dermatologische Konsultation. Das Ignorieren dieser frühen Warnzeichen erlaubt den atypischen Zellen, ihre Evolution fortzusetzen und weitere Mutationen anzusammeln, die letztlich die Fähigkeit zum invasiv-maligen Wachstum verleihen.
Plattenepithel- und Basalzellkarzinom der Haut: Merkmale bei Albinismus
Wenn die Hautveränderungen fortschreiten und die Reparaturmechanismen die DNA-Schäden nicht mehr ausgleichen können, entstehen Zellen mit malignem Potenzial. Die Kontrolle über Teilung und Wachstum geht verloren, und es bildet sich ein invasiver, bösartiger Tumor, der nicht nur alle Hautschichten befallen, sondern sich auch im Körper ausbreiten kann (Metastasen).
Die beiden Haupttypen von Nicht-Melanom-Hautkrebs bei Menschen mit Albinismus sind Plattenepithelkarzinom (SCC) und Basalzellkarzinom (BCC). Ihr biologisches Verhalten, klinisches Erscheinungsbild und die Prognose unterscheiden sich deutlich, was für eine frühe Diagnose entscheidend ist.
Plattenepithelkarzinom (SCC) stellt die größte onkologische Gefahr dar, insbesondere in sonnenexponierten Bereichen. Es entwickelt sich aus Keratinozyten in der Stachelzellschicht der Epidermis und ist häufig die logische Weiterentwicklung unbehandelter aktinischer Keratosen.
SCC ist relativ aggressiv. Klinisch kann es als fester Knoten beginnen oder häufiger als lang bestehende, nicht heilende Erosion oder Ulkus mit erhabenen, aufgerollten Rändern und verkrusteter oder blutender Basis auftreten. Der Tumor wächst schnell, infiltriert tieferliegende Gewebe (Subkutis, Ohr- oder Nasenknorpel, Muskeln) und hat ein erhebliches metastatisches Potenzial — Ausbreitung über Lymphgefäße zu regionalen Lymphknoten und in fortgeschrittenen Fällen zu entfernten Organen. SCC verursacht die überwiegende Mehrheit der tödlichen Hautkrebsfälle bei Menschen mit Albinismus in Afrika.
Basalzellkarzinom (BCC), das aus Zellen der Basalschicht entsteht, ist weniger aggressiv. Es wächst langsam, oft über Jahre, und metastasiert selten. Dennoch ist es nicht harmlos: Ohne Behandlung zerstört BCC lokal umliegendes Gewebe — Haut, Unterhaut, Knorpel und Knochen.
Klinisch kann BCC als durchscheinende „perlige“ Papeln mit sichtbaren Oberflächenblutgefäßen (Teleangiektasien) erscheinen, manchmal mit zentraler Ulzeration zu einer chronischen, nicht heilenden Wunde. Andere Formen erscheinen als flache, feste, narbenartige weißliche Flecken mit unscharfen Grenzen, was zu verzögerter Diagnose führen kann.
Bei Menschen mit Albinismus teilen beide Hautkrebsarten ein entscheidendes Merkmal: Sie entwickeln sich fast immer vor dem Hintergrund ausgeprägter chronischer Lichtschädigung, die frühe Anzeichen unter zahlreichen anderen Läsionen (Keratose, Erythem, Hyperpigmentierung) verdecken kann. Zudem sind die frühen Stadien meist schmerzfrei. Das Fehlen von Schmerzen in Kombination mit dem vertrauten Erscheinungsbild geschädigter Haut ist der Hauptgrund, warum Patienten den Arztbesuch hinauszögern und die Erkrankung gefährliche Stadien erreicht.
Warum Früherkennung alles verändert
Die Zeitspanne zwischen dem Auftreten erster bösartiger Veränderungen und der Diagnose ist oft tragisch lang. Diese Verzögerung entsteht durch mehrere miteinander verknüpfte Faktoren, die als Triade von Fehlvorstellungen beschrieben werden können.
Der erste und heimtückischste Faktor ist das Fehlen von Schmerzen in frühen Stadien. Sowohl aktinische Keratosen als auch frühe Formen von SCC und BCC entwickeln sich schmerzfrei. Juckreiz, Unbehagen oder Druckempfindlichkeit treten erst nach Ulzeration, Infektion oder tiefer Invasion des Tumors auf — also im fortgeschrittenen Stadium. Ohne körperliche Warnzeichen zögern Betroffene, den Arzt aufzusuchen, und schreiben Veränderungen fälschlicherweise „normaler Trockenheit“, „Reizungen“ oder kleineren Verletzungen zu.
Der zweite Faktor ist ein Mangel an onkologischer Wachsamkeit — sowohl bei Patienten und ihren Familien als auch teilweise bei Hausärzten. In Kontexten, in denen chronische Hautschäden seit der Kindheit als unvermeidlich bei Albinismus angesehen werden, werden neue Knoten oder nicht heilende Krusten möglicherweise nicht als potenziell gefährlich erkannt. Eine Kultur routinemäßiger Vorsorgeuntersuchungen, besonders in ressourcenbegrenzten Regionen, ist oft nicht etabliert. In Europa werden die Risiken häufig systematisch unterschätzt, was ebenfalls Chancen zur Früherkennung verpasst.
Der dritte Schlüsselfaktor ist das Fehlen systematischer professioneller Kontrolle. Selbst bei Wachsamkeit ist eine frühe Erkennung ohne regelmäßige (mindestens jährliche) dermatologische Untersuchungen durch einen auf Albinismus spezialisierten Facharzt schwierig. Patienten bemerken möglicherweise einen langsam wachsenden Knoten am Rücken oder Veränderungen an einer alten Läsion nicht. Nur ein geschulter Dermatologe kann mittels Dermoskopie frühe BCC von benignen Keratosen unterscheiden oder Anzeichen maligner Transformation in aktinischen Läsionen erkennen.
Der Unterschied zwischen früher und später Erkennung ist grundlegend. Eine Früherkennung, wenn der Tumor auf Epidermis oder oberflächliche Dermis beschränkt ist, erlaubt minimalinvasive Behandlungen mit hoher Wirksamkeit und vollständiger Heilung: chirurgische Exzision mit minimaler Entfernung gesunder Haut, Kryotherapie, Laserablation oder photodynamische Therapie. Im Gegensatz dazu erfordert die späte Diagnose, wenn SCC tief infiltriert, ulzeriert und metastasiert ist, komplexe, mehrstufige, oft entstellende Operationen mit möglicher plastischer Rekonstruktion und adjuvanter Strahlentherapie, bei ungewisser Prognose. Die Überwindung dieser Triade von Fehlvorstellungen durch Aufklärung und systematische Kontrolle ist ein entscheidender Schritt zum Erhalt von Gesundheit und Leben.
Täglicher Sonnenschutz: Kein Heldentum, sondern Gewohnheit
Die wirksamste Strategie zur Reduzierung des Krebsrisikos bei Albinismus liegt nicht in komplexen Behandlungen, sondern in konsequenter, gut strukturierter und integrierter täglicher Prävention. Ziel ist es nicht, Einschränkungen aufzuerlegen, sondern einen bewussten Lebensstil zu schaffen, bei dem Sonnenschutz so selbstverständlich und routinemäßig wird wie Zähneputzen. Dieser Ansatz verlagert den Fokus vom Behandeln von Folgen hin zum Management der Ursachen.
Prävention basiert auf einer Reihe von Maßnahmen, die als „Sonnenhygiene“ bekannt sind. Die Prinzipien sind universell, erfordern bei Albinismus jedoch kompromisslose Umsetzung. Dazu gehört, die täglichen Aktivitäten nach der Sonnenintensität zu planen, bevorzugt schattige Wege zu wählen, schützende Kleidung und Hüte zu tragen und täglich Sonnencreme aufzutragen. Die Wirksamkeit hängt vom Verständnis der Logik jeder Maßnahme ab. Beispielsweise blockiert leichte, aber dichte dunkle Kleidung aus Stoffen mit UPF-Filter die Strahlen physisch und reduziert die Notwendigkeit, Sonnencreme ständig auf bedeckten Hautflächen nachzuschmieren, wodurch der Schutz zuverlässiger und weniger belastend wird.


Die Hautpflege ist ein weiterer entscheidender Bestandteil, der darauf abzielt, die Barrierefunktion der Haut aufrechtzuerhalten und die Auswirkungen unvermeidlicher minimaler Sonnenexposition zu minimieren. Tägliche Routinen sollten eine sanfte Reinigung mit Produkten ohne aggressive Tenside und Alkohol sowie intensive Feuchtigkeitspflege umfassen. Cremes und Lotionen mit Ceramiden, Hyaluronsäure, Harnstoff, Panthenol und Niacinamid helfen, die Hautbarriere wiederherzustellen, die Widerstandskraft gegen Umweltstressoren zu erhöhen und die Reparatur zu unterstützen.
Kosmetische Behandlungen müssen mit Vorsicht erfolgen. Aggressive Verfahren — tiefe Peelings, Laser-Resurfacing, Dermabrasion — sind aufgrund chronischer Lichtschäden und des hohen Neoplasierisikos kontraindiziert. Zulässig sind nur sanfte, regenerierende Maßnahmen, wie oberflächliche chemische Peelings mit Milchsäure oder Mandelsäure unter strenger dermatologischer Aufsicht.
Besondere Aufmerksamkeit erfordern begleitende Erkrankungen. Bei Albinismus mit atopischer Dermatitis, bei der die Barrierefunktion bereits eingeschränkt ist, sollte der Sonnenschutz Produkte für empfindliche Haut verwenden (physikalische Filter, parfümfrei), und die Basisversorgung sollte therapeutische Produkte zur Entzündungsregulation beinhalten. Bei diagnostizierter aktinischer Keratose wird die Hautpflege Teil des medizinischen Protokolls: Nach Entfernung der Läsion helfen strikte Photoprotektion und vom Dermatologen empfohlene topische Präparate, ein Wiederauftreten zu verhindern und die Proliferation der Keratinozyten zu kontrollieren.
SPF, Kleidung und Sonnenbrillen – Wie sie im Alltag wirken
Effektiver Sonnenschutz beruht auf drei physikalischen Prinzipien: Reflexion, Absorption und Blockierung von Strahlung. Schutzmaßnahmen — Kleidung, Cremes und Sonnenbrillen — nutzen diese Prinzipien unterschiedlich, und das Verständnis ihrer Funktionsweise sorgt für maximalen Nutzen.
Kleidung ist die erste und oft zuverlässigste Verteidigungslinie. Ihre Wirksamkeit hängt nicht nur von der Ärmellänge ab, sondern von den Materialeigenschaften: Webdichte, Fadenstärke, Farbe und vor allem der Ultraviolett-Schutzfaktor (UPF). Dunkle oder dichte Polyester- oder Nylonstoffe blockieren mehr Strahlen als ein leichtes Baumwollshirt.
Kleidung mit UPF 30+ (nur 1/30 der UV-Strahlen erreicht die Haut) bietet vorhersehbaren, kontinuierlichen Schutz, der durch Schweiß nicht beeinträchtigt wird und kein Nachcremen erfordert. Ein breitkrempiger Hut (7–10 cm) schützt Gesicht, Ohren und Nacken — die am stärksten gefährdeten Bereiche für aktinische Keratose und Hautkrebs. Auf gewöhnliche Sommerkleidung zu vertrauen, ist ein häufiger Fehler; nasse oder gedehnte Stoffe können den UPF unter 10 fallen lassen, was eindeutig unzureichend ist.
Sonnencremes (SPF) wirken als chemischer oder physischer Schutz auf der Hautoberfläche. Der SPF (Sun Protection Factor) gibt hauptsächlich den Schutz gegen UVB-Strahlen an, die Sonnenbrand verursachen. SPF 30 verlängert theoretisch die Zeit bis zur Hautrötung um das 30-Fache — nur bei korrekter Anwendung. Die meisten Menschen tragen 2–4 Mal weniger auf als empfohlen (2 mg/cm²; ca. 36 g für den ganzen Körper). Sonnencreme sollte 15–20 Minuten vor der Sonnenexposition aufgetragen und alle 2 Stunden sowie nach Schwimmen oder starkem Schwitzen erneut aufgetragen werden. Produkte sollten Breitspektrum-Schutz (UVA/UVB) bieten, idealerweise mit mineralischen Filtern (Titandioxid oder Zinkoxid) für empfindliche Haut. Sonnencreme ist ein notwendiges Ergänzungsinstrument, kein Ersatz für Schatten oder schützende Kleidung.
Sonnenbrillen erfüllen bei Albinismus sowohl Komfort- als auch präventive medizinische Funktionen. Sie müssen 99–100 % UVA- und UVB-Strahlen blockieren, was durch Kennzeichnung überprüfbar ist. Qualitativ hochwertige Gläser verhindern weitere Photodamage der Augen und reduzieren Lichtempfindlichkeit (Photophobie). Große Gläser oder rahmenumschließende Modelle verhindern seitliches Eindringen von Strahlen. Jegliches Stigma beim Tragen dunkler Brillen muss überwunden werden — sie sind medizinische Hilfsmittel, keine Accessoires.



UV-Index: Warum es wichtig ist, die Zahlen zu verfolgen
Die UV-Intensität an der Erdoberfläche ist weder konstant noch leicht wahrnehmbar. Sie hängt von vielen Faktoren ab: Sonnenhöhe (Tageszeit und Jahreszeit), Breitengrad, Höhe über dem Meeresspiegel, Bewölkung, Ozonschicht und reflektierende Oberflächen (Wasser, Sand, Schnee). Die menschliche Wahrnehmung — Wärme oder Helligkeit — ist unzuverlässig, da Wärme hauptsächlich von Infrarotstrahlung und Helligkeit von sichtbarem Licht kommt. Man kann sich an einem wolkigen, windigen Tag kühl fühlen und dennoch genügend UV-Strahlung abbekommen, um ungeschützte Haut zu schädigen.
Um das Risiko objektiv zu beurteilen, haben die Weltgesundheitsorganisation (WHO) und andere Agenturen den Ultraviolett-Index (UVI) entwickelt, eine standardisierte Skala von 1–11+, die die potenzielle Sonnengefährdung zu einem bestimmten Zeitpunkt und Ort angibt. UVI-Daten werden weit verbreitet in Wettervorhersagen, Apps und meteorologischen Websites veröffentlicht.
Interpretation des Indexes und empfohlene Maßnahmen:
- UVI 1–2 (Niedrig): Minimales Risiko. Schutz nur bei sehr heller Haut erforderlich.
- UVI 3–5 (Mittel): Mittleres Risiko. Mittags im Schatten bleiben, Hut und Sonnenbrille tragen, Sonnencreme auftragen.
- UVI 6–7 (Hoch): Hohes Risiko. Verstärkter Schutz nötig: Sonnenexposition zwischen 10:00–16:00 begrenzen, Schutzkleidung tragen, Sonnencreme anwenden.
- UVI 8–10 (Sehr hoch) / 11+ (Extrem): Sehr hohes Risiko. Ungeschützte Haut kann innerhalb weniger Minuten verbrennen. Im Schatten bleiben, vollständige Schutzkleidung, Hut, Sonnenbrille tragen und Sonnencreme aktiv verwenden.
Für Menschen mit Albinismus sollte das Überwachen des UVI zur Routine werden. Spaziergänge, Reisen, Sport oder sogar tägliche Wege zur Arbeit oder Schule lassen sich nach den prognostizierten UVI-Werten planen, um Risiken proaktiv zu managen. „Hochrisiko“-Stunden sind, wenn die Sonne hoch am Himmel steht (~10:00–16:00), in Sommer- und Tropenregionen kann dieses Zeitfenster jedoch länger sein. Der Fokus auf die UVI-Zahlen ermöglicht ein präventives Handeln, anstatt sich nur auf subjektives Wärme- oder Helligkeitsempfinden zu verlassen.
Digitale Technologien und Hautscanner-App Skinive AI: Ein neues Niveau der Prävention
Die moderne Dermatologie erlebt eine digitale Transformation, bei der Technologie ein integraler Bestandteil sowohl für Ärzte als auch für Patienten wird. Im Mittelpunkt steht künstliche Intelligenz (KI), speziell der Bereich des maschinellen Lernens für die medizinische Bildanalyse.
Das globale Interesse an diesem Gebiet wächst rasant: Die Zahl wissenschaftlicher Publikationen, von Regulierungsbehörden zugelassener KI-basierter Medizinprodukte und verfügbarer mobiler Anwendungen nimmt exponentiell zu. Diese Systeme werden anhand umfangreicher Datenbanken trainiert, die Hunderttausende von Bildern verschiedener dermatologischer Erkrankungen enthalten — von Akne und Ekzemen bis zu Melanomen und Basalzellkarzinomen. Die Algorithmen lernen, komplexe Muster zu erkennen, die oft für das bloße Auge kaum wahrnehmbar sind und für bestimmte Hautveränderungen charakteristisch sind.
Der Hauptwert der KI in der Dermatologie liegt nicht darin, den Arzt zu ersetzen, sondern seine Fähigkeiten zu erweitern und Patienten zu befähigen. Diese Technologien dienen als Leit- und Frühscreening-Tool. Sie können ein Hautbild sofort analysieren, potenziell gefährliche Bereiche markieren, die schnelle professionelle Aufmerksamkeit erfordern, und so die Zeit zwischen Wahrnehmung einer Veränderung und Konsultation eines Spezialisten verkürzen. Für Menschen mit Albinismus in Regionen mit begrenztem Zugang zu Dermatologen können solche Werkzeuge ein kritischer Bestandteil des Gesundheitssystems sein.
Mobile Anwendungen wie Skinive – Muttermal scanner App stellen eine praktische Umsetzung dieser Technologien dar, angepasst an den Alltag. Ihre Funktionalität geht über einfaches Scannen hinaus und bildet ein umfassendes Ökosystem für Photoprotektion:
- UV-Index-Überwachung mit Prognosen: Anders als statische Wetterberichte integrieren spezialisierte Apps den geografischen Standort des Nutzers, Tageszeit, Jahreszeit und Bewölkung, um personalisierte, aktuelle Informationen über das UV-Risiko jetzt und in den kommenden Tagen zu liefern. Dies ermöglicht die Planung von Outdoor-Aktivitäten, z. B. Spaziergänge am Morgen zu verlegen, wenn extreme UV-Strahlung erwartet wird, oder vollständigen Sonnenschutz vor Reisen in sonnenreiche Regionen vorzubereiten.
- Personalisierter Timer für sichere Sonnenexposition: Ein zentrales Feature für Menschen mit Albinismus. Der Algorithmus berücksichtigt sehr helle Haut oder Phototyp I (typisch für Albinismus), aufgetragene Sonnencreme mit spezifischem SPF, aktuellen UV-Index und gegebenenfalls Kleidung, um die empfohlene sichere Aufenthaltsdauer in der Sonne vor möglicher Photodamage zu berechnen. Dieser Timer macht abstrakte Hinweise wie „Nicht zu lange in der Sonne bleiben“ konkret, messbar und verständlich und hilft, ein intuitives Sicherheitsgefühl zu entwickeln.
- Frühe Beurteilung von Hautveränderungen mit KI-Algorithmen: Nutzer können ihren Hautzustand regelmäßig dokumentieren und einen digitalen Hautpass erstellen. Wenn eine neue Läsion erscheint oder eine bestehende sich verändert (Papeln, Plaques, schuppende Bereiche), nutzt das System trainierte neuronale Netze für eine erste Einschätzung. Wichtig: KI stellt keine Diagnose, sondern bewertet das Risiko und markiert Veränderungen, die wahrscheinlich eine dermatologische Konsultation erfordern (z. B. als „Arztbesuch empfohlen“ oder „hohes Risiko“). Für Personen mit mehreren aktinischen Keratosen hilft dies, typische stabile Läsionen von neuen, atypischen Veränderungen zu unterscheiden — eine Aufgabe, die selbst bei Selbstkontrolle schwierig ist.
Die Integration dieser Funktionen setzt einen neuen Standard der Prävention, indem der Ansatz von reaktiv (Handeln nach Auftreten eines Problems) zu proaktiv oder vorausschauend verschoben wird. Technologie übernimmt die routinemäßige Überwachung objektiver Risikoparameter (UV-Index) und bietet Werkzeuge zur regelmäßigen Selbstbeobachtung, wodurch der Patient vom passiven Beobachter zum aktiven Teilnehmer an seiner Hautgesundheitwird.
Ein grundlegendes Prinzip bleibt jedoch bestehen: Digitale Werkzeuge sind unterstützende Hilfsmittel für die frühe Risikoerkennung, während die endgültige Diagnose, klinische Entscheidungen und Behandlung ausschließlich in der Verantwortung von Fachärzten liegen.
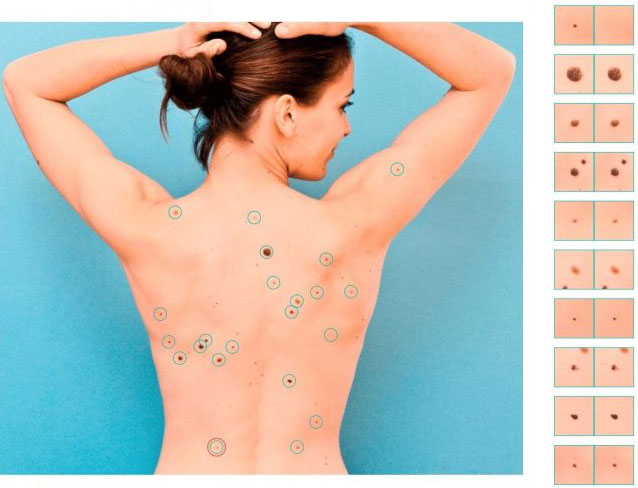
Selbstuntersuchung auf Hautkrebs: Regelmäßigkeit als Eckpfeiler der Früherkennung
Trotz der Bedeutung von Technologie und professioneller Überwachung bleibt die regelmäßige Selbstuntersuchung die zugänglichste und unmittelbarste Methode zur Hautkontrolle. Ihr Ziel ist es, neue oder sich verändernde Läsionen zu erkennen, die professionelle Aufmerksamkeit erfordern könnten. Eine effektive Selbstuntersuchung hängt nicht von perfektem Wissen über jeden Hautkrebstyp ab, sondern von der Gewohnheit systematischer und sorgfältiger Beobachtung.
Optimale Häufigkeit: einmal pro Monat. Dieses Intervall reicht aus, um auffällige Veränderungen zu verfolgen, ist aber nicht so häufig, dass es belastend wird. Untersuchen Sie sich in einem gut beleuchteten Raum, nutzen Sie einen großen Spiegel und einen zweiten Spiegel für schwer einsehbare Bereiche wie Rücken, Rückseite der Oberschenkel und Kopfhaut unter den Haaren. Kontrollieren Sie den gesamten Körper, einschließlich Zwischenräume zwischen Fingern und Zehen, Fußsohlen, Nagelbetten und Genitalbereich, da Hautkrebs, obwohl selten, überall auftreten kann.
Während der Untersuchung achten Sie auf alles, was der „hässliches Entlein“-Regel entspricht — Läsionen, die sich in Farbe, Größe, Form oder Textur von anderen unterscheiden. Spezifische Warnzeichen sind:
- Neue, schnell wachsende Papeln oder Knoten
- Nicht heilende Wunden oder Ulzera, die mehrere Wochen bestehen, manchmal bluten oder verkrusten
- Jede bestehende Fläche oder Plaque, die Grenzen verändert (asymmetrisch oder unregelmäßig wird), Farbe ändert (dunkler, heller, gefleckt), Größe oder Höhe
- Subjektive Empfindungen wie Jucken, Druckempfindlichkeit oder Kribbeln in einer lang bestehenden Läsion
Für Menschen mit Albinismus, deren Haut häufig mehrfache chronische Lichtschäden aufweist (Trockenheit, Sommersprossen, atrophische Stellen), ist die Selbstuntersuchung anspruchsvoller. Hilfreich ist das Führen eines einfachen Fotoarchivs: Machen Sie alle 3–6 Monate Fotos stark betroffener Bereiche (Gesicht, Unterarme, Unterschenkel). Der Vergleich aktueller Bilder mit früheren hilft, schrittweise Veränderungen objektiv zu erkennen, die im Alltag leicht übersehen werden. Wichtig: Bleiben Sie ruhig, wenn Sie kleine Auffälligkeiten entdecken. Nicht jede Veränderung ist bösartig, aber sie ist ein Signal, die Haut professionell untersuchen zu lassen.
Kontakt zu einem Dermatologen: Langfristige Partnerschaften aufbauen
Auch bei sorgfältiger Selbstuntersuchung und Nutzung digitaler Hilfsmittel liegt das letzte Wort bei Diagnose und Behandlung immer beim Dermatologen. Für eine Person mit Albinismus ist der Aufbau und die Pflege des Kontakts zu einem Spezialisten eine strategische Aufgabe, genauso wichtig wie der Sonnenschutz selbst. Dies ist besonders kritisch in Regionen mit begrenztem Zugang zu qualifizierten Dermatologen, wo jeder Termin erhebliche Anstrengung und Ressourcen erfordert.
Das ideale Modell verschiebt sich von situativen, problemorientierten Besuchen hin zu geplanter, kontinuierlicher Überwachung. Ziel ist nicht nur die Behandlung bestehender aktinischer Keratosen oder Hautkrebserkrankungen, sondern auch deren Prävention und frühzeitige Erkennung. Bereits bei der ersten Konsultation sollte ein individueller Überwachungsplan mit dem Arzt besprochen werden, unter Berücksichtigung von Alter, Ausmaß des Lichtschadens, geografischen Bedingungen und sozialen Faktoren. Dieser Plan kann beinhalten:
- Empfohlene Häufigkeit der Kontrollen (z. B. alle 6–12 Monate)
- Dermatoskopische Kartierung aller verdächtigen Muttermale und Keratosen
- Klare Handlungsanweisungen, falls zwischen den Terminen neue Läsionen auftreten
Wo der Zugang zu Spezialisten eingeschränkt ist, können Hausärzte, Kinderärzte oder Mitarbeiter mobiler NGO-Kliniken als erste Ansprechpartner dienen. Ihr Bewusstsein für die spezifischen Risiken bei Albinismus ist entscheidend. Patienten oder Betreuer müssen wichtige Informationen weitergeben: hohes onkologisches Risiko, schmerzloser Beginn der meisten Läsionen und die Notwendigkeit einer Überweisung an einen Dermatologen, sobald Zweifel bestehen.
Die Vernetzung mit lokalen oder internationalen Organisationen, die Menschen mit Albinismus unterstützen, kann helfen, Spezialisten zu finden oder Telemedizin-Konsultationen zu arrangieren, und überbrückt so die Distanz zwischen entlegenen Patienten und Experten in großen Zentren.
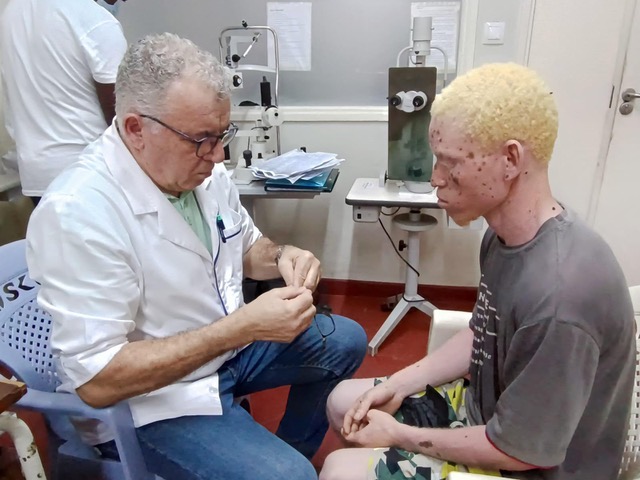

Daher sollte der Kontakt zu einem Dermatologen als langfristige Partnerschaft verstanden werden, mit dem Ziel, die Hautgesundheit ein Leben lang zu erhalten. Ein engagierter Patient, der Fragen stellt, Überwachungspläne bespricht und Empfehlungen verantwortungsbewusst umsetzt, steigert die Effektivität dieser Zusammenarbeit erheblich und schafft eine solide Grundlage für Sicherheit und Wohlbefinden.
Die Rolle globaler und regionaler Gemeinschaften: Gemeinsame Kraft zur Bewältigung systemischer Herausforderungen
Die Herausforderungen, denen Menschen mit Albinismus gegenüberstehen — insbesondere in Bezug auf Gesundheit und soziale Integration — sind oft nicht nur individuell, sondern systemisch. Diese Probleme lassen sich allein nur schwer bewältigen. Hier wird die Rolle von Gemeinschaftsorganisationen, Verbänden und internationalen Netzwerken entscheidend. Durch das Bündeln von Kräften schaffen sie unterstützende Infrastrukturen, setzen sich für Gesetze ein und brechen tief verwurzelte Stereotype. Ihre Arbeit konzentriert sich auf mehrere Kernbereiche, die jeweils direkt die Hautkrebsprävention und die Lebensqualität beeinflussen.
Rechtlicher Schutz und Anti-Stigma-Maßnahmen bilden die Grundlage. In vielen Ländern, insbesondere in Afrika, sind Menschen mit Albinismus aufgrund tief verwurzelter mystischer Überzeugungen Diskriminierung, Gewalt und sozialer Isolation ausgesetzt. Organisationen führen kontinuierliche Aufklärungskampagnen in lokalen Gemeinschaften, mit Meinungsführern und Medien durch, um die genetische Natur von Albinismus zu erklären. Sie setzen sich zudem für Gesetze ein, die Gewalt und Diskriminierung kriminalisieren, und gewährleisten die Einhaltung der Menschenrechte. Ohne grundlegende physische Sicherheit und soziale Akzeptanz sind medizinische Programme nur eingeschränkt wirksam.
Zugang zu Schutzressourcen bietet direkten, lebensrettenden Support. In Regionen mit niedrigem Einkommensniveau, in denen spezialisierte Sonnenschutzmittel und Schutzkleidung nicht verfügbar oder unbezahlbar sind, werden NGOs zu kritischen Verteilungskanälen. Sie organisieren die Versorgung mit hochwirksamen Sonnenschutzcremes, breitkrempigen Hüten, UV-Sonnenbrillen und Schutzkleidung. Wichtig ist, dass dies nicht nur einmalige humanitäre Lieferungen sind, sondern die Entwicklung nachhaltiger lokaler Programme, Schulungen zur richtigen Anwendung und, wo möglich, die Etablierung lokaler Produktion zur Kostensenkung umfasst.
Medizinische Unterstützung und Wissensaustausch sind ein weiterer entscheidender Bereich. Viele Organisationen führen medizinische Missionen durch, bei denen Dermatologen und Chirurgen Hautuntersuchungen, Kryotherapie für aktinische Keratosen, Tumoroperationen durchführen und lokale medizinische Fachkräfte schulen. Außerdem werden Bildungsmaterialien in Landessprachen erstellt — Broschüren, Poster und Videos zu Photoprotektion und Selbstuntersuchung.
Ein besonders wirkungsvolles Beispiel ist Kanimambo – Association for the Support of Albinism, aktiv in Mosambik seit 2012. Kanimambo stellt Bildung in den Mittelpunkt seiner Mission, da sie als die wirksamste und nachhaltigste Form des Schutzes für Menschen mit Albinismus anerkannt ist. Durch kontinuierliche Aufklärung in der Gemeinschaft, Schulungen von Lehrern und Betreuern sowie breite Bildungsprogramme schafft die Organisation ein Fundament von Verständnis und Sicherheit, da wirksamer Schutz mit Wissen und informierten täglichen Praktiken beginnt. Parallel zur Bildung stellt Kanimambo wesentliche präventive Ressourcen bereit, wie hochwirksame Sonnenschutzmittel, heilende Cremes, verschreibungspflichtige Brillen, UV-Sonnenbrillen und breitkrempige Hüte, führt regelmäßige ophthalmologische Missionen durch und unterstützt die soziale sowie berufliche Integration. Die Zusammenarbeit mit Skinive verstärkt diese Mission, indem verlässliche Anleitungen und Werkzeuge zur Früherkennung von Risiken leichter zugänglich gemacht werden, wodurch das gemeinsame Ziel unterstützt wird, vermeidbare Todesfälle zu reduzieren und Menschen mit Albinismus ein sicheres und selbstbewusstes Leben in der Sonne zu ermöglichen.
Netzwerke wie das Africa Albinism Network dienen als Plattformen zum Austausch bewährter Praktiken auf dem gesamten Kontinent und verstärken den kollektiven Einfluss. ALBINISM SA in Südafrika arbeitet an Advocacy, Bildung und Bereitstellung von Sonnenschutzprodukten. Das russischsprachige Projekt Mila for Africa Kenya legt den Fokus auf direkte medizinische und humanitäre Hilfe, liefert Sonnenschutzmittel und organisiert sichere Räume in Schulen.
Diese und viele weitere Gruppen bilden ein globales Unterstützungsökosystem, das nicht nur heute Leben rettet, sondern auch auf eine Welt hinarbeitet, in der Menschen mit Albinismus ihr volles Potenzial entfalten können — frei von Vorurteilen und lebensbedrohlichen Hautkrankheiten.
Kinder mit Albinismus: Schutz beginnt früh
Die dermatologische Entwicklung bei Albinismus wird bereits in den frühesten Lebensjahren geprägt. Photodamage ist kumulativ, und jeder Sonnenbrand in der Kindheit trägt zur zellulären und molekularen Belastung bei, die Jahre später als aktinische Keratose oder Hautkrebs auftreten kann. Die Kindheit ist nicht nur eine Phase der Verletzlichkeit, sondern ein kritisches Zeitfenster, in dem ein gut strukturiertes Schutzsystem die lebenslangen Ergebnisse erheblich beeinflussen kann. Die Rolle von Eltern, Betreuern, Lehrern und Freiwilligen ist dabei von entscheidender Bedeutung.
Schutz beginnt mit der Schaffung einer sicheren Umgebung. Im Säuglingsalter bedeutet dies, direkte Sonneneinstrahlung zu vermeiden, Kinderwagen mit großen Sonnendächern zu verwenden, UV-Filter an Auto- und Hausfenstern anzubringen und weiche, aber dichte Kleidung auszuwählen, die Arme und Beine bedeckt. Mit zunehmendem Alter und wachsender Selbstständigkeit verlagert sich der Fokus von direkter Kontrolle auf Aufklärung und Gewohnheitsbildung. Kindern sollte altersgerecht „Sonnenkompetenz“ vermittelt werden: warum Hüte und Sonnenbrillen notwendig sind, warum Sonnenschutz auch an bewölkten Tagen aufgetragen wird und warum Spielen im Schatten sicherer ist. Diese Handlungen zur Routine zu machen, statt sie als Strafe zu gestalten, ist ein zentrales pädagogisches Ziel.


Bildungseinrichtungen tragen eine besondere Verantwortung. Schulen und Kindergärten sollten sichere Räumebereitstellen, wofür das Bewusstsein der Lehrkräfte über Albinismus und dessen Risiken entscheidend ist. Einfache Maßnahmen — das Tragen von Hüten und Sonnenbrillen im Unterricht erlauben, schattige Spielbereiche bereitstellen, Außensportaktivitäten auf Zeiten mit niedrigem UV-Index verlegen und Sonnenschutzmittel für Nachapplikationen aufbewahren — schaffen inklusive und sichere Umgebungen. Freiwillige und NGOs spielen eine wichtige Rolle, indem sie das Personal schulen und die benötigten Ressourcen bereitstellen.
Eltern sollten auch frühzeitig Gewohnheiten zur Selbstuntersuchung vermitteln und diese in spielerische oder ritualisierte Aktivitäten einbinden, um Verantwortungsbewusstsein für den eigenen Körper zu fördern. Starke Photoprotektionsgewohnheiten, die in der Kindheit entwickelt werden, werden ein natürlicher Teil der Identität und das wirksamste präventive Werkzeug. In den Hautschutz eines Kindes zu investieren, bedeutet daher eine direkte Investition in ein gesundes, erfülltes und langes Leben, bei gleichzeitiger Minimierung des Risikos schwerer Erkrankungen im Erwachsenenalter.
Psychologie und Ermüdung durch Sonnenschutz
Die psychische Belastung, mit Albinismus zu leben — insbesondere die Notwendigkeit ständiger, lebenslanger Sonnenschutzmaßnahmen — bleibt oft im Schatten medizinischer Anleitungen, beeinflusst jedoch erheblich die Lebensqualität und die Einhaltung präventiver Maßnahmen.
Sonnenschutz-Ermüdung ist ein reales Phänomen und zeigt sich durch Reizbarkeit, gedrückte Stimmung oder emotionale Erschöpfung aufgrund der täglichen Planung, des Erinnerns und Ausführens von Schutzroutinen. Sie stellt chronischen Stress dar, der mit ständiger Verwundbarkeit und der Unfähigkeit einhergeht, sich im Freien wie Gleichaltrige zu entspannen.
Hinzu kommen Stigmatisierung und sozialer Druck, die diese Belastung verstärken. Das Tragen spezieller Kleidung, breitkrempiger Hüte und dunkler Brillen bei jedem Wetter zieht Aufmerksamkeit, Fragen, Spott oder soziale Ausgrenzung nach sich, insbesondere in der Adoleszenz. In einigen Kulturen ist das Stigma extrem und lebensbedrohlich. Selbst in toleranteren Gesellschaften können internalisierte Gefühle des „Andersseins“ herausfordernd sein.
Psychologische Unterstützung sollte integraler Bestandteil einer umfassenden Betreuung sein. Es ist wichtig, Gefühle von Müdigkeit, Traurigkeit oder Frustration zu normalisieren. Unterstützung kann verschiedene Formen annehmen: Einzel- oder Gruppentherapie zum sicheren Ausdruck von Emotionen; Teilnahme an Gemeinschaften von Menschen mit Albinismus für gegenseitige Unterstützung; Beratung für Familien, um notwendigen Schutz mit Förderung von Selbstständigkeit und Selbstvertrauen zu verbinden.
Die Anerkennung und Legitimation psychologischer Aspekte von Albinismus ist ebenso wichtig wie die medizinische Betreuung. Sie ermöglicht es den Betroffenen, nicht nur ihre Haut zu schützen, sondern auch das mentale Wohlbefindenzu erhalten, Resilienz aufzubauen und die eigene Einzigartigkeit als Teil der Identität zu akzeptieren, statt sie als einschränkenden Faktor zu sehen.
Fazit: Eine lebendige Checkliste für ein erfülltes Leben mit Albinismus
Albinismus ist eine genetische Tatsache, kein Urteil über unvermeidbare schwere Hautschäden. Modernes Wissen zeigt klar, dass die tragischen Statistiken zu Hautkrebsinzidenz und -mortalität, besonders in Regionen mit hoher UV-Strahlung, hauptsächlich auf Informationslücken, fehlende Ressourcen und mangelnde systemische Unterstützungzurückzuführen sind. Die meisten Folgen sind vermeidbar. Der Übergang von passiver Verwundbarkeit zu aktivem Risikomanagement ist möglich und basiert auf klaren, umsetzbaren Prinzipien.
Ein praktischer Weg zur Sicherheit kann als lebendiger Handlungsalgorithmus betrachtet werden, der in den Alltag integriert wird:
- Unkompromissiver Sonnenschutz als Basis: konsequente Anwendung von breitbandigem SPF 50+ Sonnenschutz, Schutzkleidung mit UPF, breitkrempige Hüte, hochwertige Sonnenbrillen und Planung der Aktivitäten nach dem UV-Index.
- Aufmerksame Hautüberwachung: monatliche Selbstuntersuchung nach klarer Routine, Führen eines Fotoarchivs zur Dokumentation von Veränderungen und die Gewohnheit, neue oder sich verändernde Läsionen zu erkennen.
- Nutzung moderner Hilfsmittel: digitale Assistenten für UV-Index-Monitoring, sichere Sonnenexpositionszeiten und erste Einschätzung verdächtiger Hautveränderungen einbinden, um Selbstkontrolle objektiver und disziplinierter zu gestalten.
- Rechtzeitige Konsultation von Spezialisten: Aufbau einer langfristigen Partnerschaft mit einem Dermatologen und sofortige Rücksprache bei besorgniserregenden Signalen, ohne abzuwarten.
In Kombination mit Unterstützung durch Gemeinschaften und Aufmerksamkeit für psychisches Wohlbefindenverwandeln diese Schritte Albinismus von einer ständigen Bedrohung in eine handhabbare Erkrankung, deren Risiken verstanden und minimiert sind. Wissen, Prävention und Technologie bieten nicht nur Sicherheit, sondern ermöglichen ein volles, aktives und freies Leben, das nicht länger von Angst überschattet wird.
„Ich will die Sonne lieben“: Katos schwierige Geschichte
Emin, erzählen Sie uns vom Tag, an dem Kato geboren wurde.
Meine Frau Naomi schrie vor Schmerzen. Und als alles vorbei war und die Hebamme ihn herausbrachte — war Stille. Er war weiß wie Milch, mit weißem Haar und rosa Haut. Die Hebamme zog sich zurück. Sie ließ ihn auf das Bett fallen, ohne ihn zu berühren. Sie sagte nur: „Zeru zeru.“ Geist. Seele. Dann sagte sie: „Er kann hier nicht bleiben.“ Als ich wieder zu mir kam, hatte ich Angst. Wir alle hatten Angst.
Wie veränderte sich das Leben Ihrer Familie danach?
Meine Frau ging nicht mehr auf den Markt. Nachbarn mieden unser Haus. Kinder riefen „mzee!“ (weiß) und warfen Steine aufs Dach. Auf den Feldern zu arbeiten war unmöglich — wer sollte auf ihn aufpassen? Die Sonne verbrannte ihn in zehn Minuten. Wir versteckten ihn tagsüber drinnen. Wie ein kleines Küken.
Beschreiben Sie einen normalen Tag, wenn Kato draußen in der Sonne ist. Was passiert?
Zuerst wird seine Haut rot. Schnell, als hätte ihn jemand geschlagen. Dann beginnt er vom Brennen zu weinen. Am Abend erscheinen Blasen mit Flüssigkeit. Sie platzen, und die Haut schält sich in großen Stücken ab. Darunter ist es rosa und roh, wie bei einem Neugeborenen. Er kann nicht schlafen. Jede Berührung am Laken tut weh. Wir legen nasse Tücher darauf, aber es hilft kaum. Nach ein paar Tagen bleibt ein dunkler, harter Fleck. Er verschwindet nicht. Auf seinen Händen und am Hals hat er schon viele solcher Stellen.
Und wie geht es seinen Augen? Beschwert er sich?
Ständig. Selbst in der Hütte, wenn er einen Spalt in der Tür ansieht, kneift er die Augen zusammen und sagt, es „sticht wie Nadeln“. Draußen, ohne Brille, sofort Tränen und Schmerz. Er reibt seine Augen mit den Fäusten. Die Mission gab uns einmal eine Brille, aber sie ist groß und rutscht immer. Wenn er sie nicht trägt, sind seine Augen rot, als hätte er eine Woche nicht geschlafen.
Was ist momentan der härteste Teil des Alltags?
Die Sonne. Immer die Sonne. Keine Wolken bedeutet, dass Kato heute im dunklen Raum bleibt. Wieder. Er ist sieben. Er will rennen. Aber selbst im Schatten — nach einer Stunde brennt er schon. Reflektiertes Licht vom Sand tut auch weh. Wir müssen ihn vor der Sonne warnen, dass es wieder wehtun wird.
Und die Haut, diese harten Flecken? Was tun Sie?
Was sollen wir tun? Die Creme ist aufgebraucht. Manchmal bringen Spender welche, manchmal nicht. Diese Flecken an seinen Händen, an der Stirn … sie sind rau, manchmal rissig und nässen. Meine Frau reibt sie mit Palmöl, um sie etwas zu erweichen. Die alte Frau sagt, es sei, weil er kein Mensch ist, dass Geister Spuren auf ihm hinterlassen. Ich weiß, dass es von der Sonne kommt. Aber der Arzt ist drei Tage entfernt. Kein Geld. Keine Zeit. Und die Sonne. Natürlich haben wir Angst, dass einer dieser Flecken anfängt zu wachsen, wie ein Pilz. Das passierte beim Sohn unseres Nachbarn … er starb auf dem Weg zum Krankenhaus.
Emin, haben Sie schon von Technologien gehört, die helfen könnten? Zum Beispiel ein Telefon, das ein Risiko anhand eines Fotos einschätzt?
Meinen Sie das ernst? Wir haben kein Telefon mit so einer Kamera. Wir haben nicht einmal Strom, um es aufzuladen. Das ist für Leute in der Stadt. Für weiße Leute. Unsere Realität ist Hitze, Staub und die Angst, dass dieser harte Fleck an seinem Ohr zu etwas Schlimmem wird. Und wir würden es nicht einmal rechtzeitig merken.
Wie kommen Sie zurecht? Haben Sie eine Routine?
Vor zehn Uhr morgens und nach vier Uhr — das ist seine Zeit, wenn unbedingt notwendig. Freiwillige haben es uns beigebracht. Er trägt mein langärmliges Hemd und einen Hut, wir tragen das, was von der Creme übrig ist, auf Gesicht und Hände auf. Er bewegt sich schnell, schaut nicht herum. Mittags — nie. Das ist die Regel.
Was gibt Ihnen Hoffnung?
Er selbst. Er lernte lesen, bevor er in der Sonne laufen konnte. Manchmal sagt er: „Papa, in diesem Buch fliegen die Menschen in Maschinen. Ich baue eine mit Dach.“ Er träumt von einem Dach. Und davon, die Sonne zu lieben. Wenn es regnet und Wolken den Himmel bedecken — das sind unsere Feiertage. Dann darf er nach draußen, alles ansehen: die Vögel, das Rad, das grüne Gras. Er saugt alles auf. An diesen Tagen ist er glücklich, weil er so viel sehen kann, wie er möchte.
Ihr größter Wunsch für Kato?
Dass er lebt. Einfach lebt. Dass Angst seine Zukunft nicht auffrisst. Dass die Menschen ihn als Mensch sehen, nicht als Zeichen. Das ist alles. Und dass er immer ein Dach über dem Kopf hat. Für sein ganzes Leben.
Bildnachweis: Fotos werden von Kanimambo – Association for the Support of Albinism bereitgestellt.