1. Introduzione: L’Albinismo — un Problema Globale e Sottovalutato
Una giornata luminosa e soleggiata. Uscendo di casa in un momento così, una persona tende istintivamente a strizzare gli occhi, cercare l’ombra o coprirsi con qualcosa. È così che il corpo umano cerca protezione. Una parte di questa difesa è già incorporata nella nostra pelle e nei nostri occhi: la melanina, un meccanismo evolutivo di difesa contro il sole. Questo pigmento naturale funge da schermo protettivo, assorbendo e disperdendo l’energia aggressiva dei raggi ultravioletti.
Per centinaia di migliaia di persone con albinismo nel mondo, questo meccanismo di protezione fondamentale funziona in modo diverso. La loro pelle e i loro occhi contengono pochissima melanina o addirittura nessuna. Secondo le organizzazioni internazionali, l’albinismo si verifica mediamente in una persona ogni 17.000–20.000 individui. Tuttavia, in alcune regioni dell’Africa, questo numero è significativamente più alto — fino a una persona ogni 1.000–4.000 individui. Dietro queste cifre ci sono vite umane reali, per le quali una semplice giornata di sole può rappresentare una seria minaccia.
Nell’Africa subsahariana, dove la radiazione solare è particolarmente intensa, la mancanza di protezione naturale porta a danni cutanei molto precoci e gravi, incluso il cancro della pelle. Tragicamente, il cancro cutaneo resta la principale causa di morte prematura tra le persone con albinismo in queste regioni. Molti bambini con albinismo mostrano già evidenti segni di danni cronici da sole all’età di 8–10 anni. Non si tratta di eccezioni rare — è un problema sistemico.
In Europa e in altre regioni con una luce solare meno intensa, nonostante un migliore accesso alle cure mediche e alle informazioni sull’albinismo, i rischi sono spesso sottovalutati. Il sole è percepito come mite e innocuo. Tuttavia, scottature ripetute durante l’infanzia, uso irregolare della protezione solare e la convinzione che “non ci si può scottare” portano alle stesse conseguenze — semplicemente si manifestano più lentamente e diventano evidenti più avanti nella vita.
Eppure, nella maggior parte dei casi, le gravi complicazioni cutanee associate all’albinismo sono prevenibili. E questo percorso inizia dalla consapevolezza.
2. Che cos’è realmente l’albinismo?
L’albinismo non è una malattia. È una condizione genetica con cui una persona nasce. Si verifica a causa di alterazioni nei geni responsabili della produzione di melanina — il pigmento che conferisce colore alla pelle, ai capelli e agli occhi. In termini semplici, nell’organismo di una persona con albinismo le “istruzioni” per produrre questo pigmento sono scritte in modo diverso, con il risultato che viene prodotta pochissima melanina o nessuna. Di conseguenza, l’assistenza medica non è orientata alla ricerca di una “cura”, ma alla corretta gestione della condizione e alla prevenzione dei rischi associati.
Nella maggior parte dei casi, l’albinismo si eredita secondo il cosiddetto modello recessivo. Ciò significa che, affinché la condizione si manifesti, un bambino deve ereditare il gene alterato da entrambi i genitori. I genitori stessi, avendo una copia alterata e una copia normale del gene, di solito non presentano segni visibili e spesso non sanno di esserne portatori. Queste alterazioni genetiche interferiscono con il complesso processo di produzione della melanina nella pelle.
La carenza di melanina determina tutte le caratteristiche principali dell’albinismo, interessando soprattutto la pelle e la vista.
Manifestazioni cutanee. La pelle priva del filtro protettivo della melanina assorbe quasi completamente le radiazioni ultraviolette. Questo comporta non solo pelle e capelli molto chiari, ma anche un’estrema vulnerabilità. Anche brevi periodi di esposizione al sole possono causare arrossamenti e scottature. A lungo termine, l’esposizione solare cumulativa nel corso degli anni porta a un invecchiamento precoce della pelle e danneggia il DNA cellulare, aumentando direttamente il rischio di sviluppare il cancro della pelle.
Manifestazioni oftalmologiche. La melanina è fondamentale per il corretto sviluppo dell’occhio e per una visione nitida. La sua carenza comporta una serie di caratteristiche tipiche: iridi molto chiare, spesso semitrasparenti; elevata sensibilità alla luce (fotofobia); e ridotta acuità visiva. È importante sottolineare che questi cambiamenti riguardano esclusivamente il sistema visivo e non hanno alcun impatto sull’intelligenza o sulle capacità cognitive della persona.


Qualsiasi discussione sull’albinismo deve anche affrontare e sfatare miti pericolosi che contribuiscono allo stigma:
- Non è contagioso: l’albinismo non si può “contrarre”. È una caratteristica genetica e non si trasmette attraverso il contatto, la condivisione di utensili o l’aria.
- Non influisce sull’intelligenza: un deficit visivo può richiedere materiali o condizioni di apprendimento adattati, ma non ha alcun legame con il potenziale intellettivo della persona.
- Non è magia: le superstizioni che attribuiscono proprietà magiche o soprannaturali alle persone con albinismo — particolarmente diffuse in alcune regioni dell’Africa — sono convinzioni pericolose e prive di qualsiasi base scientifica.
Dal punto di vista medico, l’albinismo è quindi principalmente una condizione di maggiore vulnerabilità della pelle e degli occhi ai fattori ambientali, in particolare alle radiazioni solari. Comprendere questa idea semplice ma fondamentale è il primo e indispensabile passo verso la costruzione di un sistema efficace di tutela della salute.
3. Il Sole e le Radiazioni Ultraviolette: I Principali Fattori di Rischio
La luce solare, così come viene percepita dall’occhio umano, rappresenta solo una piccola parte dello spettro elettromagnetico. La componente invisibile ma biologicamente più attiva è costituita dalle radiazioni ultraviolette (UV). Per comprendere i rischi associati all’albinismo, è fondamentale distinguere tra i due principali tipi di radiazione UV che raggiungono la superficie terrestre: UVB e UVA.
I raggi UVB (280–315 nm) sono raggi ad alta energia. Agiscono principalmente sullo strato più esterno della pelle — l’epidermide — e sono la principale causa delle scottature solari (arrossamento, eritema) e dei danni diretti al DNA delle cellule cutanee. Questo tipo di radiazione è considerato il principale fattore scatenante nello sviluppo del cancro della pelle.
I raggi UVA (315–400 nm) penetrano più in profondità nella pelle, raggiungendo il derma. Sebbene siano meno energetici, sono presenti nella luce solare durante tutto l’anno con intensità relativamente costante e possono attraversare le nuvole e il vetro delle finestre. Le radiazioni UVA sono il principale fattore responsabile del fotoinvecchiamento precoce della pelle (formazione di rughe profonde e perdita di elasticità) e contribuiscono anche alla carcinogenesi, potenziando gli effetti dannosi degli UVB.
La pelle con una quantità normale di melanina dispone di un sistema di difesa multilivello. La melanina presente nell’epidermide assorbe e diffonde fino al 70–80% delle radiazioni UV, funzionando come una protezione solare naturale incorporata. Inoltre, in risposta all’esposizione ai raggi UV, la pelle attiva l’abbronzatura (aumento della produzione di melanina) e l’ispessimento dello strato corneo — meccanismi adattativi, sebbene limitati, di protezione.


Nell’albinismo, questo sistema è assente. Le radiazioni UV, in particolare gli UVB, penetrano negli strati della pelle quasi senza ostacoli. Ogni esposizione provoca un danno esteso al DNA dei cheratinociti, le cellule principali dell’epidermide. Sebbene le cellule sane possiedano meccanismi di riparazione del DNA, nell’albinismo l’entità del danno spesso supera la capacità di questi sistemi.
Gli errori non riparati nel codice genetico si accumulano nel tempo. Questo effetto cumulativo è determinante: i danni subiti durante l’infanzia e l’adolescenza si sommano a ogni successiva esposizione al sole. Anni dopo, queste mutazioni accumulate possono innescare una divisione cellulare incontrollata, portando prima a lesioni precancerose e infine a una malattia maligna.
È importante comprendere che il rischio non è determinato esclusivamente dalla luce solare diretta e intensa. Le radiazioni diffuse nelle giornate nuvolose, quelle riflesse da acqua, sabbia, cemento o neve (che possono aumentare l’esposizione totale ai raggi UV del 50–90%), e persino le radiazioni che attraversano indumenti leggeri o filtrate dall’ombra degli alberi contribuiscono tutte alla dose cumulativa. Per questo motivo, l’approccio alla protezione deve essere completo e costante, non occasionale o limitato a determinate situazioni.
4. Statistiche: Sfide Condivise e Tragedie Regionali
La prevalenza dell’albinismo varia nelle diverse regioni del mondo. A livello globale, si stima in circa un caso ogni 17.000–20.000 persone. Tuttavia, questa cifra media nasconde significative differenze geografiche determinate dalla genetica delle popolazioni.
In Europa e in Nord America, la prevalenza è stimata intorno a 1:17.000–1:20.000. In Africa, in particolare nelle regioni subsahariane, i tassi sono significativamente più elevati. Ad esempio, in Tanzania e in alcune aree dell’Africa orientale, la prevalenza è stimata tra 1:1.400 e 1:5.000, rendendo l’albinismo una condizione relativamente comune in queste zone. Questa alta frequenza è spiegata dalle caratteristiche genetiche di popolazioni isolate e, in alcuni casi, da pratiche culturali che contribuiscono alla persistenza e alla trasmissione dei geni coinvolti.
I dati raccolti da ONG internazionali e locali, nonché da missioni mediche, delineano un quadro profondamente preoccupante. Nei Paesi africani con elevati livelli di radiazione solare, il cancro della pelle rappresenta la principale causa di morte prematura tra le persone con albinismo.
I numeri sono allarmanti. Secondo Under the Same Sun, oltre l’80% delle persone con albinismo in Tanzania non supera i 40 anni di età, e la maggior parte di questi decessi è legata a forme avanzate di cancro cutaneo. Il rischio di sviluppare un carcinoma squamocellulare (SCC) per una persona con albinismo che vive nell’Africa equatoriale è migliaia di volte superiore rispetto a quello di un individuo medio con livelli normali di melanina. Inoltre, l’età media alla diagnosi di tumori cutanei maligni in Africa ricade spesso nella seconda o terza decade di vita, mentre nelle popolazioni europee senza albinismo il picco si verifica generalmente dopo i 60 anni.
Questa disparità catastrofica non è determinata dalla biologia dell’albinismo in sé, ma dalla convergenza di diversi fattori:
- Livelli estremamente elevati di radiazione UV
- Mancanza di misure protettive accessibili e a prezzi sostenibili (creme solari, indumenti protettivi)
- Barriere socioeconomiche, tra cui povertà, stigma e accesso limitato alle cure mediche
- Scarsa consapevolezza dei rischi e delle modalità di prevenzione sia nella popolazione generale sia tra i professionisti dell’assistenza sanitaria primaria
In Europa e in altre regioni sviluppate, l’accesso alle misure di protezione, ai controlli dermatologici regolari e alla diagnosi precoce è significativamente migliore. Ciò consente di ritardare l’insorgenza del cancro cutaneo e di ridurre in modo sostanziale la mortalità. Tuttavia, la sottovalutazione del rischio e una protezione non costante fanno sì che anche in queste regioni le persone con albinismo affrontino cheratosi attiniche e cancro della pelle in età più giovane rispetto alla popolazione generale — sebbene più tardi rispetto ai loro coetanei in Africa.
Queste statistiche dimostrano chiaramente che l’albinismo non è solo una questione medica, ma anche profondamente sociale, e che affrontarlo richiede un approccio globale e sistemico.
5. Africa: Quando il Danno Cutaneo Inizia nell’Infanzia
Nei Paesi dell’Africa subsahariana come Tanzania, Mozambico, Kenya e Malawi, la realtà dermatologica delle persone con albinismo segue un decorso tragicamente prevedibile, determinato dalla combinazione di radiazioni ultraviolette estreme e accesso limitato alle risorse di protezione. Il quadro clinico si sviluppa rapidamente, spesso già nella prima infanzia. Già tra i 5 e i 7 anni di età si possono osservare eritema persistente (arrossamento), secchezza, desquamazione e la comparsa di lentiggini precoci e macchie solari sulle aree più esposte della pelle — volto, orecchie, collo, avambracci e parte inferiore delle gambe — al posto di una cute sana. Questi cambiamenti non sono imperfezioni estetiche, ma segni visibili di un fotodanno cumulativo.




Durante l’adolescenza, approssimativamente tra i 12 e i 15 anni, la maggior parte dei pazienti sviluppa il quadro classico del danno attinico cronico. La pelle diventa ispessita e ruvida, con aree di atrofia e ipercheratosi. In questa fase si identificano frequentemente molteplici focolai di cheratosi attinica — papule o placche ruvide, spesso pigmentate (dal rosa al marrone), saldamente aderenti alla superficie cutanea. La loro comparsa segna il passaggio a uno stato precanceroso, in cui la proliferazione dei cheratinociti con DNA danneggiato diventa incontrollata, pur non essendo ancora apertamente distruttiva o maligna.
In assenza di intervento medico o di un monitoraggio regolare, la progressione del processo patologico cutaneo è quasi inevitabile. Le cheratosi attiniche attive, in particolare quelle sottoposte a traumi meccanici ripetuti, si trasformano in carcinoma squamocellulare (SCC). Nel contesto africano, questo tipo di tumore nelle persone con albinismo è caratterizzato da un comportamento aggressivo: ulcerazione rapida, infiltrazione dei tessuti sottostanti e — aspetto più pericoloso — metastasi ai linfonodi regionali.
A causa dell’accesso tardivo alle cure mediche, quando i tumori hanno già raggiunto dimensioni significative, le possibilità di un trattamento chirurgico radicale sono spesso limitate. Secondo studi epidemiologici, fino al 90% delle persone con albinismo nell’Africa orientale muore per complicanze legate a carcinoma squamocellulare cutaneo avanzato prima dei 40 anni. Questi dati evidenziano che, in questo contesto, il cancro non è una tragica coincidenza, ma una conseguenza diretta dell’assenza di prevenzione sistematica, diagnosi precoce e cure accessibili.
6. Europa: Condizioni Diverse e Rischi Sottovalutati
In Europa e in altre regioni dal clima temperato, il decorso clinico segue un percorso patogenetico simile, ma si sviluppa in un arco di tempo molto più lungo. Un’intensità complessiva dell’indice UV più bassa, un clima più fresco e un accesso generalmente migliore alla protezione solare creano l’illusione di un rischio gestibile. Paradossalmente, è proprio questa illusione a diventare il fattore chiave delle complicanze tardive.
La minaccia principale non è rappresentata da un’esposizione solare estrema e costante, bensì da esposizioni episodiche e ad alta intensità ai raggi UV, spesso percepite come insignificanti. Tra queste rientrano le scottature durante le vacanze estive, i picnic, lo sport all’aperto senza adeguata protezione, così come i viaggi in regioni ad alta radiazione solare — località balneari o stazioni sciistiche, dove il riflesso dell’acqua o della neve amplifica significativamente l’esposizione ai raggi UV.
L’effetto cumulativo di questi episodi non si manifesta nell’adolescenza, ma nella seconda o terza decade di vita e oltre. Gli adulti con albinismo in Europa ricevono una diagnosi, più frequentemente rispetto alla popolazione generale, di cheratosi attinica, carcinoma basocellulare e, in misura minore, carcinoma squamocellulare cutaneo. Tuttavia, la diagnosi avviene spesso in fasi più avanzate rispetto a quanto sarebbe ottimale.
La causa principale risiede in un falso senso di sicurezza e nella mancanza di pratiche abituali di autoesame regolare e di screening dermatologico professionale. Molti pazienti — e persino alcuni medici di medicina generale — ritengono erroneamente che il rischio di cancro della pelle nell’albinismo, in condizioni europee, sia minimo. Di conseguenza, la consultazione medica avviene spesso solo quando i tumori ulcerano o quando lesioni di lunga data, in progressivo aumento e ignorate per l’assenza di dolore, diventano impossibili da trascurare.
Nel contesto europeo, il problema si trasforma quindi da una minaccia estrema e evidente a una minaccia nascosta e cronica — particolarmente insidiosa perché costantemente sottovalutata.
7. Cheratosi Attinica: Il Punto in Cui la Progressione Può Ancora Essere Fermata
L’evoluzione del danno cutaneo indotto dal sole nell’albinismo non avviene in modo improvviso, passando direttamente da tessuto sano a tumore maligno. Tra questi due stati esiste una fase clinica e istologica ben definita — la cheratosi attinica (o solare). Questa condizione è giustamente considerata un precancro obbligato, poiché comporta un’elevata probabilità di progressione verso un carcinoma squamocellulare invasivo. La sua base fisiopatologica risiede in mutazioni irreversibili indotte dai raggi UV nei cheratinociti dello strato basale dell’epidermide. Queste cellule alterate iniziano a proliferare in modo incontrollato, formando aree di atipia che restano confinate all’epidermide senza invadere il derma. È questa la “zona di confine” critica.
Clinicamente, la cheratosi attinica nelle persone con albinismo si presenta spesso non come una lesione isolata, ma come focolai multipli su un terreno di fotodanno cronico. L’aspetto può variare significativamente, richiedendo un esame attento. Più comunemente, le lesioni appaiono come aree ruvide, simili alla carta vetrata, o piccole placche più facili da percepire al tatto che da vedere. Il colore varia dal rosa tenue o color carne fino al rosso intenso o al giallo-bruno. La superficie può essere secca, desquamante o ricoperta da una crosta aderente che si riforma dopo la sua rimozione. Le lesioni possono iniziare con le dimensioni di una capocchia di spillo e raggiungere diversi centimetri di diametro.
Le sedi tipiche sono le aree di massima esposizione solare: fronte, naso, zigomi, orecchie, aree diradate del cuoio capelluto, parte posteriore del collo, avambracci e dorso delle mani.
L’importanza cruciale di questa fase risiede nel fatto che il processo è ancora controllabile. A livello di cheratosi attinica, la progressione verso un tumore invasivo può essere prevenuta nella maggior parte dei casi. Sono disponibili opzioni terapeutiche efficaci e minimamente invasive, tra cui la crioterapia (azoto liquido), la terapia fotodinamica e trattamenti topici come creme a base di diclofenac, fluorouracile o imiquimod. Tuttavia, il successo di qualsiasi intervento dipende direttamente dalla diagnosi tempestiva.
La comparsa di qualsiasi lesione cutanea persistente, ruvida, intermittentemente infiammata o desquamante rappresenta un segnale diretto per una consultazione dermatologica immediata. Ignorare questi segni precoci consente alle cellule atipiche di continuare la loro evoluzione, accumulando ulteriori mutazioni che, nel tempo, conferiscono la capacità di crescita maligna invasiva.
8. Carcinoma Squamocellulare e Basocellulare della Pelle: Caratteristiche nell’Albinismo
Quando l’intensità delle alterazioni cutanee aumenta e i meccanismi di riparazione non riescono più a compensare il danno al DNA, emergono cellule con potenziale maligno. Il controllo sulla loro divisione e crescita viene perso, formando un tumore maligno invasivo capace di coinvolgere tutti gli strati della pelle e di diffondersi nell’organismo (metastasi).
I due principali tipi di tumore cutaneo non melanoma che colpiscono le persone con albinismo sono il carcinoma squamocellulare (SCC) e il carcinoma basocellulare (BCC). Il loro comportamento biologico, la presentazione clinica e la prognosi differiscono in modo significativo, un aspetto fondamentale per la diagnosi precoce.
Carcinoma squamocellulare (SCC)
Rappresenta la maggiore minaccia oncologica, soprattutto nelle aree ad alta esposizione solare. Si sviluppa dai cheratinociti dello strato spinoso dell’epidermide e spesso costituisce l’evoluzione naturale di una cheratosi attinica non trattata.
L’SCC è relativamente aggressivo. Clinicamente può iniziare come un nodulo duro oppure, più frequentemente, come un’erosione o un’ulcerazione cronica che non guarisce, con bordi rilevati e arrotolati e una base crostosa o sanguinante. Il tumore cresce rapidamente, infiltra i tessuti sottostanti (grasso sottocutaneo, cartilagine dell’orecchio o del naso, muscoli) e presenta un significativo potenziale metastatico — diffondendosi attraverso i vasi linfatici ai linfonodi regionali e, nei casi avanzati, agli organi distanti. L’SCC è responsabile della grande maggioranza dei casi fatali di cancro cutaneo nelle persone con albinismo in Africa.
Carcinoma basocellulare (BCC)
Origina dalle cellule dello strato basale ed è meno aggressivo. Cresce lentamente, spesso nel corso di anni, e metastatizza raramente. Tuttavia, ciò non lo rende innocuo. In assenza di trattamento, il BCC è localmente distruttivo: come una corrosione, distrugge progressivamente i tessuti circostanti — pelle, tessuto sottocutaneo, cartilagine e osso.
Clinicamente, il BCC può presentarsi come una papula translucida “perlacea” con teleangectasie (vasi sanguigni superficiali visibili), talvolta ulcerata al centro fino a formare una lesione cronica che non guarisce. Altre varianti possono apparire come placche piatte, compatte, di colore biancastro simile a una cicatrice, con margini poco definiti, contribuendo spesso a un ritardo diagnostico.
Nelle persone con albinismo, entrambi i tipi di tumore cutaneo condividono una caratteristica critica: si sviluppano quasi sempre su un terreno di marcato fotodanno cronico, che può mascherare i segni precoci tra numerose altre lesioni (cheratosi, eritema, alterazioni pigmentarie). Inoltre, le fasi iniziali sono generalmente indolori. L’assenza di dolore, unita all’aspetto abituale della pelle già danneggiata, rappresenta la principale ragione per cui i pazienti ritardano la consultazione medica, consentendo alla malattia di progredire fino a stadi pericolosi.
9. Perché la Diagnosi Precoce Cambia Tutto
Il divario tra la comparsa dei primi cambiamenti maligni e il momento della diagnosi è spesso tragicamente ampio. Questo ritardo è causato da molteplici fattori interconnessi, che possono essere descritti come una triade di concezioni errate.
Primo fattore: assenza di dolore nelle fasi iniziali
Sia la cheratosi attinica sia le forme iniziali di SCC e BCC si sviluppano senza dolore. Prurito, fastidio o sensibilità compaiono solo dopo ulcerazione, infezione o invasione profonda del tumore, cioè in stadi avanzati. Senza segnali fisici evidenti, le persone tendono naturalmente a rimandare la consultazione medica, attribuendo i cambiamenti a “secchezza normale”, “irritazione” o piccoli traumi.
Secondo fattore: scarsa vigilanza oncologica
Sia da parte dei pazienti e delle loro famiglie, sia, in alcuni casi, dei medici di base. In contesti in cui il danno cutaneo cronico dall’infanzia è percepito come inevitabile nell’albinismo, nuovi noduli o croste che non guariscono possono non essere riconosciuti come potenzialmente pericolosi. Una cultura di controlli cutanei preventivi di routine, soprattutto nelle aree con risorse limitate, non è ancora consolidata. In Europa, i rischi vengono spesso sistematicamente sottovalutati, con conseguente perdita di opportunità diagnostiche.
Terzo fattore: assenza di monitoraggio professionale sistematico
Anche con vigilanza personale, senza esami dermatologici regolari (almeno annuali) da parte di uno specialista esperto in albinismo, la diagnosi precoce è difficile. I pazienti possono non notare un nodulo in lenta crescita sul dorso o cambiamenti nel carattere di una vecchia lesione. Solo un dermatologo formato, utilizzando la dermoscopia, può distinguere un BCC iniziale da cheratosi benigne o rilevare segni di trasformazione maligna nelle lesioni attiniche.
La differenza tra diagnosi precoce e tardiva è fondamentale. La diagnosi precoce, quando il tumore è confinato all’epidermide o al derma superficiale, consente trattamenti minimamente invasivi con alta efficacia e guarigione completa: escissione chirurgica con rimozione minima di tessuto sano, crioterapia, ablazione laser o terapia fotodinamica. Al contrario, la diagnosi tardiva, quando l’SCC ha invaso profondamente, ulcerato e metastatizzato, richiede interventi chirurgici complessi e multi-stage, spesso sfiguranti, con possibile ricostruzione plastica e radioterapia adiuvante, con prognosi incerta. Superare questa triade di concezioni errate attraverso educazione e monitoraggio sistematico rappresenta un passo cruciale per preservare la salute e la vita.
10. Protezione Solare Quotidiana: Non Eroismo, ma Abitudine
La strategia più efficace per ridurre il rischio di cancro nell’albinismo non risiede in trattamenti complessi, ma in una prevenzione quotidiana coerente, ben strutturata e integrata. L’obiettivo non è imporre restrizioni, ma creare uno stile di vita consapevole in cui la protezione solare diventi naturale e routine quanto lavarsi i denti. Questo approccio sposta l’attenzione dal trattamento delle conseguenze alla gestione delle cause.
La prevenzione si basa su un insieme di misure noto come “igiene solare”. I principi sono universali ma richiedono un’adesione rigorosa nell’albinismo. Ciò include pianificare le attività quotidiane in base all’intensità del sole, prediligere percorsi all’ombra, indossare indumenti protettivi e cappelli, e utilizzare quotidianamente la crema solare. L’efficacia dipende dalla comprensione della logica dietro ogni misura. Ad esempio, indumenti leggeri ma fitti, di colore scuro e realizzati con tessuti dotati di filtro UPF, bloccano fisicamente i raggi e riducono la necessità di riapplicare costantemente la crema solare sulle zone coperte, rendendo la protezione più affidabile e meno gravosa.


La cura della pelle rappresenta un altro elemento cruciale, mirato a mantenere la funzione barriera e a ridurre l’impatto della minima esposizione solare inevitabile. Le routine quotidiane dovrebbero includere una detersione delicata con prodotti privi di tensioattivi aggressivi e alcol, e un’idratazione intensiva. Creme e lozioni contenenti ceramidi, acido ialuronico, urea, pantenolo e niacinamide aiutano a ripristinare la barriera cutanea, aumentare la resistenza agli stress ambientali e favorire i processi di riparazione.
Le procedure cosmetiche devono essere affrontate con cautela. Trattamenti aggressivi — peeling profondi, resurfacing laser, dermoabrasione — sono controindicati a causa del fotodanno cronico e dell’elevato rischio di neoplasia. Sono ammissibili solo procedure delicate e restorative, come peeling chimici superficiali con acido lattico o mandelico sotto rigorosa supervisione dermatologica.
Particolare attenzione va riservata alle condizioni associate. Ad esempio, nell’albinismo con dermatite atopica, dove la funzione barriera è già compromessa, la protezione solare dovrebbe prevedere prodotti per pelli sensibili (filtri fisici, senza profumo), e la cura di base dovrebbe includere prodotti terapeutici per controllare l’infiammazione. In caso di cheratosi attinica diagnosticata, la cura della pelle diventa parte del protocollo medico: dopo la rimozione delle lesioni, una fotoprotezione rigorosa e l’uso di prodotti topici raccomandati dal dermatologo aiutano a prevenire le recidive e a controllare la proliferazione dei cheratinociti.
11. SPF, Abbigliamento e Occhiali da Sole – Come Funzionano nella Vita Reale
La protezione solare efficace si basa su tre principi fisici: riflessione, assorbimento e blocco della radiazione. Le misure protettive — abbigliamento, creme e occhiali da sole — utilizzano questi principi in modo diverso, e comprenderne i meccanismi garantisce il massimo beneficio.
L’abbigliamento rappresenta la prima e spesso più affidabile linea di difesa. La sua efficacia dipende non solo dalla lunghezza delle maniche, ma anche dalle caratteristiche del tessuto: densità della trama, spessore del filo, colore e, soprattutto, presenza di un fattore di protezione dai raggi ultravioletti (UPF). Poliestere o nylon scuri e fitti bloccano più raggi di una maglietta di cotone chiaro.
Gli indumenti con UPF 30+ (cioè solo 1/30 dei raggi UV raggiunge la pelle) offrono una protezione continua e prevedibile, non influenzata dal sudore e senza necessità di riapplicazione. Un cappello a tesa larga (7–10 cm) protegge viso, orecchie e nuca — le aree più vulnerabili a cheratosi attinica e cancro della pelle. Affidarsi ai normali vestiti estivi è un errore comune: tessuti bagnati o stirati possono ridurre l’UPF sotto 10, insufficiente per una protezione adeguata.
Le creme solari (SPF) agiscono come schermi chimici o fisici sulla superficie della pelle. L’SPF (Sun Protection Factor) misura principalmente la protezione dai raggi UVB, responsabili delle scottature. Uno SPF 30 aumenta teoricamente di 30 volte il tempo necessario perché la pelle si arrossi, ma solo se applicato correttamente. La maggior parte delle persone ne applica 2–4 volte meno della quantità raccomandata (2 mg/cm²; ~36 g per tutto il corpo). La crema solare va applicata 15–20 minuti prima dell’esposizione e riapplicata ogni 2 ore, oltre che dopo nuoto o sudore. I prodotti devono offrire protezione ad ampio spettro (UVA/UVB) SPF 30–50+, preferendo filtri minerali (ossido di titanio o zinco) per pelli sensibili. La crema solare è un complemento necessario, non un sostituto di ombra o abbigliamento protettivo.
Gli occhiali da sole hanno funzioni sia di comfort che preventive mediche nell’albinismo. Devono bloccare il 99–100% di UVA e UVB, verificabile dall’etichetta. Lenti di qualità prevengono ulteriori danni agli occhi e riducono la fotofobia. Lenti grandi o montature avvolgenti impediscono l’ingresso laterale dei raggi. Qualsiasi stigma legato all’uso di occhiali scuri deve essere superato — sono dispositivi medici, non accessori.



12. Indice UV: Perché Monitorare i Numeri è Importante
L’intensità dei raggi UV sulla superficie terrestre non è né costante né evidente. Dipende da molti fattori: altezza del sole (ora del giorno e stagione), latitudine, altitudine, copertura nuvolosa, strato di ozono e superfici riflettenti (acqua, sabbia, neve). La percezione umana — calore o luminosità — è inaffidabile, poiché il calore proviene principalmente dall’infrarosso e la luminosità dalla luce visibile. È possibile sentirsi freschi in una giornata nuvolosa e ventosa, pur ricevendo abbastanza UV da danneggiare la pelle non protetta.
Per valutare oggettivamente il rischio, l’Organizzazione Mondiale della Sanità (OMS) e altre agenzie hanno sviluppato l’Indice Ultravioletti (UVI), una scala standardizzata da 1 a 11+ che indica il potenziale pericolo solare in un determinato momento e luogo. I dati UVI sono ampiamente pubblicati nelle previsioni meteorologiche, app e siti web meteorologici.
Interpretazione dell’indice e azioni consigliate:
- UVI 1–2 (Basso): Rischio minimo. Protezione necessaria solo per pelli molto chiare.
- UVI 3–5 (Moderato): Rischio medio. Stare all’ombra a mezzogiorno, indossare cappello e occhiali da sole, applicare crema solare.
- UVI 6–7 (Alto): Rischio elevato. Protezione rafforzata: limitare l’esposizione al sole tra le 10:00 e le 16:00, indossare abbigliamento protettivo, applicare crema solare.
- UVI 8–10 (Molto Alto) / 11+ (Estremo): Rischio molto elevato. La pelle non protetta può scottarsi in pochi minuti. Stare all’ombra, indossare abbigliamento completo, cappello, occhiali da sole e applicare attivamente la crema solare.
Per le persone con albinismo, monitorare l’UVI dovrebbe diventare una routine. Pianificare passeggiate, viaggi, attività sportive o anche i percorsi quotidiani verso scuola o lavoro in base all’UVI previsto permette una gestione proattiva del rischio. Le ore “ad alto rischio” coincidono con il sole alto nel cielo (~10:00–16:00), ma in estate e nelle regioni tropicali questo intervallo può essere più lungo. Concentrarsi sui numeri dell’UVI aiuta a prendere decisioni consapevoli sulla protezione solare.
13. Tecnologie Digitali e App Skin Scanner Skinive AI: Un Nuovo Livello di Prevenzione
La dermatologia moderna sta vivendo una trasformazione digitale, in cui la tecnologia diventa uno strumento integrato sia per medici sia per pazienti. Al centro di questo processo c’è l’intelligenza artificiale (AI), in particolare il suo ramo dedicato al machine learning per l’analisi delle immagini mediche.
L’interesse globale in questo campo cresce rapidamente: il numero di pubblicazioni scientifiche, dispositivi medici basati su AI approvati dai regolatori e applicazioni mobili disponibili aumenta in modo esponenziale. Questi sistemi sono addestrati su vaste banche dati contenenti centinaia di migliaia di immagini di diverse condizioni dermatologiche — dall’acne e eczema al melanoma e carcinoma basocellulare. Gli algoritmi imparano a riconoscere pattern complessi, spesso appena percettibili a occhio nudo, caratteristici di specifici cambiamenti cutanei.
Il valore principale dell’AI in dermatologia non sta nel sostituire il medico, ma nel potenziarne le capacità e responsabilizzare i pazienti. Queste tecnologie servono come potente strumento per triage e screening precoce. Possono analizzare istantaneamente un’immagine della pelle, evidenziare aree potenzialmente pericolose che richiedono attenzione professionale immediata e ridurre così il tempo tra il momento in cui si nota un cambiamento e la consultazione con uno specialista. Per le persone con albinismo che vivono in aree con accesso limitato a dermatologi, tali strumenti possono diventare un collegamento critico nel sistema sanitario.
Applicazioni mobili come Skinive – Mole checker app rappresentano una concreta implementazione di queste tecnologie, adattata all’uso quotidiano. La loro funzionalità va oltre la semplice scansione, creando un ecosistema completo per la gestione della fotoprotezione:
- Monitoraggio dell’Indice UV con Previsioni: a differenza dei rapporti meteorologici statici, le app specializzate integrano posizione geografica, ora del giorno, stagione e copertura nuvolosa per fornire informazioni personalizzate e aggiornate sul rischio UV attuale e dei giorni successivi. Ciò permette di pianificare attività all’aperto, ad esempio anticipando una passeggiata al mattino se si prevedono UV estremi o preparando una protezione solare completa prima di viaggiare in una regione soleggiata.
- Timer Personalizzato per l’Esposizione Solare Sicura: funzione chiave per le persone con albinismo. L’algoritmo considera una pelle molto chiara o fototipo I (tipico dell’albinismo), la crema solare applicata con il relativo SPF, l’indice UV attuale e, eventualmente, il tipo di abbigliamento, calcolando il tempo sicuro consigliato prima di potenziali danni. Questo timer trasforma indicazioni astratte come “non stare troppo al sole” in linee guida concrete, misurabili e comprensibili, aiutando a sviluppare un senso intuitivo di sicurezza.
- Valutazione Precoce dei Cambiamenti Cutanei con Algoritmi AI: gli utenti possono documentare regolarmente lo stato della propria pelle, creando un “passaporto digitale cutaneo”. Quando compare una nuova lesione o una preesistente cambia (papula, placca, area desquamata), il sistema utilizza reti neurali addestrate per una valutazione iniziale. L’AI non fa diagnosi, ma valuta il rischio e evidenzia i cambiamenti più probabili da sottoporre a consulto dermatologico (ad esempio contrassegnati come “necessita attenzione medica” o “alto rischio”). Per chi ha multiple cheratosi attiniche, questo aiuta a distinguere lesioni stabili tipiche da nuove crescite atipiche — un compito difficile anche con l’auto-monitoraggio.
L’integrazione di queste funzioni stabilisce un nuovo standard di prevenzione, spostando l’approccio da reattivo (agire dopo il problema) a predittivo o proattivo. La tecnologia gestisce il monitoraggio routinario dei parametri di rischio oggettivi (Indice UV) e offre strumenti per l’osservazione regolare della pelle, trasformando il paziente da osservatore passivo a partecipante attivo nella propria salute cutanea.
Tuttavia, rimane un principio fondamentale: gli strumenti digitali sono ausili per la rilevazione precoce dei rischi, ma la diagnosi finale, le decisioni cliniche e il trattamento restano esclusiva prerogativa di un dermatologo qualificato.
14. Autoesame della Pelle: La Regolarità Come Pilastro della Diagnosi Precoce
Nonostante l’importanza della tecnologia e del monitoraggio professionale, il metodo più accessibile e immediato per controllare la pelle resta l’autoesame regolare. Il suo obiettivo è individuare nuove lesioni o modifiche di quelle esistenti che possano richiedere attenzione medica. Un autoesame efficace non richiede una conoscenza perfetta di tutti i tipi di cancro cutaneo, ma lo sviluppo dell’abitudine a un’osservazione sistematica e attenta.
Frequenza ottimale: una volta al mese. Questo intervallo è sufficiente per rilevare cambiamenti significativi, senza diventare oneroso. Effettuare l’esame in una stanza ben illuminata, utilizzando uno specchio grande e un secondo specchio per aree difficili da vedere come schiena, parte posteriore delle cosce e cuoio capelluto sotto i capelli. Controllare l’intero corpo, inclusi spazi tra dita di mani e piedi, piante dei piedi, letti ungueali e genitali, poiché il cancro della pelle, seppur raro, può comparire ovunque.
Durante l’esame, osservare eventuali lesioni che seguono la regola del “brutto anatroccolo” — cioè quelle che differiscono dalle altre per colore, dimensione, forma o consistenza. Segnali di allarme specifici includono:
- Papule o noduli nuovi e in rapida crescita
- Piaghe o ulcere che non guariscono da diverse settimane, talvolta sanguinanti o con croste
- Qualsiasi chiazza o placca esistente che modifica bordi (diventa asimmetrica o irregolare), colore (scurisce, schiarisce, diventa variegata), dimensione o rilievo
- Sensazioni soggettive come prurito, dolore o formicolio in una lesione di lunga durata
Per le persone con albinismo, la pelle mostra spesso molte manifestazioni croniche di fotodanno (secchezza, lentiggini, aree atrofiche), rendendo l’autoesame più complesso. Mantenere un archivio fotografico semplice è utile: scattare foto delle aree più esposte (viso, avambracci, parte inferiore delle gambe) ogni 3–6 mesi. Confrontare le immagini attuali con quelle precedenti aiuta a rilevare oggettivamente cambiamenti graduali che potrebbero sfuggire all’osservazione quotidiana. Elemento chiave: mantenere la calma quando si individua una lesione sospetta — documentarla e programmare una consultazione dermatologica.
15. Contatto con un Dermatologo: Costruire Partnership a Lungo Termine
Anche con un autoesame diligente e strumenti digitali, la parola finale nella diagnosi e nel trattamento spetta sempre al dermatologo. Per una persona con albinismo, stabilire e mantenere il contatto con uno specialista è un obiettivo strategico, importante quanto la protezione solare stessa. Questo è particolarmente critico in regioni con accesso limitato a dermatologi qualificati, dove ogni visita richiede sforzo e risorse significative.
Il modello ideale passa da visite situazionali e guidate dal problema a un monitoraggio pianificato e continuo. L’obiettivo non è solo trattare cheratosi attiniche o tumori cutanei già presenti, ma anche prevenirli e garantire una diagnosi precoce. Fin dalla prima consultazione, discutere con il medico un piano individuale di monitoraggio, tenendo conto di età, grado di fotodanno, condizioni geografiche e fattori sociali. Questo piano può includere:
- Frequenza consigliata dei controlli (ad es. ogni 6–12 mesi)
- Mappatura dermoscopica di tutti i nei e cheratosi sospetti
- Istruzioni chiare su cosa fare se compaiono nuove lesioni tra una visita e l’altra
Nei contesti in cui l’accesso a specialisti è limitato, i medici di base, pediatri o il personale di cliniche mobili gestite da ONG possono fungere da primo contatto. La loro consapevolezza dei rischi specifici dell’albinismo è essenziale. I pazienti o i caregiver devono comunicare informazioni chiave: alto rischio oncologico, insorgenza indolore della maggior parte delle lesioni e necessità di referral dermatologico in caso di dubbi.
Collegarsi con organizzazioni locali o internazionali che supportano le persone con albinismo può aiutare a trovare specialisti o organizzare consultazioni in telemedicina, colmando il divario tra necessità cliniche e accesso reale.
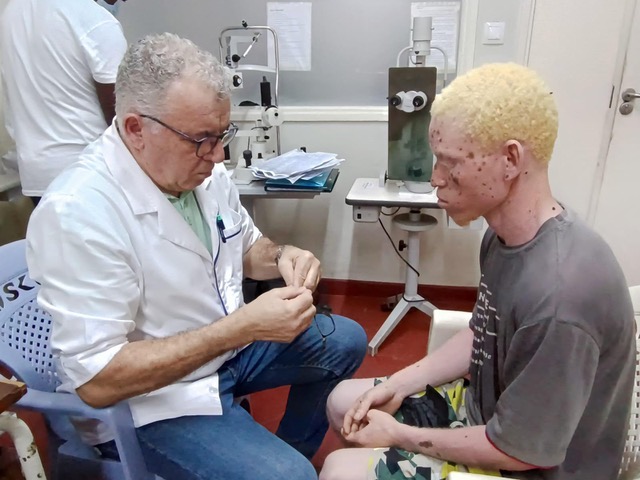

Il contatto con un dermatologo deve quindi essere considerato una partnership a lungo termine, volta a preservare la salute della pelle per tutta la vita. Un paziente coinvolto, che pone domande, discute i piani di monitoraggio e segue responsabilmente le raccomandazioni, aumenta significativamente l’efficacia di questa collaborazione, creando una solida base per sicurezza e benessere.
16. Il Ruolo delle Comunità Globali e Regionali: Potere Collettivo nell’Affrontare Sfide Sistemiche
Le sfide affrontate dalle persone con albinismo, in particolare riguardo alla salute e all’integrazione sociale, sono spesso non solo individuali, ma sistemiche. Questi problemi sono difficili da affrontare da soli. Qui entra in gioco il ruolo di organizzazioni comunitarie, associazioni e reti internazionali, essenziale per creare infrastrutture di supporto, promuovere legislazioni e abbattere stereotipi radicati. Il loro lavoro si concentra su diverse aree chiave, ciascuna direttamente collegata alla prevenzione del cancro cutaneo e alla qualità della vita.
Protezione legale e lotta allo stigma costituiscono le fondamenta. In molti paesi, specialmente in Africa, le persone con albinismo affrontano discriminazione, violenza e isolamento sociale a causa di credenze mistiche profondamente radicate. Le organizzazioni conducono campagne educative continue con comunità locali, leader d’opinione e media, spiegando la natura genetica dell’albinismo. Promuovono inoltre leggi che criminalizzano violenza e discriminazione, garantendo il rispetto dei diritti umani. Senza sicurezza fisica di base e accettazione sociale, qualsiasi programma medico risulta limitato nella sua efficacia.
Accesso a risorse protettive fornisce supporto diretto e salvavita. In regioni a basso reddito, dove creme solari specializzate e abbigliamento protettivo sono scarsi o costosi, le ONG diventano canali essenziali di distribuzione. Organizzano la fornitura di creme ad alto SPF, cappelli a tesa larga, occhiali da sole con filtri UV e abbigliamento protettivo. Si tratta non solo di spedizioni umanitarie occasionali, ma dello sviluppo di programmi locali sostenibili, formazione sull’uso corretto e, quando possibile, produzione locale per ridurre i costi.
Supporto medico e condivisione della conoscenza rappresentano un’altra area critica. Molte organizzazioni organizzano missioni mediche con dermatologi e chirurghi che eseguono esami della pelle, crioterapia per cheratosi attiniche, interventi di rimozione di tumori e formazione del personale sanitario locale. Producono anche materiali educativi in lingue locali — brochure, poster e video — sulla fotoprotezione e sull’autoesame.
Un esempio particolarmente significativo è Kanimambo – Associazione per il Sostegno all’Albinismo, attiva in Mozambico dal 2012. Kanimambo pone l’educazione al centro della propria missione, riconoscendola come la forma di protezione più potente e duratura per le persone con albinismo. Attraverso iniziative continue di sensibilizzazione comunitaria, formazione di insegnanti e caregiver e programmi educativi ampi, l’associazione costruisce una base di comprensione e sicurezza, perché la protezione significativa inizia con la conoscenza e le pratiche quotidiane informate. Parallelamente, Kanimambo fornisce risorse preventive essenziali come creme solari ad alto SPF, creme lenitive, occhiali da vista, occhiali da sole protettivi UV e cappelli a tesa larga, conducendo regolarmente missioni oftalmologiche e supportando l’integrazione sociale e professionale. La collaborazione con Skinive rafforza questa missione rendendo più accessibili strumenti affidabili di orientamento e identificazione precoce dei rischi, consolidando l’obiettivo condiviso di ridurre la mortalità prevenibile e aiutare le persone con albinismo a vivere sicure e serene al sole.
Reti come l’Africa Albinism Network fungono da piattaforme per condividere le migliori pratiche in tutto il continente, amplificando l’impatto collettivo. ALBINISM SA in Sudafrica lavora su advocacy, educazione e fornitura di prodotti per la protezione solare. Il progetto russofono Mila for Africa Kenya enfatizza l’aiuto medico e umanitario diretto, fornendo creme solari e organizzando spazi sicuri nelle scuole.
Questi e molti altri gruppi formano un ecosistema globale di supporto che non solo salva vite oggi, ma lavora verso un mondo in cui le persone con albinismo possano raggiungere il loro pieno potenziale, libere da pregiudizi e dai rischi di malattie cutanee potenzialmente letali.
17. Bambini con Albinismo: La Protezione Inizia Presto
La traiettoria dermatologica dell’albinismo si stabilisce nei primissimi anni di vita. Il fotodanno è cumulativo, e ogni scottatura solare durante l’infanzia contribuisce al carico cellulare e molecolare che può manifestarsi anni dopo come cheratosi attinica o cancro della pelle. L’infanzia non è solo un periodo di vulnerabilità, ma una finestra critica in cui un sistema di protezione ben strutturato può influenzare profondamente gli esiti per tutta la vita. Il ruolo di genitori, caregiver, insegnanti e volontari è fondamentale.
La protezione inizia con la creazione di un ambiente sicuro. Durante l’infanzia, ciò significa evitare l’esposizione diretta al sole, utilizzare passeggini con ampie cappottine, applicare filtri UV su finestre di auto e abitazioni e scegliere abiti morbidi ma fitti che coprano braccia e gambe. Con la crescita e l’acquisizione di autonomia, l’attenzione si sposta dal controllo diretto all’educazione e alla formazione di abitudini. I bambini devono essere istruiti in modo appropriato all’età sulla “alfabetizzazione solare”: perché cappelli e occhiali da sole sono necessari, perché la crema solare va applicata anche nei giorni nuvolosi e perché giocare all’ombra è più sicuro. Rendere queste azioni routine anziché punitive rappresenta un obiettivo pedagogico chiave.


Le istituzioni educative hanno una responsabilità speciale. Scuole e asili devono garantire spazi sicuri, il che richiede consapevolezza da parte degli insegnanti riguardo all’albinismo e ai suoi rischi. Misure semplici — consentire cappelli e occhiali da sole in classe, fornire aree gioco all’ombra, programmare attività all’aperto in orari a basso UV e conservare la crema solare per riapplicazioni — possono creare ambienti inclusivi e sicuri. Volontari e ONG svolgono un ruolo vitale nel formare il personale e fornire le risorse necessarie.
I genitori dovrebbero anche instillare precocemente l’abitudine all’autoesame, trasformandola in attività ludiche o ritualizzate per promuovere la responsabilità verso il proprio corpo. Le solide abitudini di fotoprotezione formate nell’infanzia diventano parte naturale dell’identità e lo strumento preventivo più potente. Investire nella protezione della pelle di un bambino è quindi un investimento diretto in una vita sana, piena e lunga, minimizzando il rischio di malattie gravi in età adulta.
18. Psicologia e Affaticamento da Protezione Solare
Il peso psicologico di vivere con l’albinismo, in particolare la necessità di una protezione solare costante per tutta la vita, spesso rimane nell’ombra delle indicazioni mediche, pur influenzando significativamente la qualità della vita e l’aderenza alle misure preventive.
Il fatigue da protezione solare è un fenomeno reale, che si manifesta come irritazione, umore basso o esaurimento emotivo dovuto alla pianificazione quotidiana, al ricordo e all’esecuzione delle routine protettive. Rappresenta uno stress cronico legato alla costante vulnerabilità e all’incapacità di rilassarsi all’aperto come i coetanei.
Inoltre, stigma e pressione sociale amplificano questo carico. Indossare abiti speciali, cappelli a tesa larga e occhiali scuri in ogni condizione climatica attira attenzione, domande, scherni o esclusione sociale, soprattutto durante l’adolescenza. In alcune culture, lo stigma può essere estremo e pericoloso per la vita. Anche nelle società più tolleranti, i sentimenti interiorizzati di essere “diversi” possono rappresentare una sfida.
Il supporto psicologico dovrebbe essere parte integrante di una cura completa. È importante normalizzare sentimenti di stanchezza, tristezza o frustrazione. Il supporto può assumere forme multiple: terapia individuale o di gruppo per esprimere le emozioni in sicurezza; partecipazione a comunità di persone con albinismo per sostegno reciproco; consulenza per famiglie per bilanciare la protezione necessaria con lo sviluppo di autonomia e fiducia in sé.
Riconoscere e legittimare gli aspetti psicologici dell’albinismo è importante quanto la cura medica. Ciò permette agli individui non solo di prendersi cura della pelle, ma anche di mantenere il benessere mentale, costruendo resilienza e accettando la propria unicità come parte dell’identità, anziché come fattore limitante.
19. Conclusione: Una Checklist Vivente per una Vita Piena con l’Albinismo
L’albinismo è un fatto genetico, non una condanna a conseguenze cutanee gravi inevitabili. La conoscenza moderna dimostra chiaramente che le statistiche tragiche sull’incidenza e mortalità del cancro della pelle, soprattutto nelle regioni ad alto UV, derivano principalmente da lacune informative, mancanza di risorse e supporto sistemico. La maggior parte delle conseguenze è prevenibile. Passare dalla vulnerabilità passiva alla gestione attiva del rischio è possibile e basato su principi chiari e concretamente attuabili.
Un percorso pratico verso la sicurezza può essere visto come un algoritmo d’azione vivente, integrato nella vita quotidiana:
- Fotoprotezione senza compromessi come fondamento. Uso costante di crema solare ad ampio spettro SPF 50+, abbigliamento protettivo con UPF, cappelli a tesa larga, occhiali di qualità e pianificazione delle attività secondo l’Indice UV.
- Monitoraggio vigile della pelle. Autoesame mensile seguendo una routine chiara, mantenendo un archivio fotografico per osservare i cambiamenti e sviluppando l’abitudine a notare lesioni nuove o in evoluzione.
- Utilizzo di strumenti moderni. Incorporare assistenti digitali per il monitoraggio dell’Indice UV, la gestione dei tempi di esposizione sicura e la valutazione preliminare di eventuali lesioni sospette, aggiungendo oggettività e disciplina all’auto-monitoraggio.
- Consulto tempestivo con uno specialista. Costruire una partnership a lungo termine con un dermatologo e richiedere consulti immediati per qualsiasi segnale preoccupante, senza aspettare che peggiori.
Combinato con il supporto della comunità e l’attenzione agli aspetti psicologici, questo approccio crea un sistema completo che consente alle persone con albinismo di vivere in sicurezza, con fiducia e in piena salute.
20. “Voglio amare il sole”: La difficile storia di Kato
Emin, raccontaci del giorno in cui è nato Kato.
Mia moglie Naomi urlava dal dolore. E quando tutto è finito e l’ostetrica lo ha preso in braccio—c’è stato silenzio. Era bianco come il latte, con capelli bianchi e pelle rosa. L’ostetrica è indietreggiata. Lo ha lasciato sul letto senza toccarlo. Ha detto solo: “Zeru zeru.” Fantasma. Spirito. Poi ha aggiunto: “Non può restare qui.” Quando mi sono ripreso, avevo paura. Avevamo tutti paura.
Come è cambiata la vita della vostra famiglia dopo quel momento?
Mia moglie ha smesso di andare al mercato. I vicini evitavano la nostra casa. I bambini gridavano “mzee!” (bianco) e lanciavano pietre contro il tetto. Lavorare nei campi è diventato impossibile—con chi potevamo lasciarlo? Il sole lo bruciava in dieci minuti. Lo tenevamo nascosto in casa durante il giorno. Come un pulcino.
Descrivi una giornata normale quando Kato è al sole. Cosa succede?
Prima la sua pelle diventa rossa. In fretta, come se fosse stato colpito. Poi comincia a piangere per il bruciore. La sera compaiono vesciche piene di liquido. Scoppiano e la pelle si stacca a strati. Sotto è rosa e viva, come quella di un neonato. Non riesce a dormire. Qualsiasi contatto con il lenzuolo fa male. Mettiamo panni bagnati, ma serve a poco. Dopo alcuni giorni rimane una macchia scura e dura. Non scompare. Ne ha già molte sulle mani e sul collo.
E per quanto riguarda gli occhi? Si lamenta?
Sempre. Anche dentro la capanna, se guarda una fessura della porta, socchiude gli occhi e dice che “punge come aghi.” Fuori, senza occhiali, arrivano subito lacrime e dolore. Si strofina gli occhi con i pugni. Una volta la missione ci ha dato degli occhiali, ma sono grandi e scivolano sempre. Quando non li indossa, i suoi occhi sono rossi, come se non dormisse da una settimana.
Qual è la parte più difficile della vita quotidiana adesso?
Il sole. Sempre il sole. Niente nuvole significa che oggi Kato resta in una stanza buia. Di nuovo. Ha sette anni. Vuole correre. Ma anche all’ombra—dopo un’ora si brucia già. Anche la luce riflessa dalla sabbia lo brucia. Dobbiamo avvertirlo del sole, che farà di nuovo male.
E la pelle, queste macchie dure? Cosa fate?
Cosa possiamo fare? La crema finisce. A volte i donatori ne portano un po’, a volte no. Queste macchie sulle sue mani, sulla fronte… sono ruvide, a volte si screpolano e trasudano. Mia moglie le spalma con olio di palma per ammorbidirle un po’. La donna anziana dice che è perché non è umano, che gli spiriti lasciano segni su di lui. Io so che è il sole. Ma il medico è a tre giorni di distanza. Niente soldi. Niente tempo. E il sole. Naturalmente abbiamo paura che una di queste ferite cominci a crescere, come un fungo. È successo al figlio del nostro vicino… è morto sulla strada per l’ospedale.
Emin, hai sentito parlare di tecnologie che potrebbero aiutare? Come un telefono che valuta il rischio da una foto?
Parli sul serio? Non abbiamo un telefono con una fotocamera del genere. Non abbiamo nemmeno l’elettricità per caricarlo. Sono discorsi da gente di città. Da bianchi. La nostra realtà è calore, polvere e paura che questa macchia dura sul suo orecchio diventi qualcosa di terribile. E non lo sapremmo nemmeno in tempo.
Come affrontate tutto questo? Avete una routine?
Prima delle dieci del mattino e dopo le quattro—quello è il suo momento, se è davvero necessario. Ce lo hanno insegnato i volontari. Indossa la mia camicia a maniche lunghe e un cappello, mettiamo quello che resta della crema su viso e mani. Si muove in fretta, non guarda intorno. A mezzogiorno—mai. Questa è la regola.
Cosa ti dà speranza?
Lui. Ha imparato a leggere prima ancora di poter camminare al sole. A volte dice: “Papà, in questo libro le persone volano in macchine. Io ne costruirò una con un tetto.” Sogna un tetto. E di amare il sole. Quando piove e le nuvole coprono il cielo—quelli sono i nostri giorni di festa. Può uscire, guardare tutto: gli uccelli, la ruota, l’erba verde. Assorbe ogni cosa. In quei giorni è felice, perché può vedere quanto vuole.
Il tuo sogno più grande per Kato?
Che viva. Semplicemente che viva. Che la paura non divori il suo futuro. Che le persone lo vedano come un essere umano, non come un segno. Solo questo. E che abbia sempre un tetto sopra la testa. Per tutta la vita.
Crediti immagini: Le foto sono fornite da Kanimambo – Associazione per il Sostegno all’Albinismo