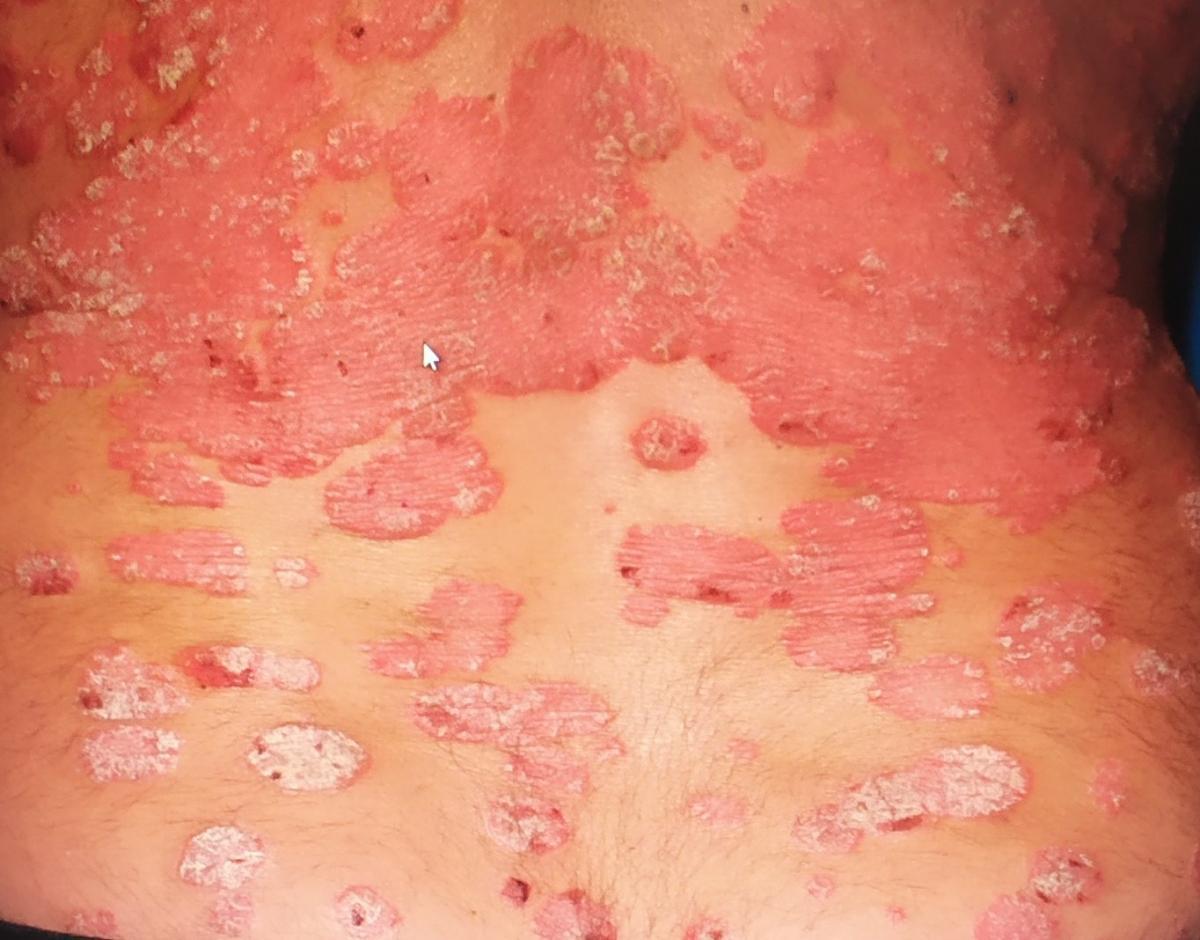
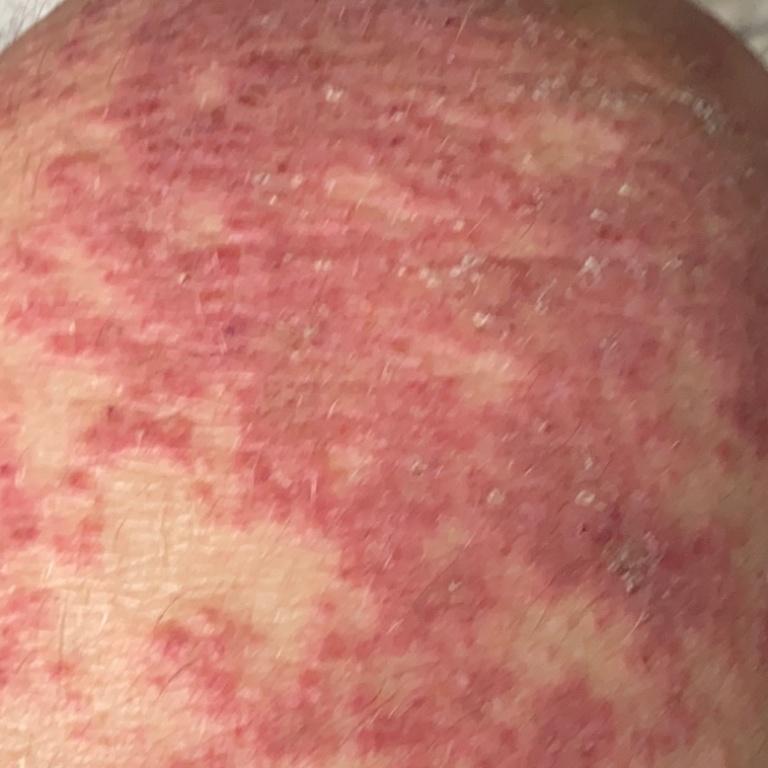
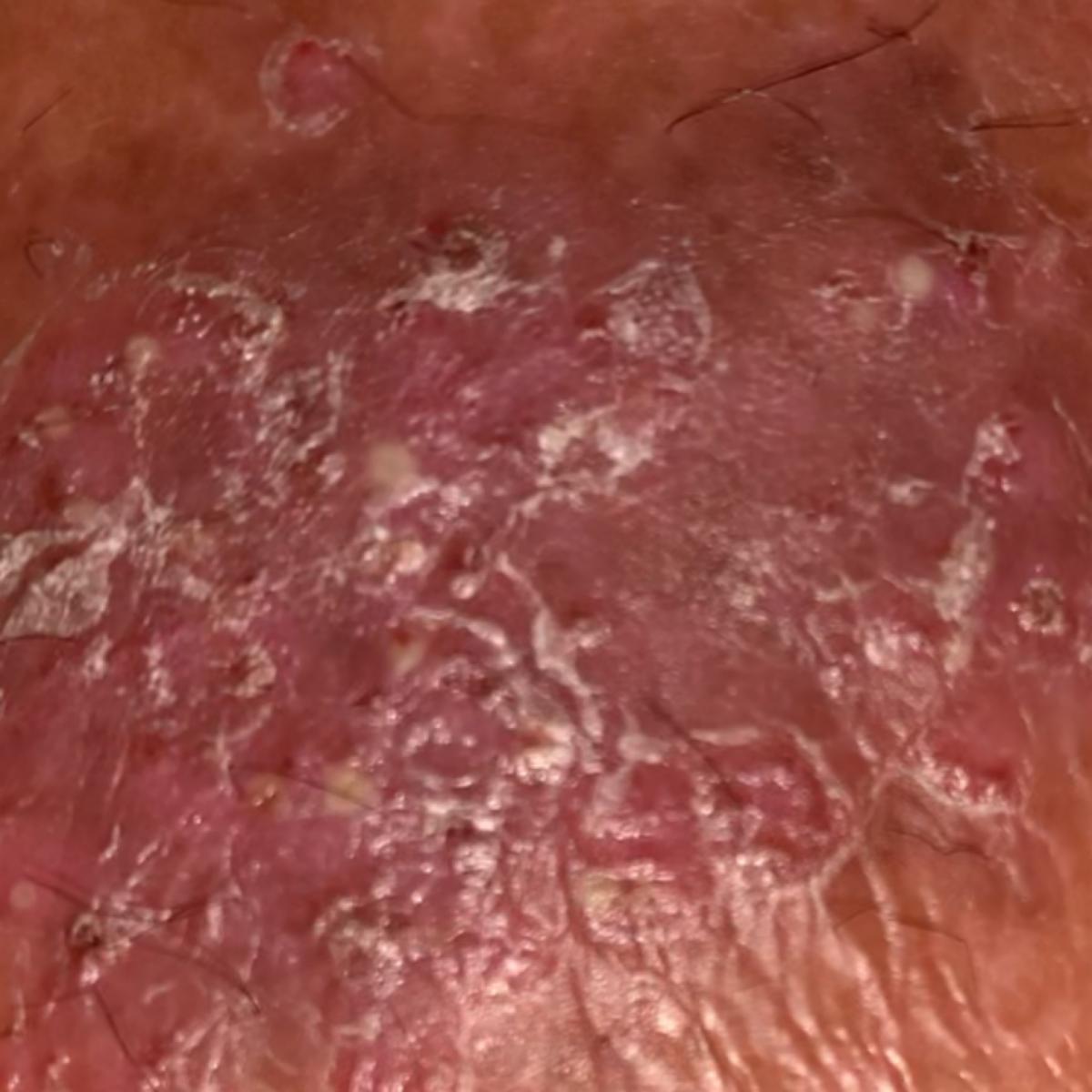
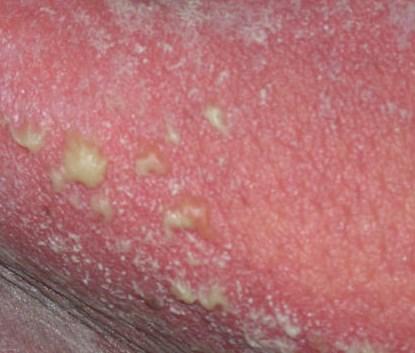
La psoriasis pustulosa es una forma de psoriasis (denominada enfermedad independiente por algunas facultades de medicina), una enfermedad inflamatoria crónica de la piel que consiste en la presencia de pústulas blancas en la piel. Tiene un curso más grave en comparación con la psoriasis simple.
El punto clave en el diagnóstico es el cuadro clínico y las quejas del paciente junto con los signos patognomónicos típicos (específicos de la psoriasis pustulosa).
Los principales principios terapéuticos incluyen la queratolisis (con la ayuda de preparados de urea o ácido salicílico), así como la disminución de la respuesta inflamatoria y la hiperproliferación de queratinocitos (incluye el tratamiento local y sistémico con diversos grupos de fármacos).
Existen varios tipos de psoriasis pustulosa:
- Psoriasis pustulosa generalizada (psoriasis pustulosa de von Zumbusch);
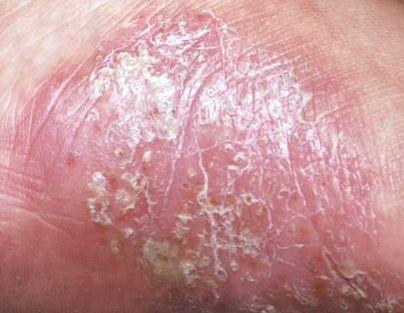
- Psoriasis palmoplantar (pustulosis palmoplantar crónica persistente, psoriasis pustulosa de Barbera, psoriasis pustulosa de las extremidades);
- Psoriasis pustulosa anular, o pustulosis anular;
- Acrodermatitis crónica atrofiante (psoriasis palmar y plantar);
- Impétigo herpetiforme.
Etiología
A diferencia de la psoriasis vulgaris, se desconoce la causa de la psoriasis pustulosa. La relación con los factores desencadenantes no se ha establecido o demostrado insuficiente. Algo más a menudo, este tipo de psoriasis aparece en personas que fuman. Las causas genéticas también son raras.
A veces la psoriasis pustulosa se forma sobre el fondo de la psoriasis vulgar común. Entre los factores que provocan la transformación de la psoriasis vulgar en psoriasis pustulosa se incluyen:
- La toma de diversos fármacos: corticosteroides sistémicos, fármacos citotóxicos, salicilatos, antidepresivos, hidroxicloroquina, calcipotriol, fármacos quimioterapéuticos, anabolizantes, AINE no controlados, antibióticos penicilínicos, progesterona, betabloqueantes, anticonceptivos orales.
- Potentes irritantes cutáneos: químicos, biológicos, físicos;
- Estrés grave;
- Condiciones que conducen a la supresión de la inmunidad (enfermedades infecciosas y otras enfermedades graves concomitantes);
- Exposición prolongada a la luz solar, luz ultravioleta.
Cuadro clínico
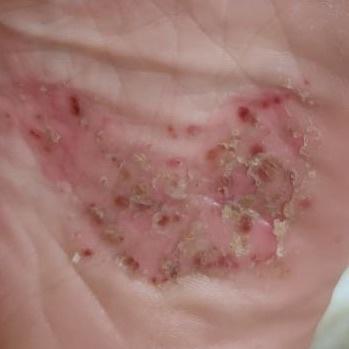
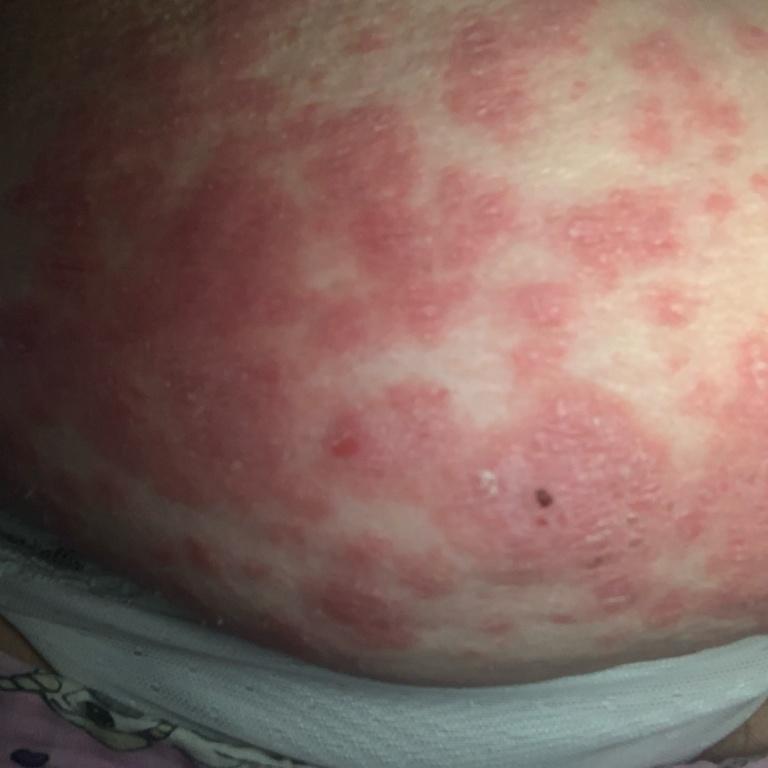
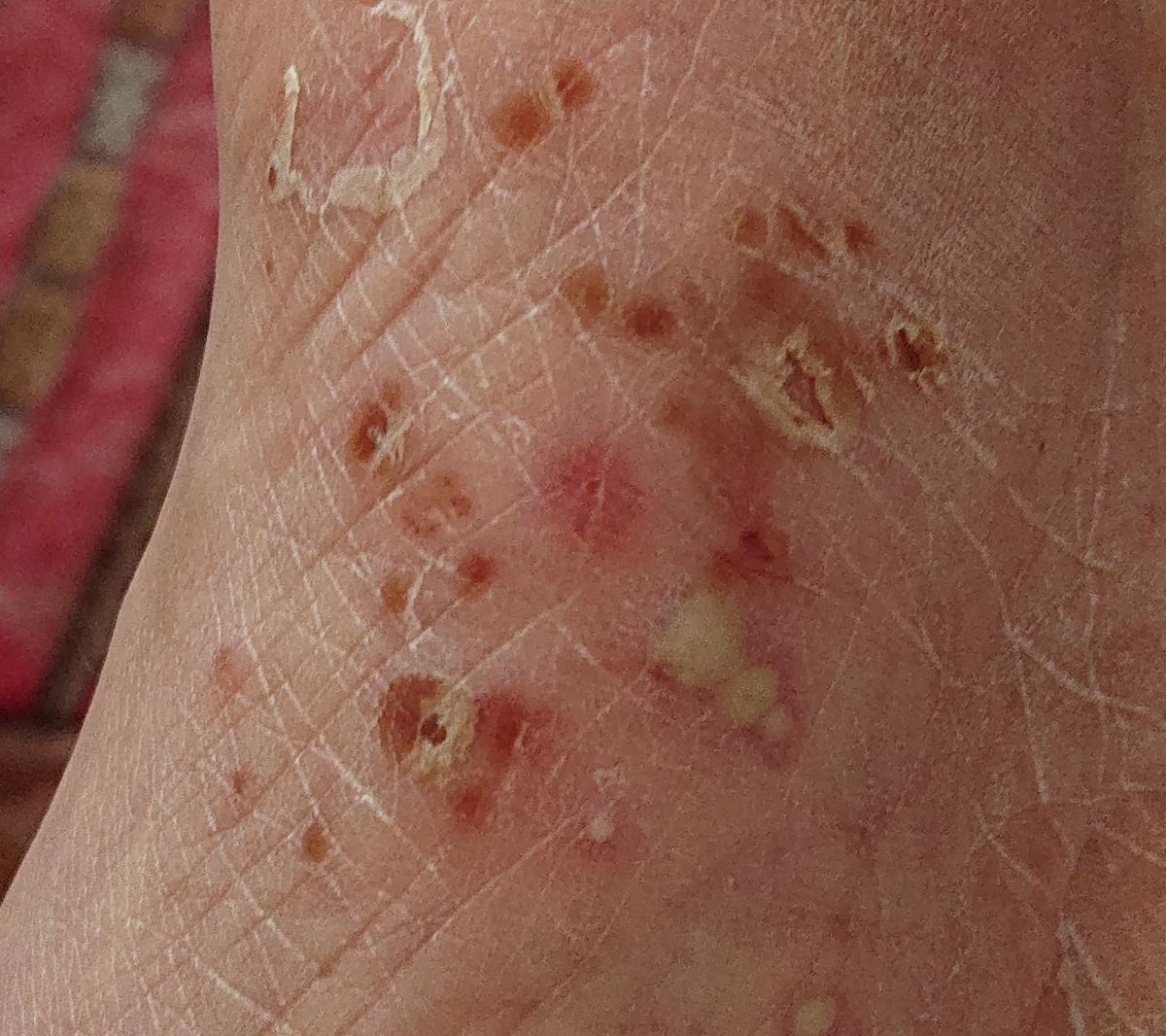
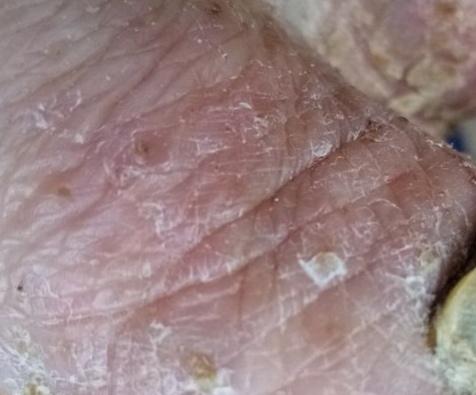
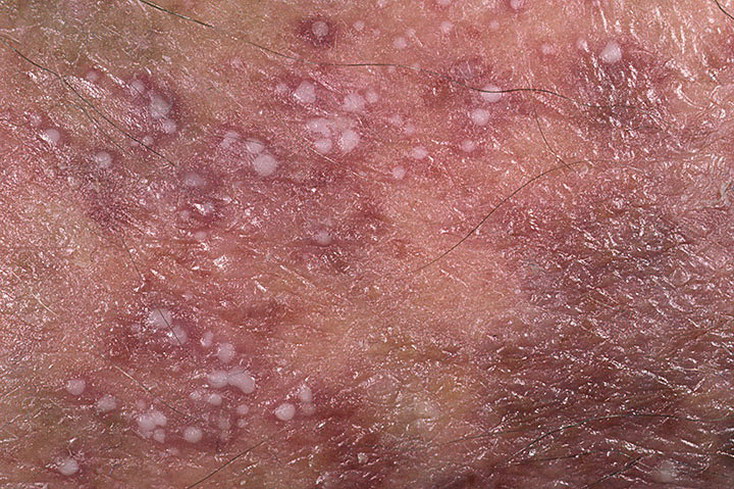
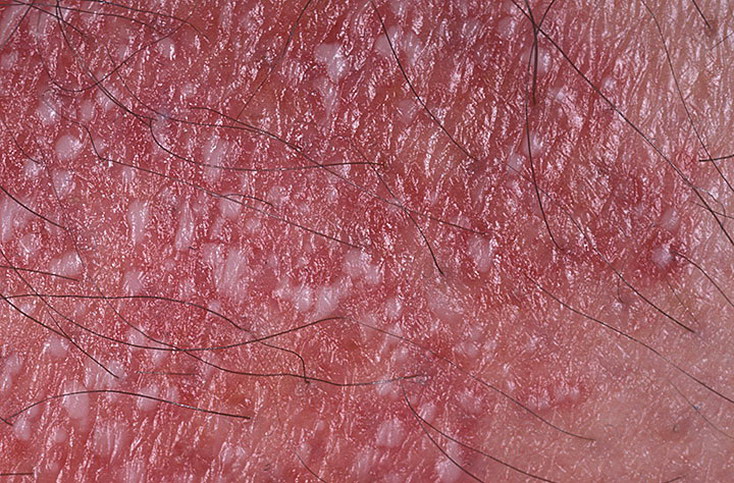
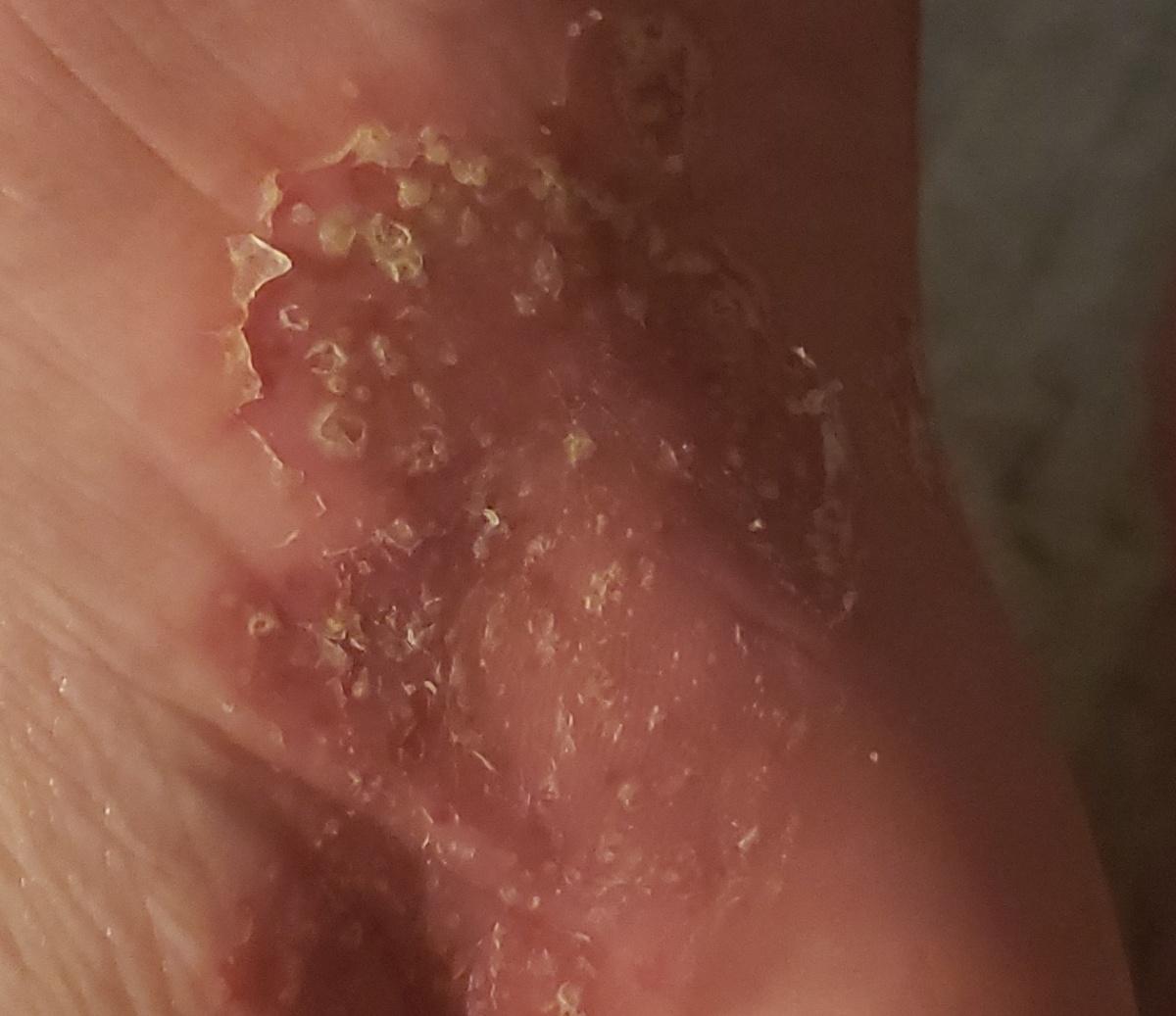
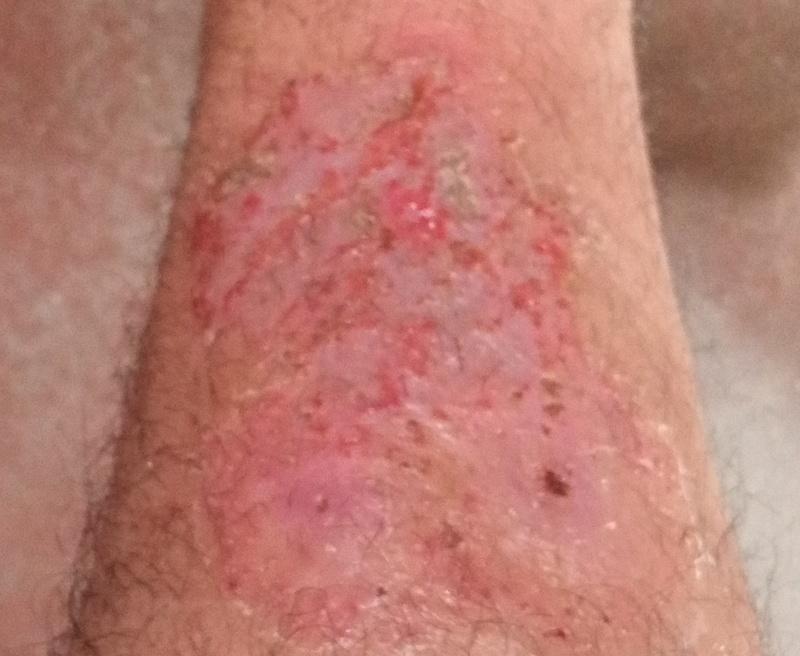
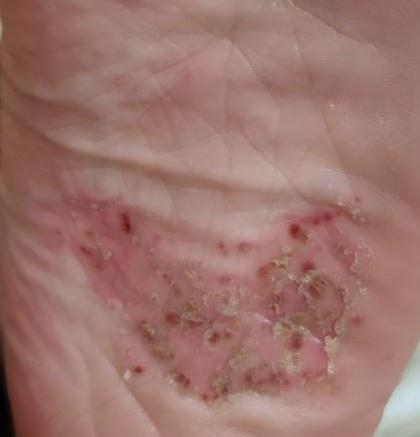
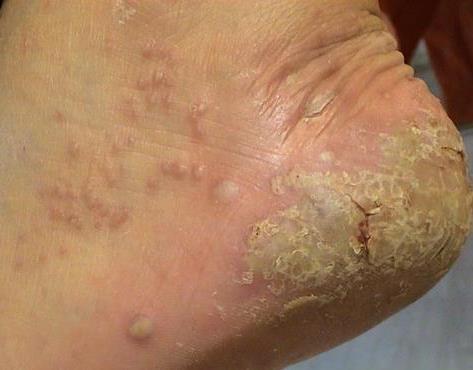
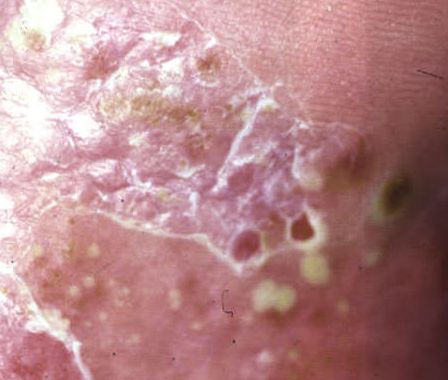
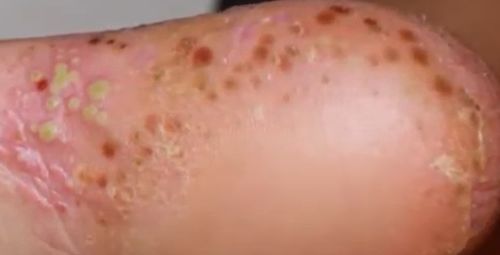
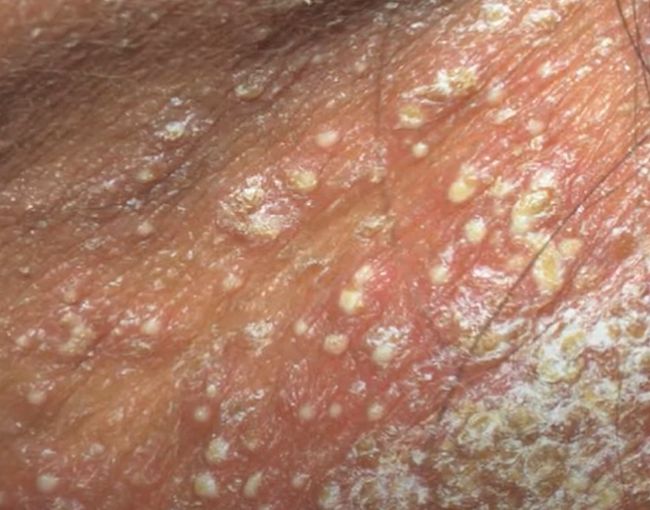
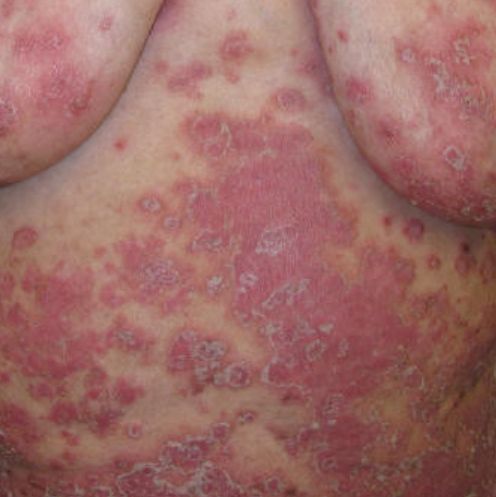
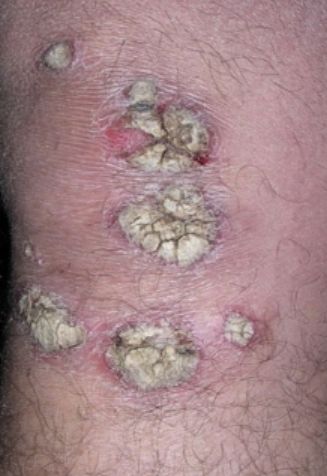
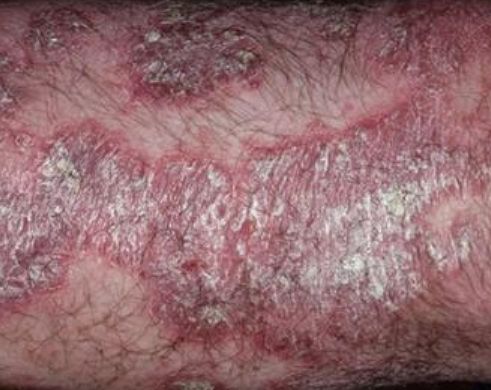
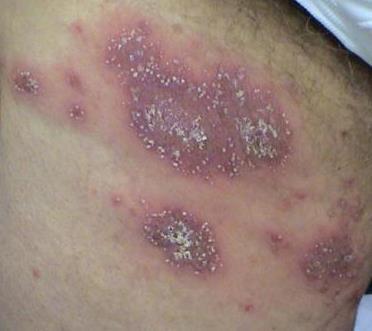
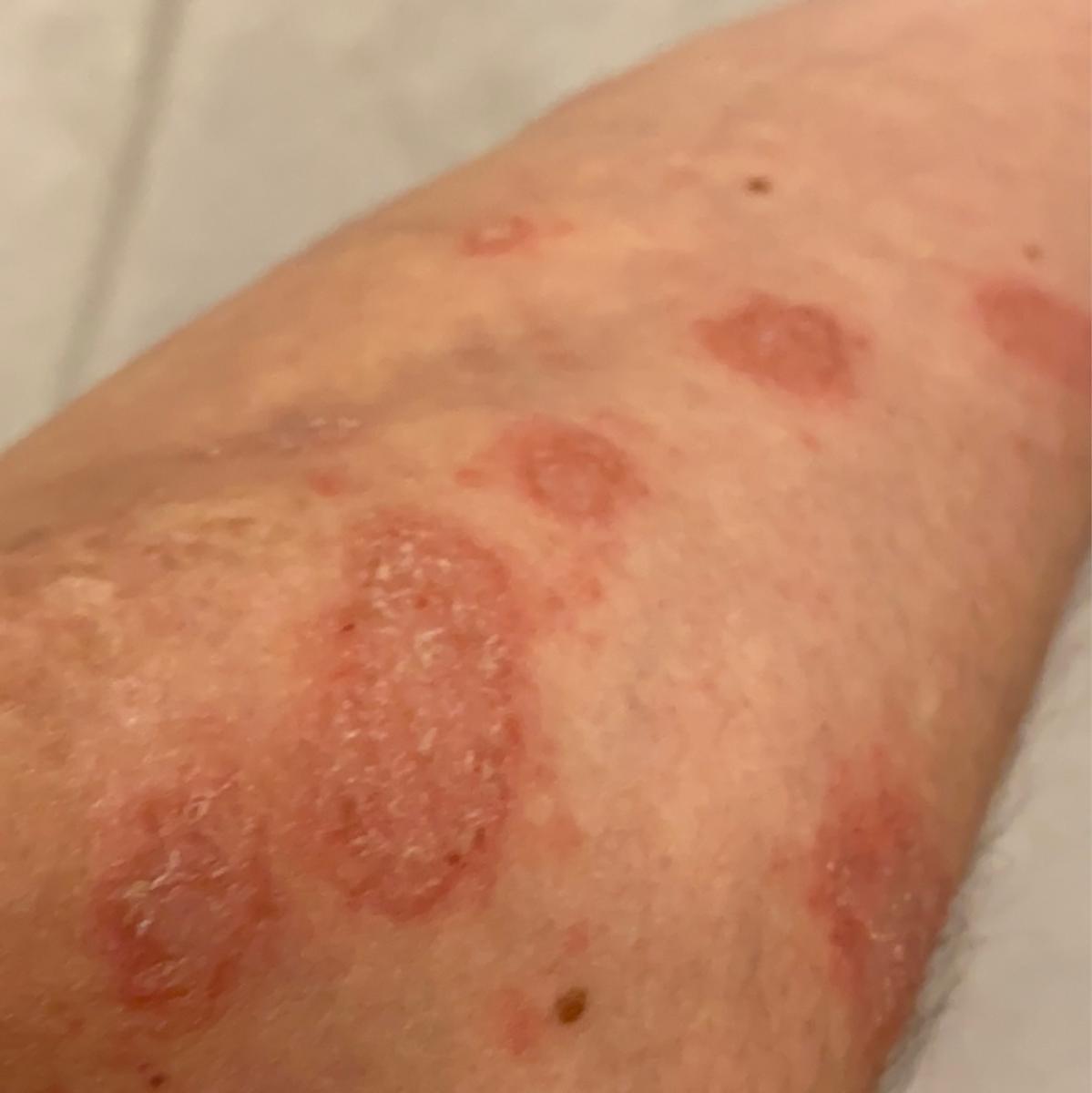
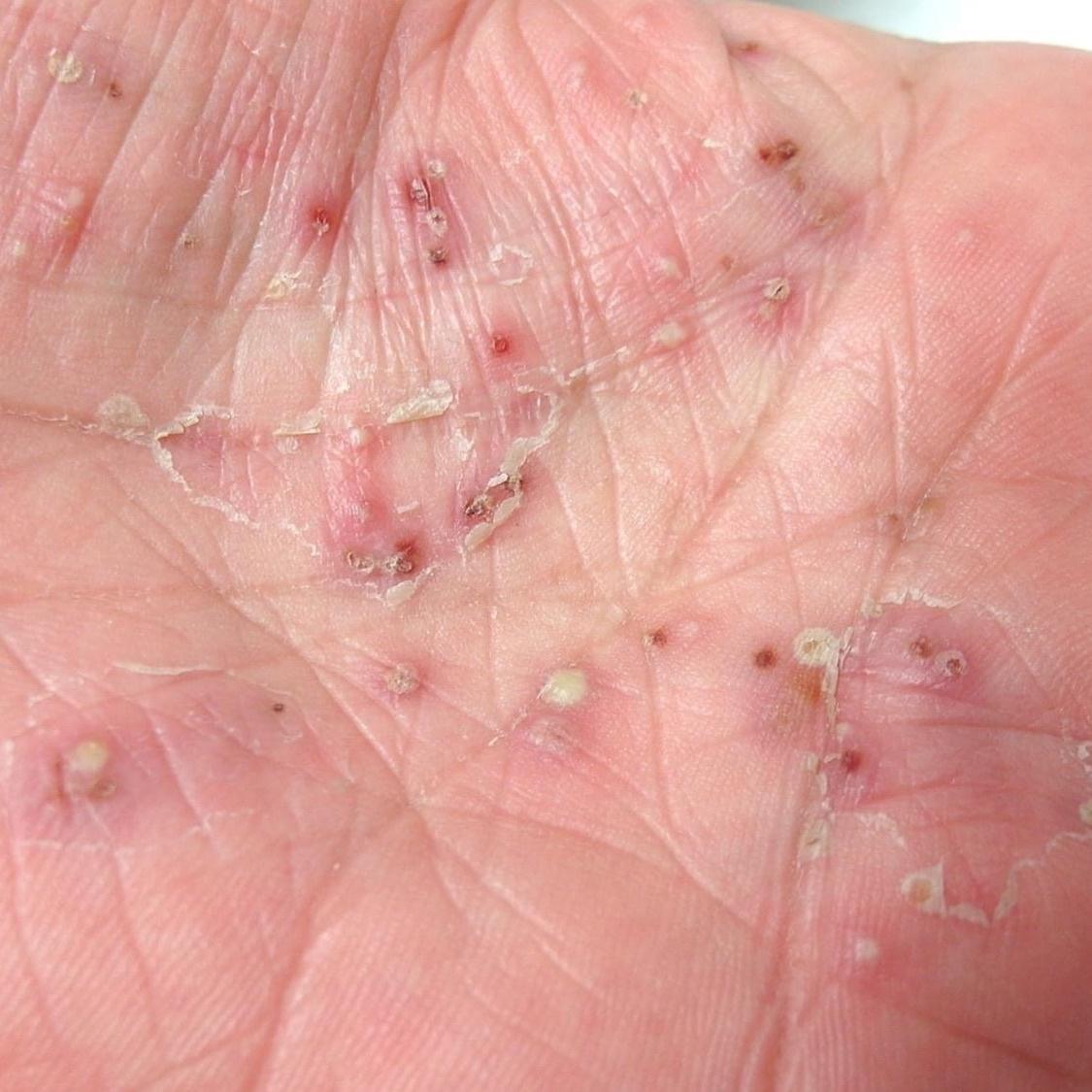
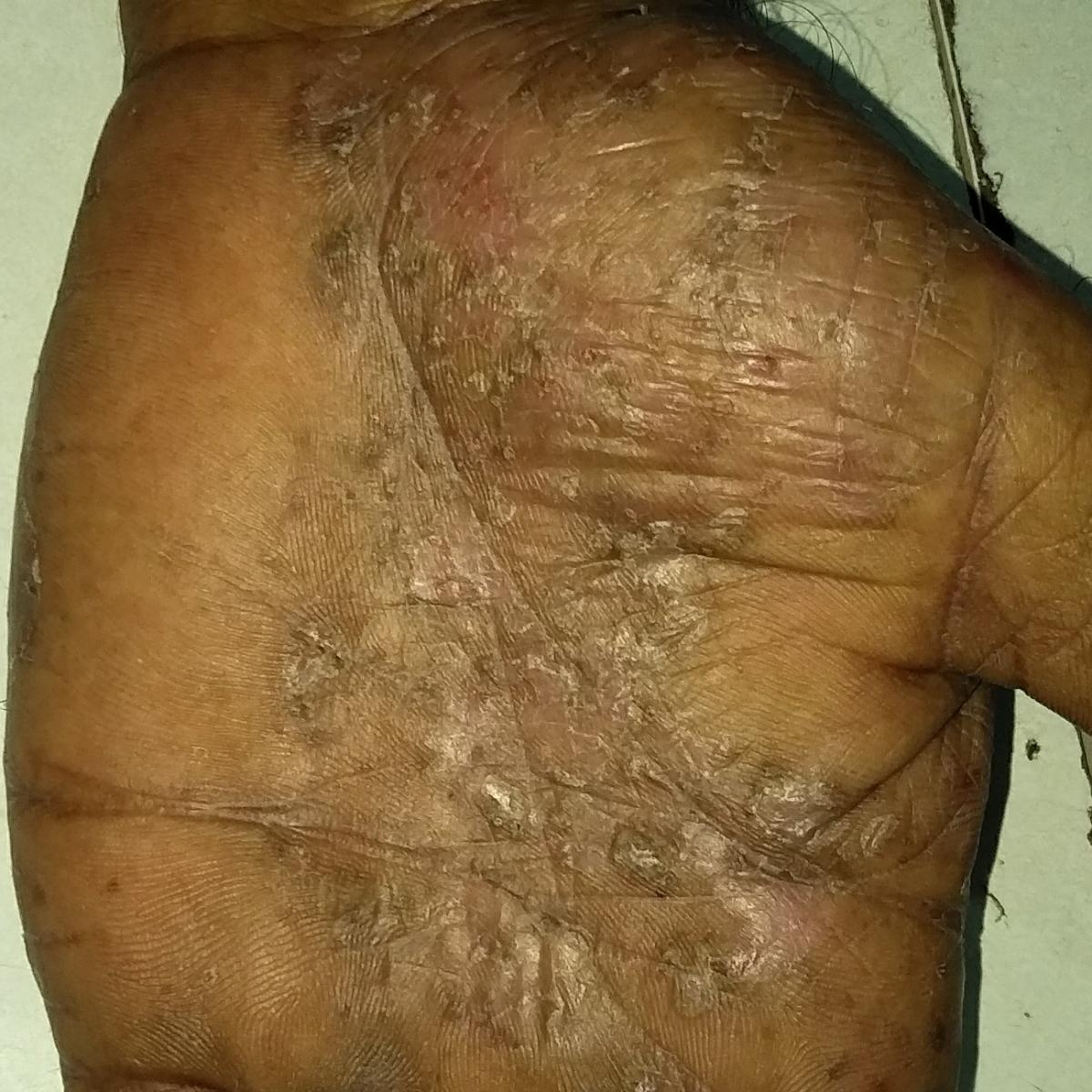
La psoriasis pustular se manifiesta por la presencia de vesículas o ampollas elevadas (pústulas) en la superficie de la piel, que están llenas de un líquido claro (exudado). La piel de alrededor no se modifica, sin embargo, por debajo y por encima de la superficie de las pústulas y alrededor de ellas, la piel está enrojecida, a mayor temperatura, hinchada, inflamada y engrosada, se exfolia fácilmente.
En el caso de la adición de una infección secundaria (infección de las pústulas), el contenido se vuelve más turbio (hasta la aparición de secreción purulenta), los signos de inflamación son más pronunciados.
La psoriasis pustulosa se localiza con mayor frecuencia en los extremos distales de las extremidades (brazos y piernas), es decir, en las piernas y los antebrazos. Esta forma se denomina pustulosis palmoplantar (psoriasis pustulosa localizada).
En los casos más graves, la psoriasis pustulosa puede ser generalizada, con pústulas extendidas por toda la superficie del cuerpo y tendencia a fusionarse en pústulas más grandes.
La psoriasis es una enfermedad crónica de curso recurrente: los períodos de exacerbación son sustituidos por intervalos asintomáticos de duración variable.
Diagnóstico
Normalmente, el diagnóstico de la psoriasis pustulosa es clínico. La exploración física se basa en el examen y la identificación de las pústulas psoriásicas características.
También pueden detectarse placas psoriásicas características, y existe la tríada psoriásica de Auspitz:
- El fenómeno de la «mancha de estearina» (descarga libre de escamas de la superficie de las pápulas);
- El fenómeno de la «película terminal» (superficie rojiza brillante en el lugar de las escamas desprendidas);
- El fenómeno de la hemorragia capilar (tras raspar la superficie enrojecida, se produce una hemorragia puntiforme).
En casos dudosos, puede realizarse una biopsia de la zona de piel afectada para la confirmación histológica del diagnóstico, así como el cultivo del contenido de vesículas o ampollas.
Diagnóstico diferencial
La psoriasis pustulosa debe diferenciarse de enfermedades como la dermatofitosis de manos y pies, el eczema de manos y pies, el eczema dishidrótico, la queratodermia, la toxicodermia, las formas escamoso-hiperqueratósicas de micosis de pies y palmas.
La psoriasis pustulosa generalizada se diferencia de la bacteriemia y la sepsis por la sangre.
Tratamiento de la psoriasis
El principal objetivo del tratamiento de la psoriasis pustulosa es reducir la gravedad de los síntomas y mejorar la calidad de vida del paciente.
Los principios básicos de la terapia incluyen:
- Queratólisis primaria como terapia local básica (preparados que contienen urea y ácido salicílico, cremas hidratantes);
- Disminución de la actividad de proliferación de los queratinocitos;
- Reducción de la gravedad del proceso inflamatorio de la piel.
Como tratamiento local, además de los fármacos básicos (urea + ácido salicílico), se prescriben inhibidores de la calcineurina, glucocorticoides tópicos, calciferol y retinoides.
Las indicaciones para la designación de terapia sistémica son:
- Psoriasis pustulosa grave;
- Artritis psoriásica;
- Respuesta inadecuada al tratamiento tópico o a la fototerapia.
En este caso, se prescriben retinoides, ésteres de ácido fumárico, inmunosupresores, bioterapia (adalimumab, secukinumab, apremilast, etc.). También se prescribe terapia de desintoxicación, corrección de los parámetros sanguíneos vitales y de la función de otros órganos.
En fisioterapia, la fototerapia parece ser el eje principal.
Complicaciones
Las complicaciones son más pronunciadas y peligrosas en comparación con la psoriasis vulgar. En el contexto de la psoriasis pustulosa pueden desarrollarse las siguientes complicaciones:
- Pioderma – enfermedades purulentas de la piel;
- Alopecia – pérdida y daño del cabello;
- Onicólisis – destrucción de la lámina ungueal;
- Disminución del nivel de albúmina y del nivel de calcio en la sangre y sus consecuencias dependiendo de la gravedad de la deficiencia;
- Daño renal hasta necrosis tubular renal con desarrollo de insuficiencia renal;
- Insuficiencia hepática.
Las complicaciones graves de la psoriasis pustulosa generalizada pueden causar una intoxicación grave con el consiguiente fallo multiorgánico y la muerte. Las complicaciones se dan en el 17% de los casos, y la muerte en el 2%.
Prevención
Para reducir el riesgo de desarrollar psoriasis pustulosa y, en mayor medida, prevenir las exacerbaciones, se recomienda evitar los factores desencadenantes, el tabaco, el consumo excesivo de alcohol, excluir los irritantes mecánicos de la piel, controlar el peso corporal, llevar un estilo de vida sano (actividad física regular), tratar a tiempo las enfermedades concomitantes y excluir la ingesta incontrolada de medicamentos (sin prescripción médica).