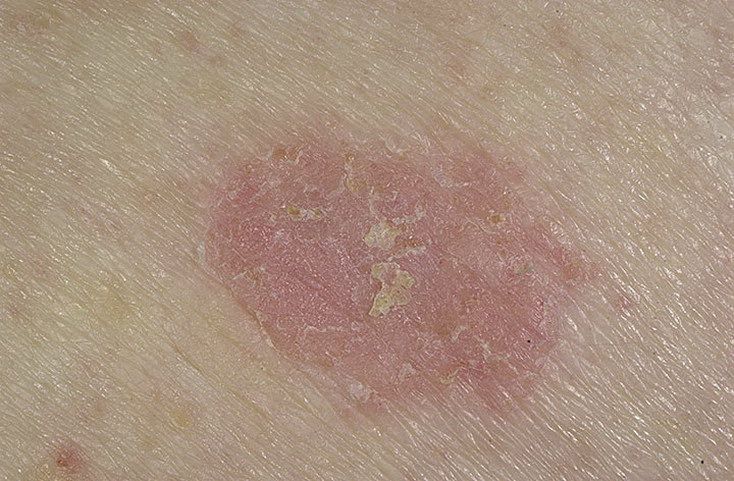
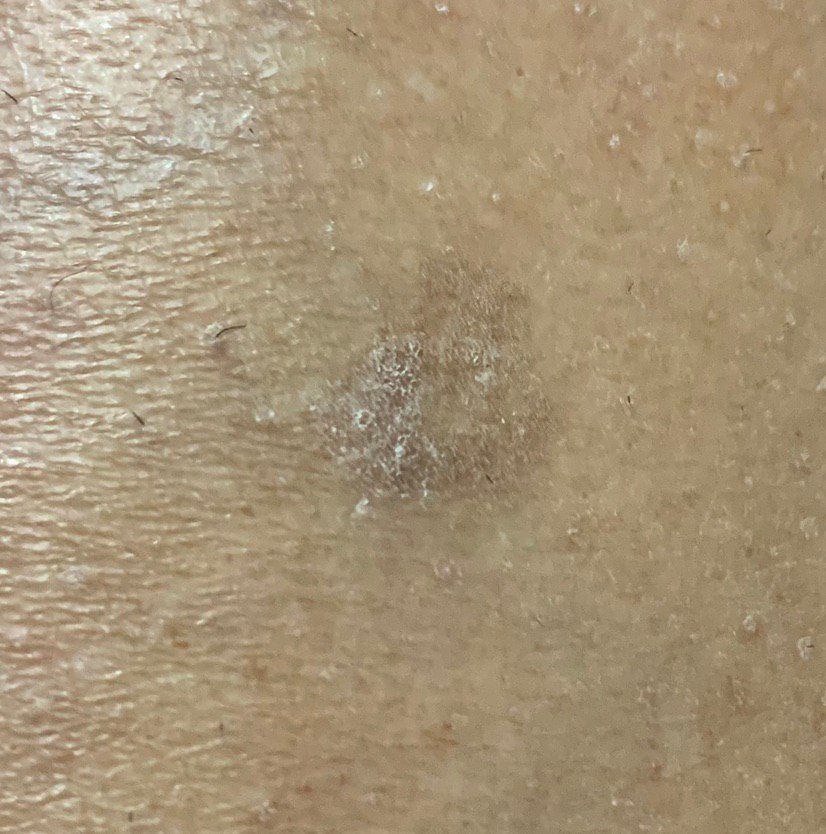
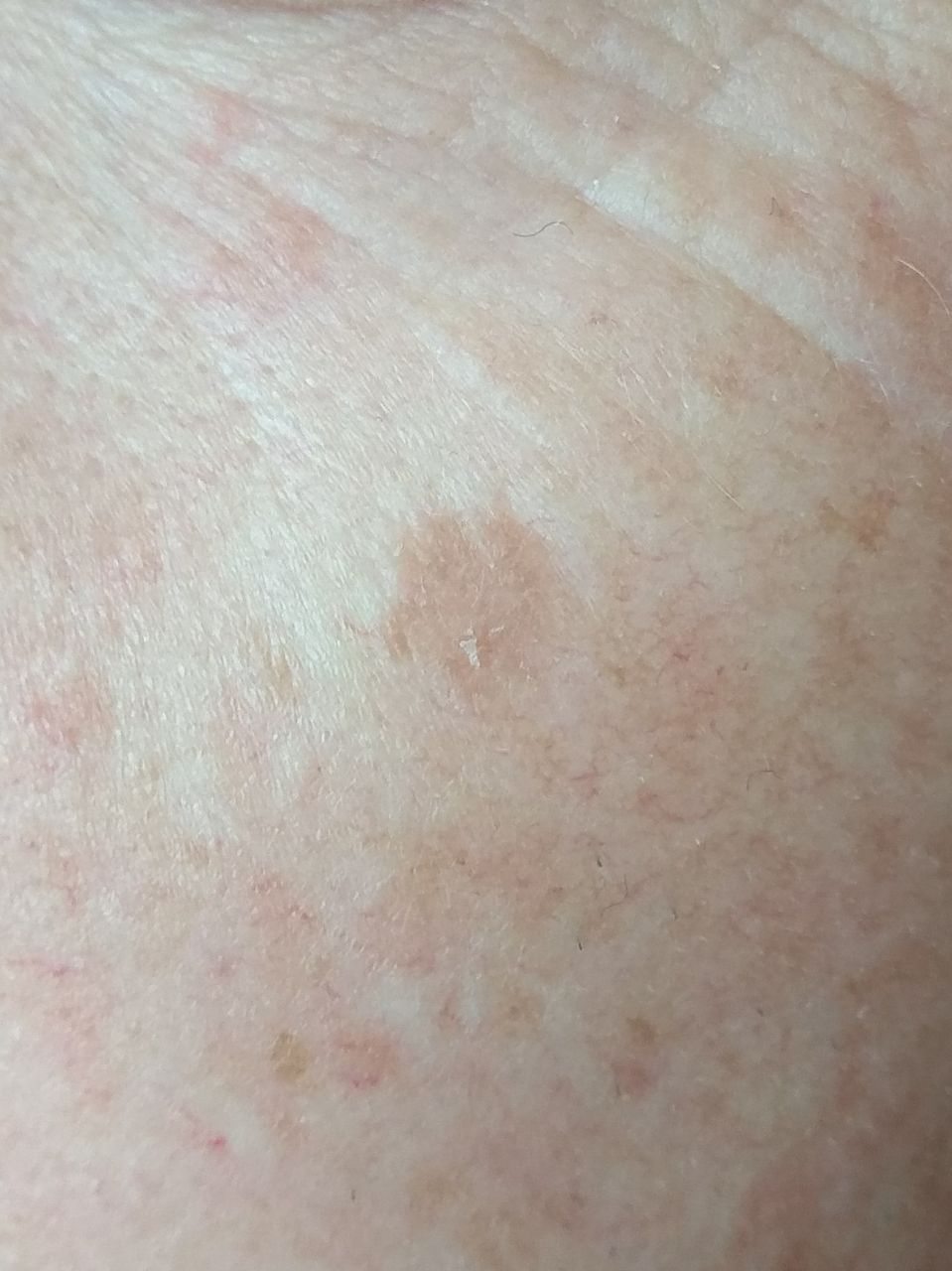
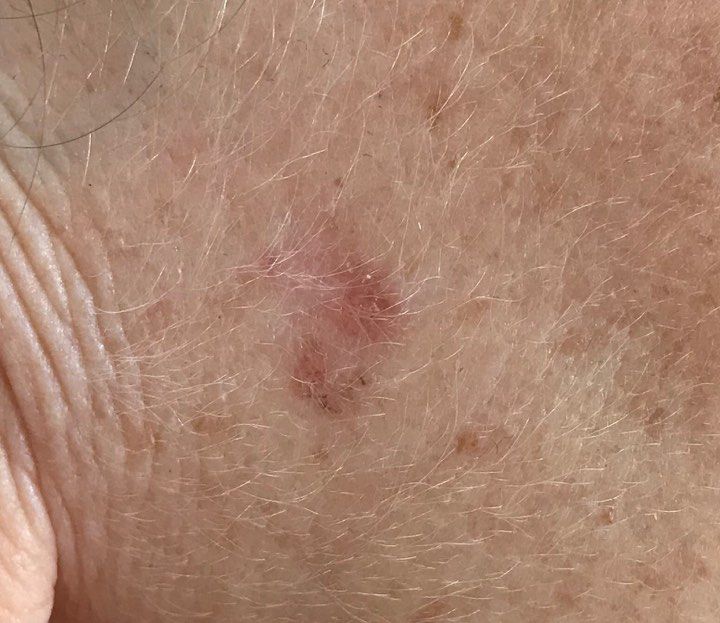
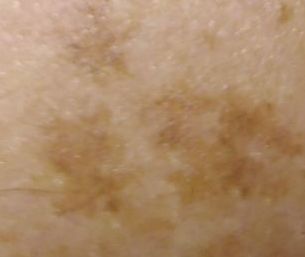
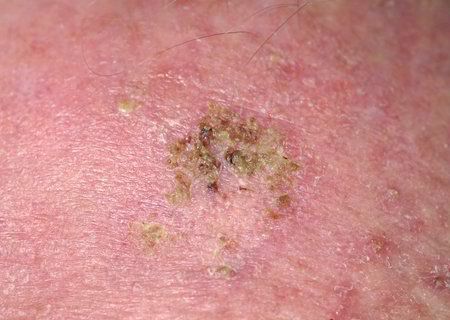
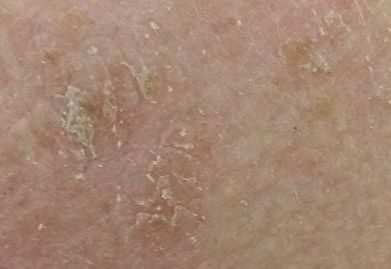
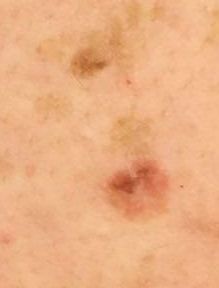
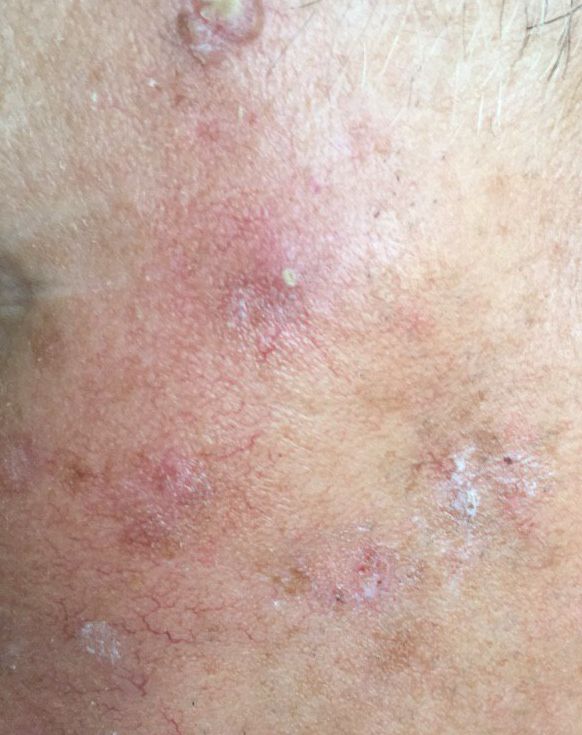
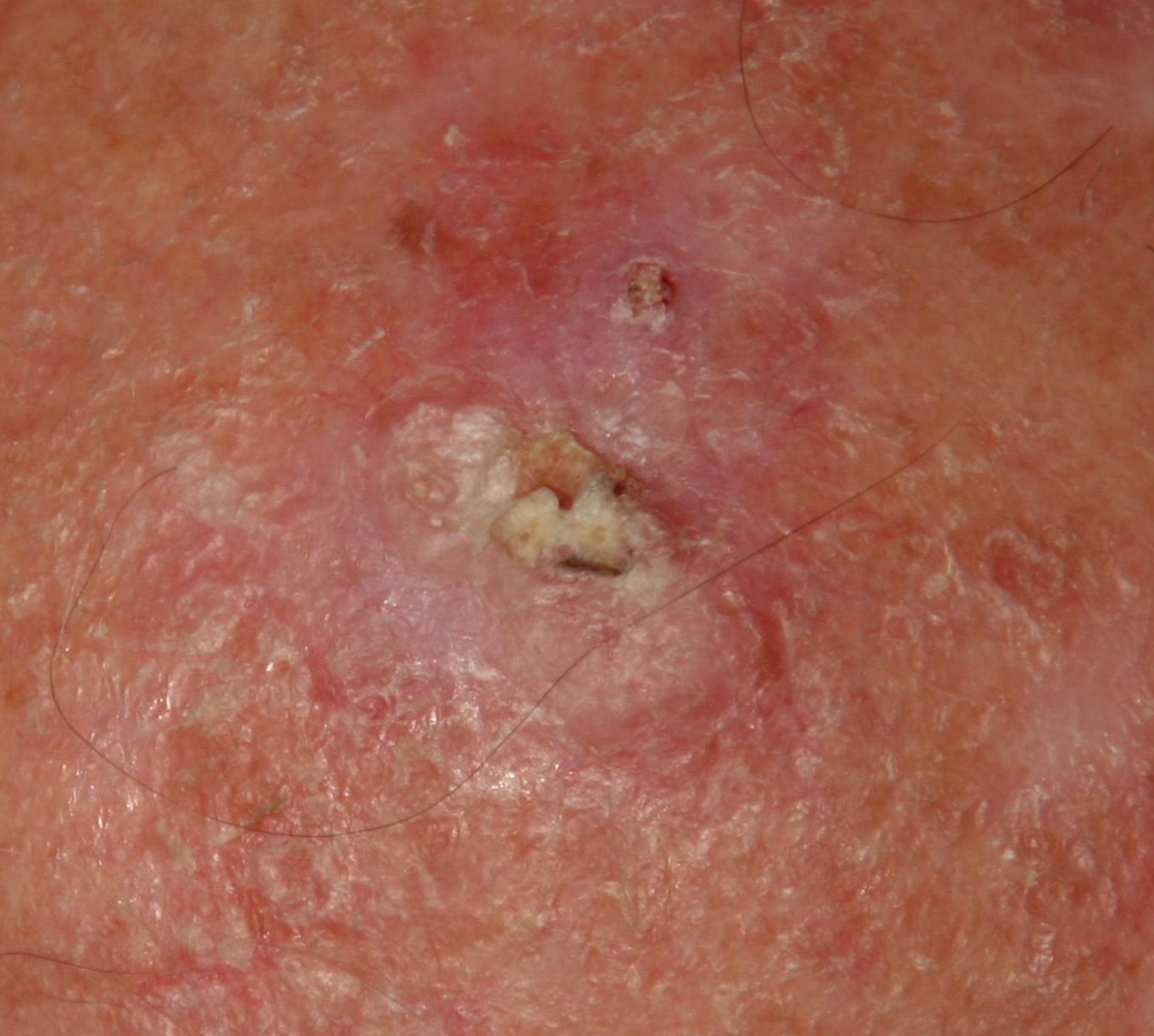
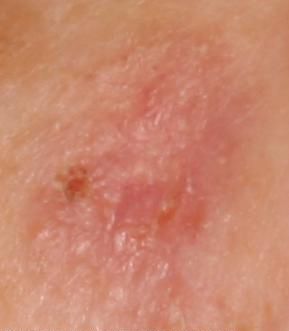
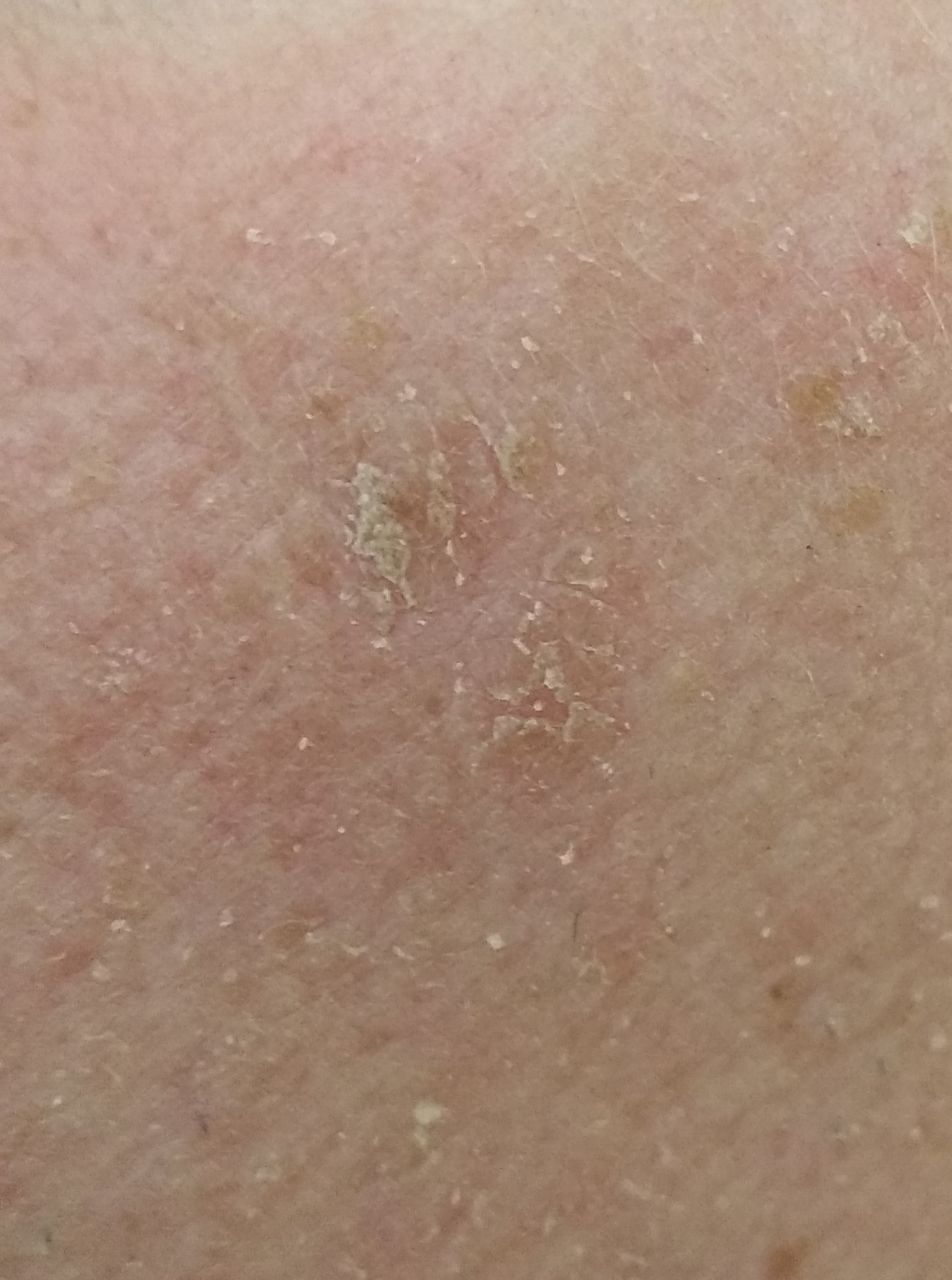
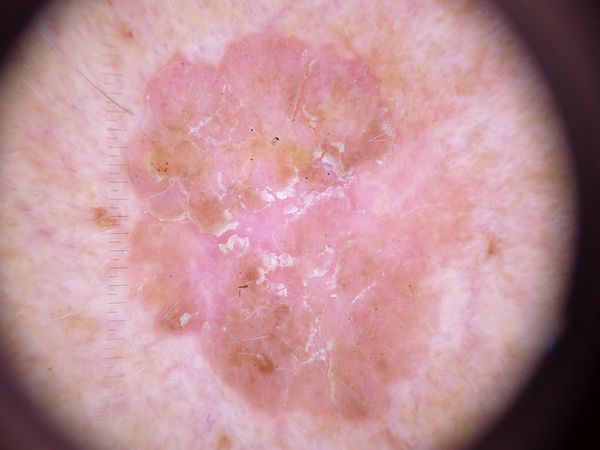
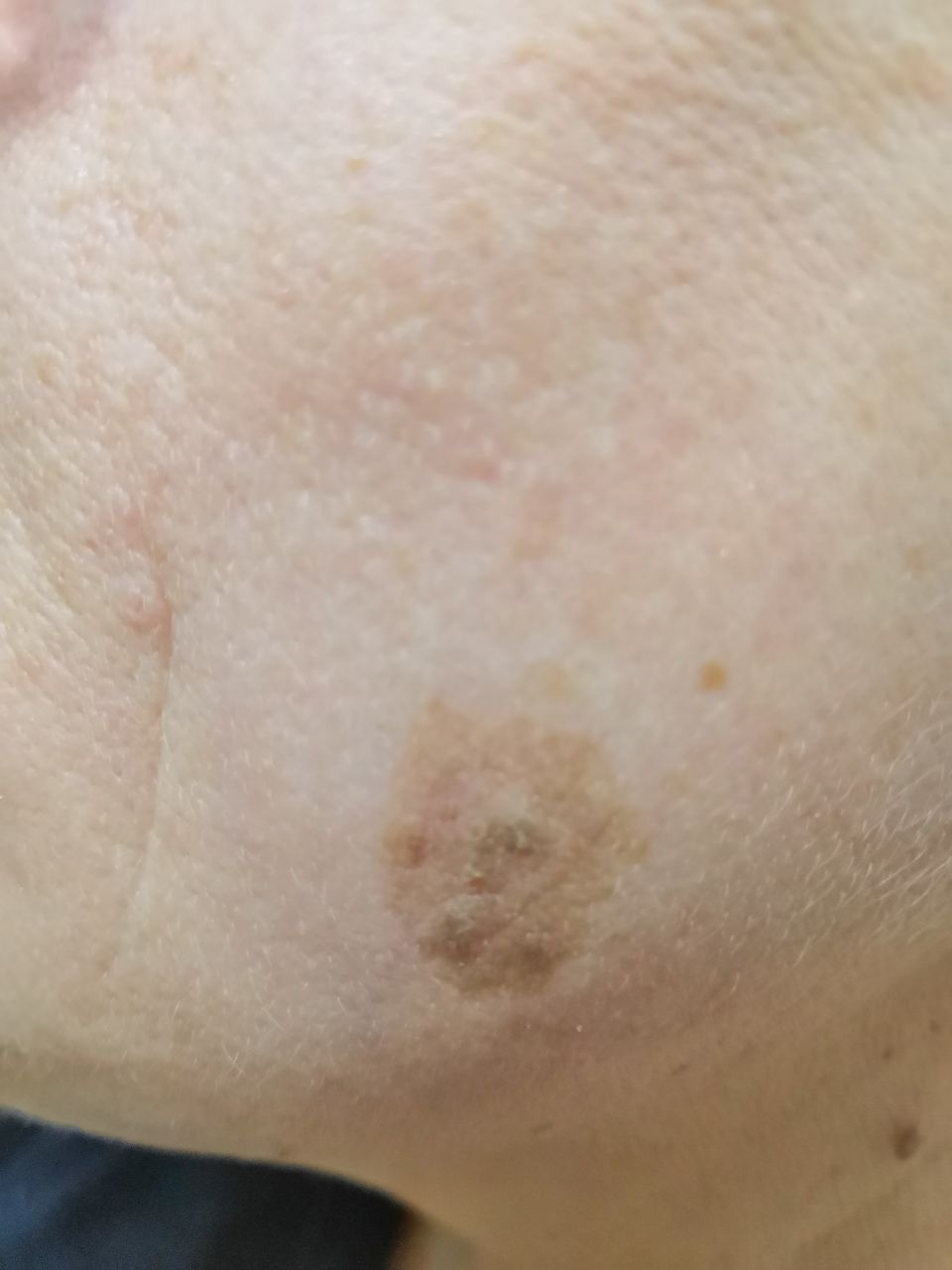
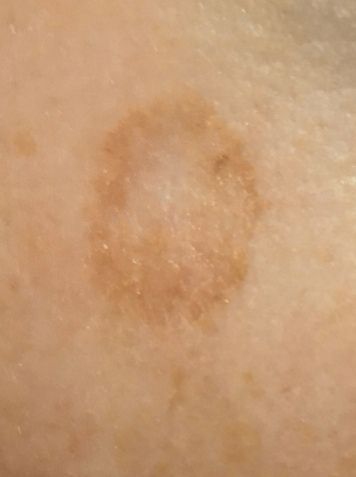
Актинический кератоз (АК, солнечный кератоз) — доброкачественное новообразование кожи в виде нечеткого гиперемированного пятна с ороговением. Актинический кератоз имеет высокий риск трансформации в плоскоклеточный рак кожи, поэтому относится к факультативному предраковому состоянию. Эти образования появляются, как правило, в возрасте старше 40 лет на открытых участках тела, подвергающихся частому и длительному облучению солнечным ультрафиолетом. Для актинического кератоза характерна множественность, площадь поражения кожи нарастает с возрастом. Одинаково распространен как у мужчин, так и у женщин.
Предрасполагающие факторы
Однозначной причины появления актинического кератоза нет. Однако основным провоцирующим фактором считается солнечный ультрафиолет и повышенная восприимчивость к его повреждающему действию кожи пожилых людей. В связи с тем, что повреждающее действия солнечного ультрафиолета обладает кумулятивным эффектом, АК может появиться даже спустя много лет после активной инсоляции.
К другим факторам, которые в разной степени могут увеличивать риск появления актинического кератоза, относятся:
- Фототипы кожи: I-II по Фитцпатрику;
- Альбинизм;
- Светлый, рыжий, русый цвет волос;
- Возраст старше 50 лет;
- Наличие иммунодефицитных состояний: вследствие приема иммуносупрессоров, химиотерапии при онкологических заболеваниях, после перенесенных тяжелых инфекций;
- Генетический фактор: появление АК может быть обусловлено геномом человека;
- Ионизирующее излучение, влияние химических соединений, хронические травмы также могут провоцировать появление или рост кератоза.
Диагностика
Диагностика актинического кератоза строится на основании клинического осмотра, который включает обычный осмотр образования и дерматоскопию. При выявлении подозрений в отношении злокачественного роста — может быть выполнена биопсия.
Симптомы
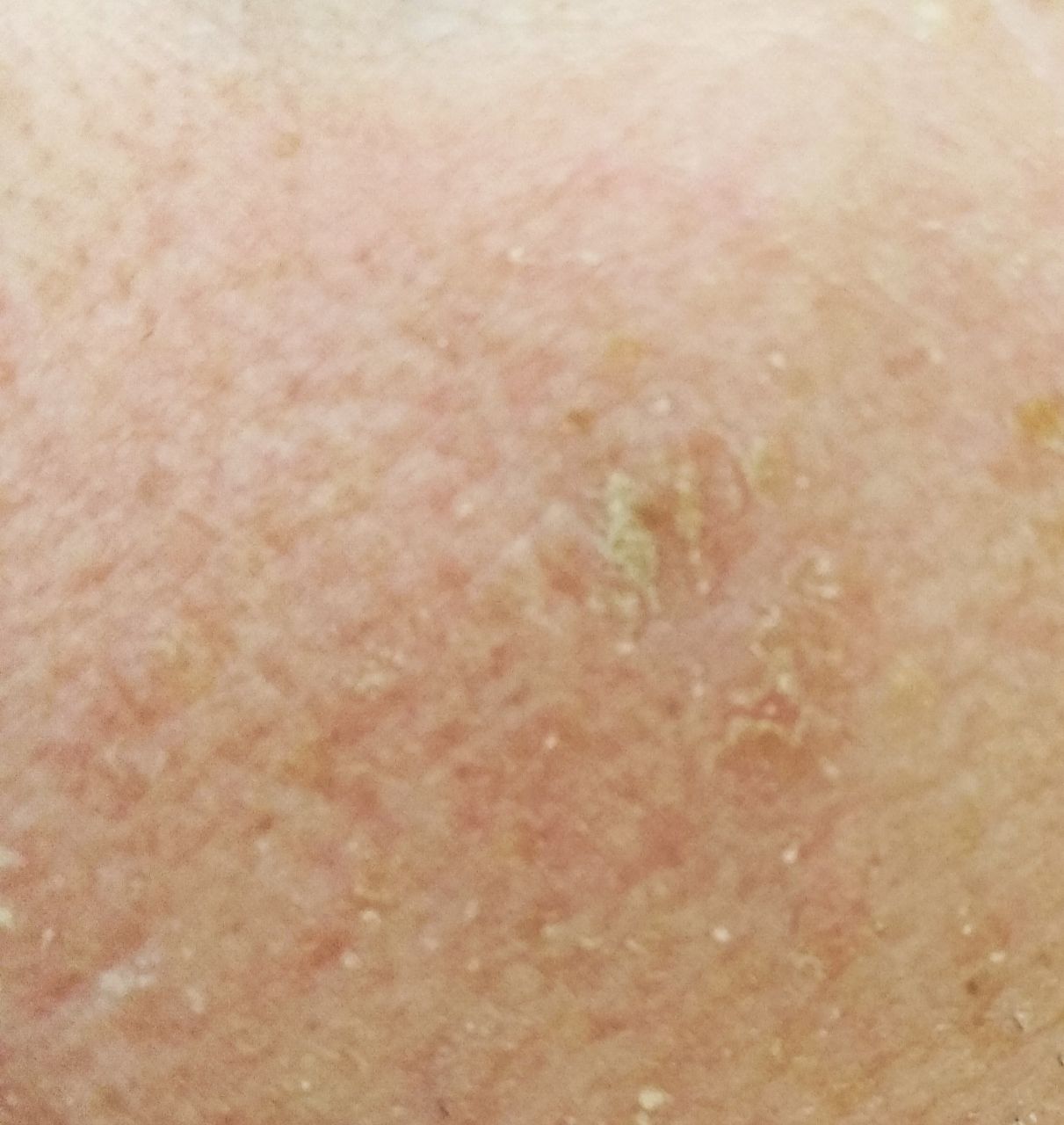
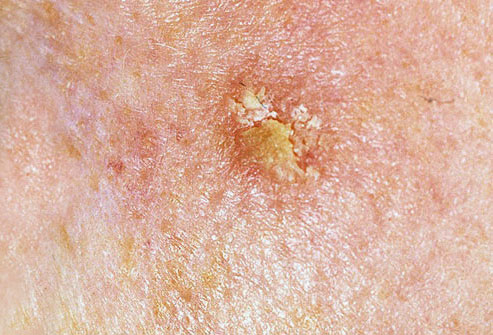
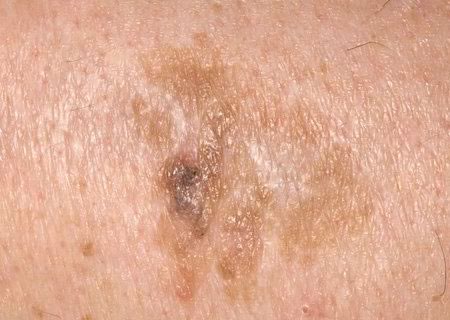
При визуальном осмотре актинического кератоза определяются единичные, множественные или сгруппированные пятна или бляшки. Поверхность бляшки существенно отличается от текстуры обычной кожи: шероховатая, очагово покрыта корками, иногда с признаками эрозий и кровоподтеков.
Границы нечеткие и неровные. Форма неправильная, ассиметричная. Окраска телесная, серая, серо-коричневая с присутствием розовых или розово-красных оттенков.
Актинический кератоз, как правило, не влияет на рост волос.
Размеры варьируют от 5 мм до 20 мм. Сгруппированные структуры из нескольких бляшек могут достигать 3-4 см.
При пальпации определяется жесткое, сухое образование с шелушением. Субъективные ощущения обычно отсутствуют или незначительный зуд.
Излюбленная локализация актинического кератоза — кожа лица (особенно выступающие части: кончик носа, ушные раковины, лобные бугры, скуловые области). Также с большой частотой поражается волосистая часть головы, шея, верхние конечности (область плечевого пояса и кисти) — те места, которые больше всего подвергаются инсоляции.
Дерматоскопическое описание
При дерматоскопии актинического кератоза визуализируется:
- Эритема (покраснение, гиперемия кожи);
- Красная псевдосеть (сетчатая структура, образованная сосудами);
- Поверхностные кератиновые чешуйки и корки;
- Белый ореол вокруг волосяных фолликулов;
- Желтоватые кератотические пробки (роговые массы) в расширенных волосяных фолликулах;
- Сосудистые структуры: преимущественно извитые и линейные;
- Темно-коричневые прожилки, точки и коричневые глобулы в пигментированных формах актинического кератоза.
Дифференциальная диагностика
Дифференциальная диагностика проводится с такими пигментными новообразованиями, как:
- Псориаз, экзема, дерматит;
- Себорейный кератоз;
- Лентиго;
- Поствоспалительная гиперпигментация;
- Меланоз;
- Диспластический невус;
- Болезнь Боуэна;
- Лентиго-меланома;
- Базально-клеточная карцинома;
- Сквамозно-клеточная карцинома;
- Меланома.
Риски
Актинический кератоз — факультативно-предраковое состояние. Риск злокачественной трансформации достигает 20%. Малигнизация может происходить как самостоятельно, так и под влиянием дополнительных внешних факторов (хроническая травма, термические и химические ожоги). В случае малигнизации актинический кератоз трансформируется чаще в сквамозно-клеточный (плоскоклеточный) рак. Иногда это происходит через клинически определяемую фазу болезни Боуэна.
Необходимо принимать во внимание, что у пациентов с выраженным актиническим кератозом существует повышенный риск появления злокачественной опухоли на неизмененной коже или рядом с очагом кератоза. Это может затруднять своевременное выявление и дифференциальную диагностику новообразований.
Тактика
При отсутствии какого-либо повреждающего воздействия на очаги актинического кератоза, изменений внешнего вида и субъективных ощущений — достаточно самоконтроля (или осмотра с помощью других лиц в недоступных зонах) не реже, чем 1 раз в год. Если же произошло механическое повреждение, активное облучение ультрафиолетом или ионизирующим излучением, а также если замечены любые изменения в самой кератоме или появились отсутствующие ранее ощущения — нужна консультация дерматолога или онколога.
Специалистом определяется возможность дальнейшего динамического наблюдения (сроки определяются индивидуально) или выставляются показания к удалению поврежденного образования кожи. Необходимо удалять и те бляшки, которые подвержены постоянной, хронической травматизации одеждой, ювелирными украшениями или из-за особенностей профессиональной занятости.
В случае динамического наблюдения большую ценность имеет фотофиксация новообразования кожи, которая позволит в дальнейшем определить даже незначительные изменения внешнего вида.
Пациентам с актиническим кератозом показан осмотр дерматолога или онколога в весенний и осенний период (перед пляжным сезоном и после него). Таким пациентам рекомендуется составление карты новообразований кожи, что существенно упрощает дальнейшее наблюдение, поиск новых образований или изменение уже существующих.
Лечение
В связи с тем, что актинический кератоз имеет достаточно высокий риск трансформации в плоскоклеточный рак, наряду с активным динамическим наблюдением показано и лечение АК. Любые воздействия на очаги кератоза следует проводить только после исключения факта малигнизации (после осмотра онкологом, дерматоскопи или биопсии).
В первую очередь необходимо защищать кожу от УФ-излучения: одежда, головные уборы, ограничение инсоляции, солнцезащитные крема. Эти меры существенно снижают прогрессирование кератоза и его злокачественное перерождение.
Возможно локальное удаление бляшек с использованием методов локальной деструкции (лазер, криодеструкция, диатермокоагуляция). Не рекомендуется применение таких методов и при невозможности проведения четкой дифференциальной диагностики с новообразованиями пигментной природы (пигментные, диспластические и другие невусы).
Хирургическое лечение путем иссечения применяется редко в связи с частым наличием большого количества и больших размеров очагов кератоза, а также с косметическими последствиями в виде рубцов. Однако этот метод имеет преимущество в случаях, когда сложно исключить малигнизацию.
Существует ряд препаратов и методик, которые также могут использоваться для местного применения в лечении актинического кератоза:
- 5-фторурацил + салициловая кислота;
- Гиалуроновая кислота + диклофенак натрия;
- Имиквимод;
- Ингенол мебутат;
- Фотодинамическая терапия;
- Комбинированные процедуры в комплексе с косметологическими средствами.
Однако применение этих методов должно осуществляться только под тщательным и длительным контролем специалистов, имеет не всегда однозначно доказанную эффективность, побочные эффекты, высокие риски рецидива и низкую доступность для широкого круга пациентов.
Профилактика
Профилактика появления актинического кератоза и его малигнизации заключается в щадящем и бережном отношении к коже:
- Ограничение ультрафиолетового облучения (солярий, солнечный загар);
- Использование защитных кремов в периоды активного солнца;
- Исключение хронической травматизации кожи;
- Ограничение или исключение ионизирующий излучений, профессиональных вредностей;
- Соблюдение техники безопасности при работе с повреждающими кожу факторами;
- Личная гигиена и элементарная осведомленность в отношении новообразований кожи.
Также необходим регулярный осмотр очагов кератоза, своевременная консультация специалиста при возникновении внешних изменений и удаление потенциально опасных новообразований.