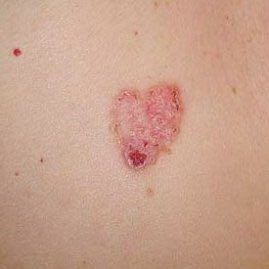
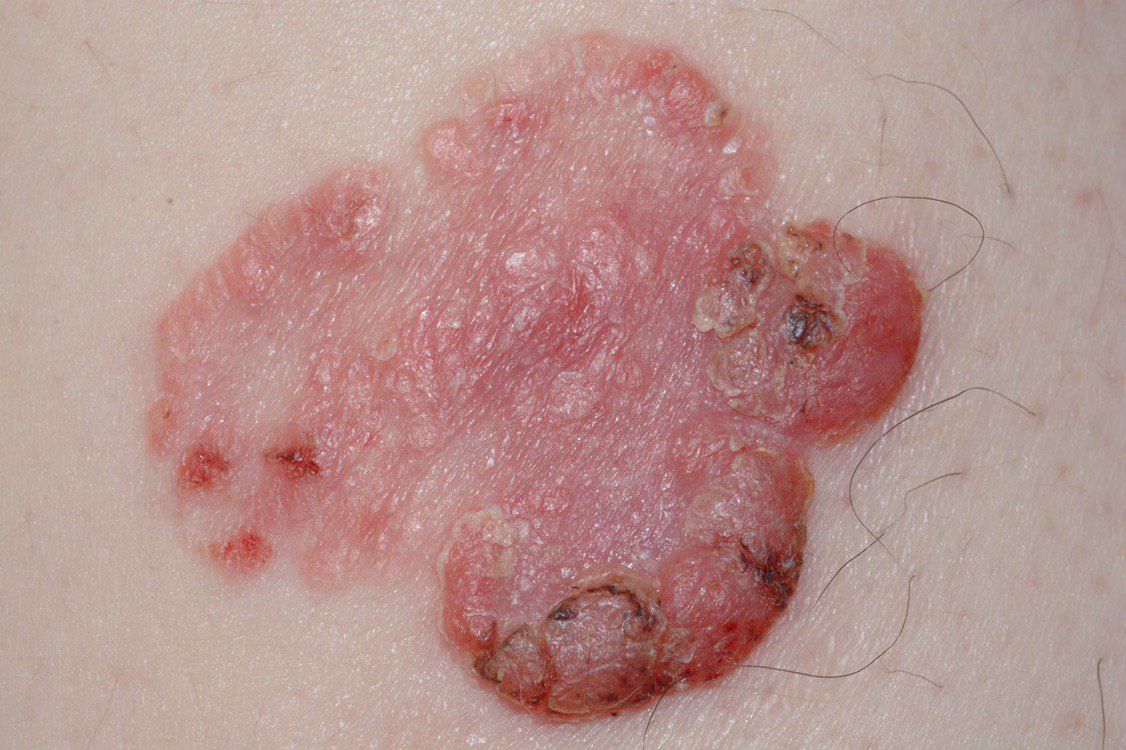
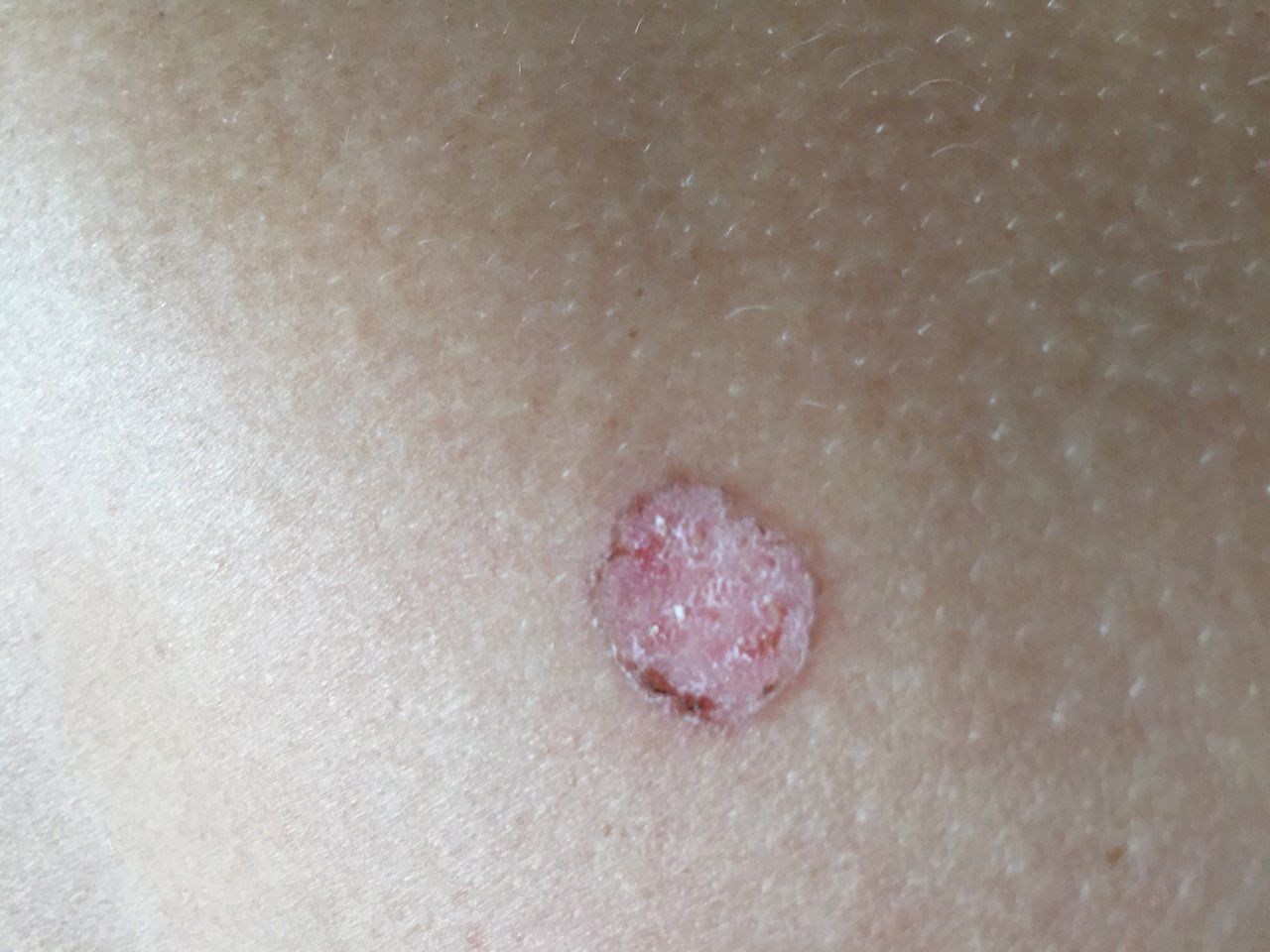
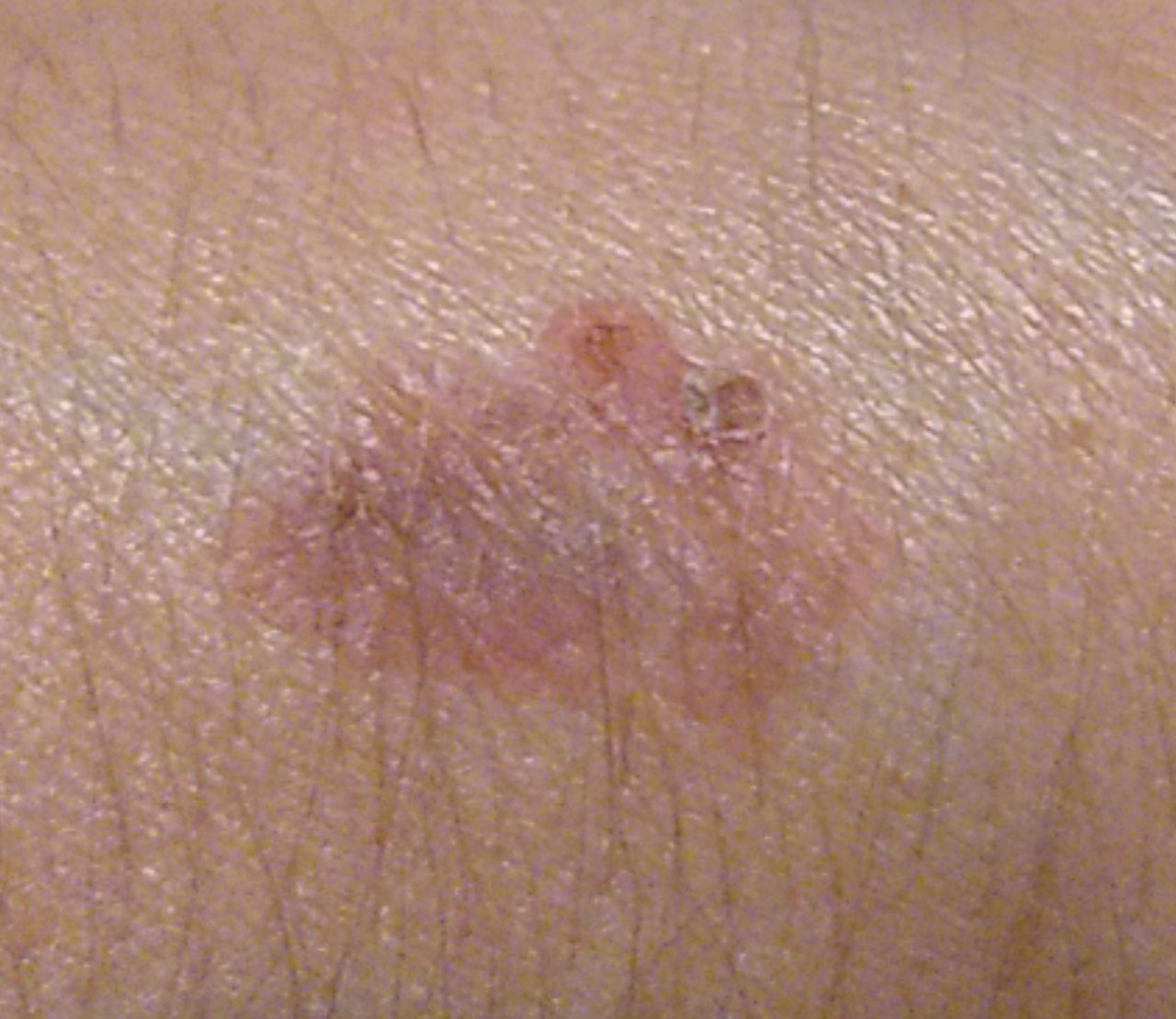
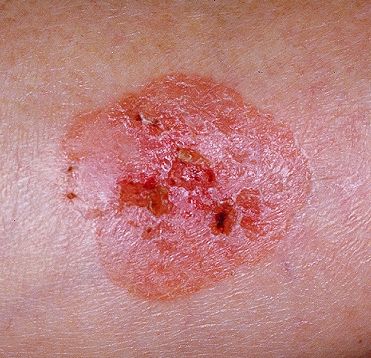
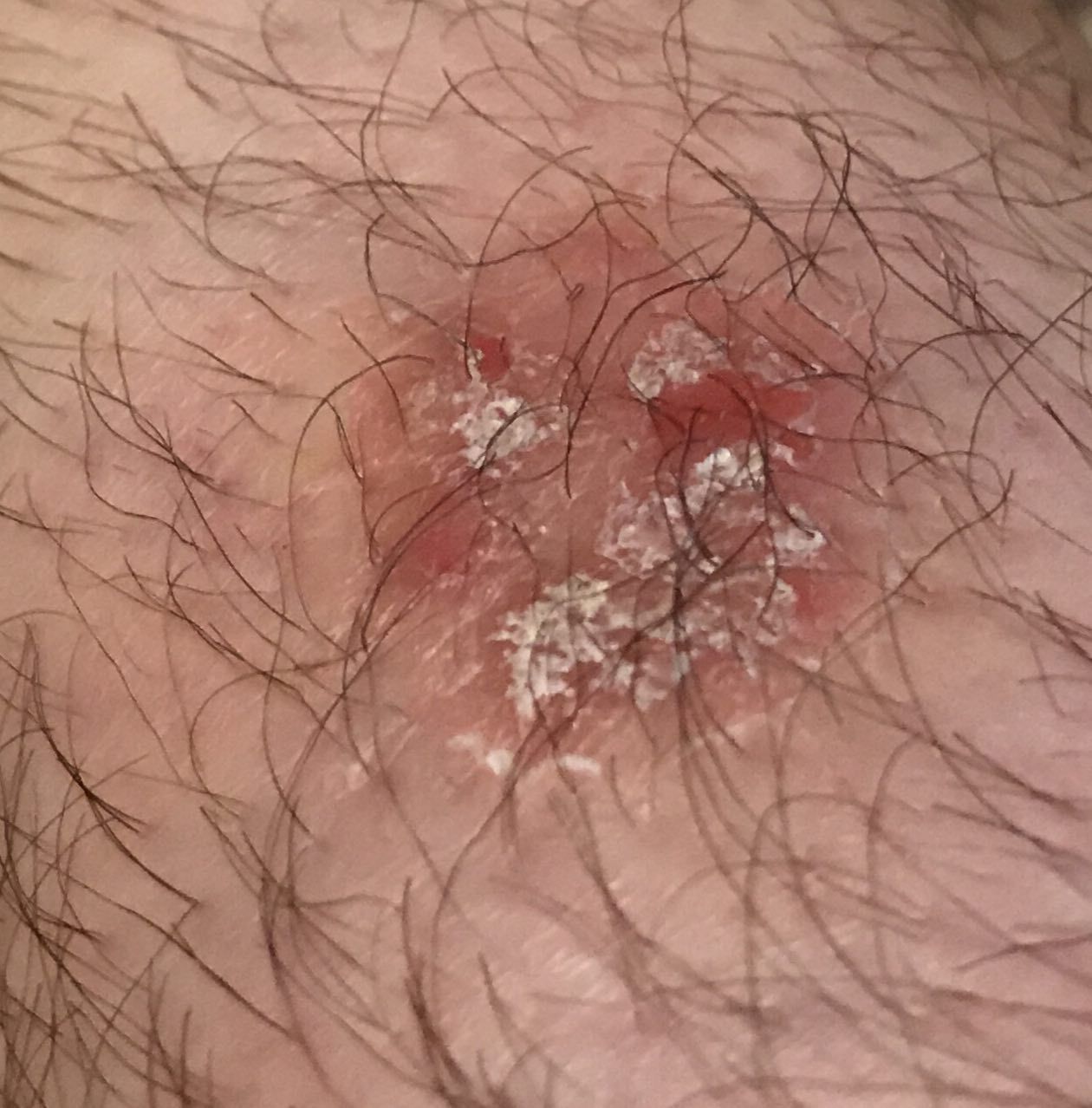
Болезнь Боуэна (плоскоклеточный рак кожи in situ, сквамозноклеточная карцинома кожи in situ, СКК in situ) — злокачественное новообразование кожи в виде гиперемированного пятна или бляшки. Болезнь Боуэна представляет собой самую начальную фазу плоскоклеточного рака кожи, когда еще не произошло прорастание злокачественными клетками базальной мембраны. В связи с этим имеет благоприятный прогноз и отсутствует вероятность метастазирования. Патология встречается в возрасте старше 35-40 лет, несколько чаще у женщин.
Предрасполагающие факторы
Однозначной причины появления болезни Боуэна нет. Уместно говорить лишь о предрасполагающих факторах, которые в разной степени могут увеличивать риск появления этих новообразований:
- Избыточная инсоляция: чрезмерное облучение солнечным ультрафиолетом;
- Ионизирующее излучение;
- Влияние химических соединений, повреждающих кожу;
- Хронические травмы кожи;
- Некоторые дерматологические заболевания: порокератоз Мибелли, дистрофический буллезный эпидермолиз, красный плоский лишай, красная волчанка, эпидермодисплазия Левандовского-Лютца;
- Не исключается роль вируса папилломы человека в увеличении риска появления болезни Боуэна.
Диагностика
Диагностика болезни Боуэна строится на основании клинического осмотра, который включает обычный осмотр образования и дерматоскопию. После осмотра выполняется биопсия.
Симптомы
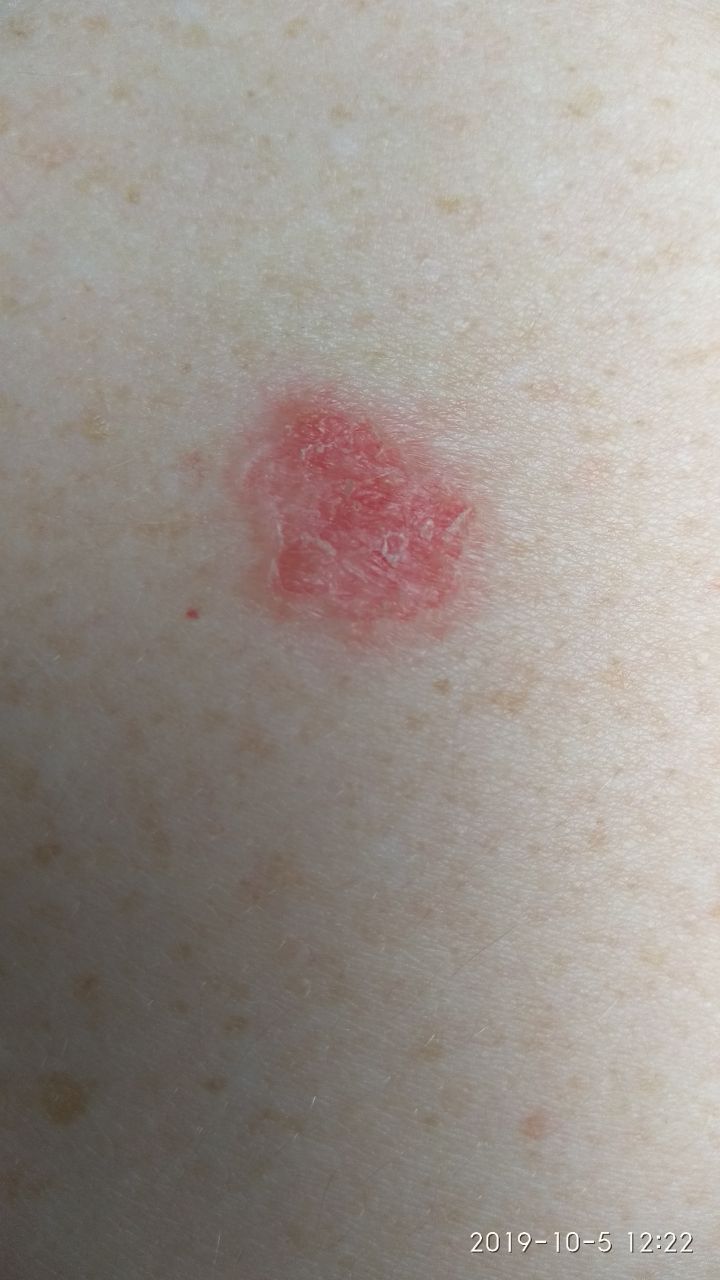
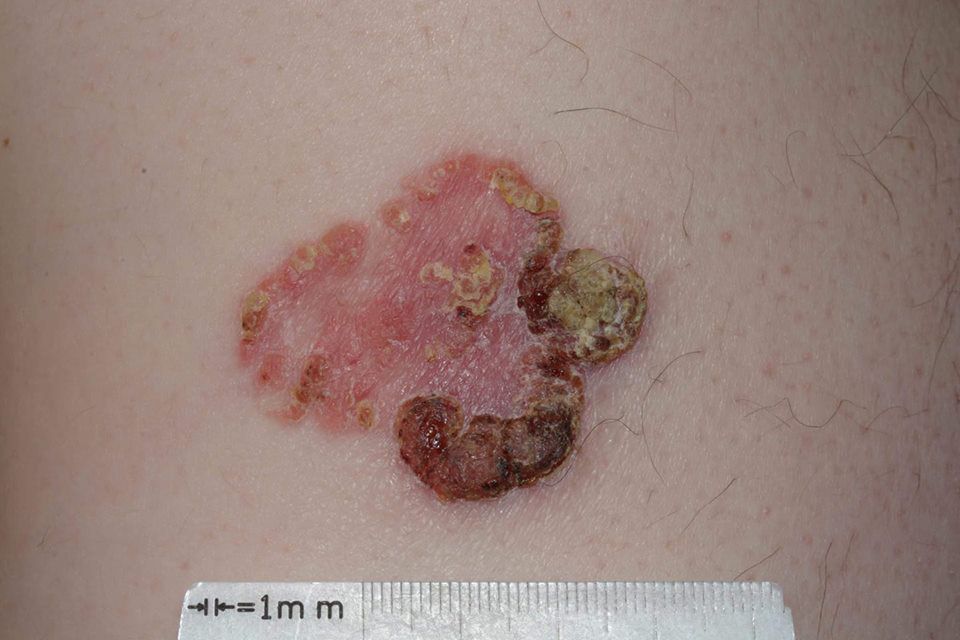
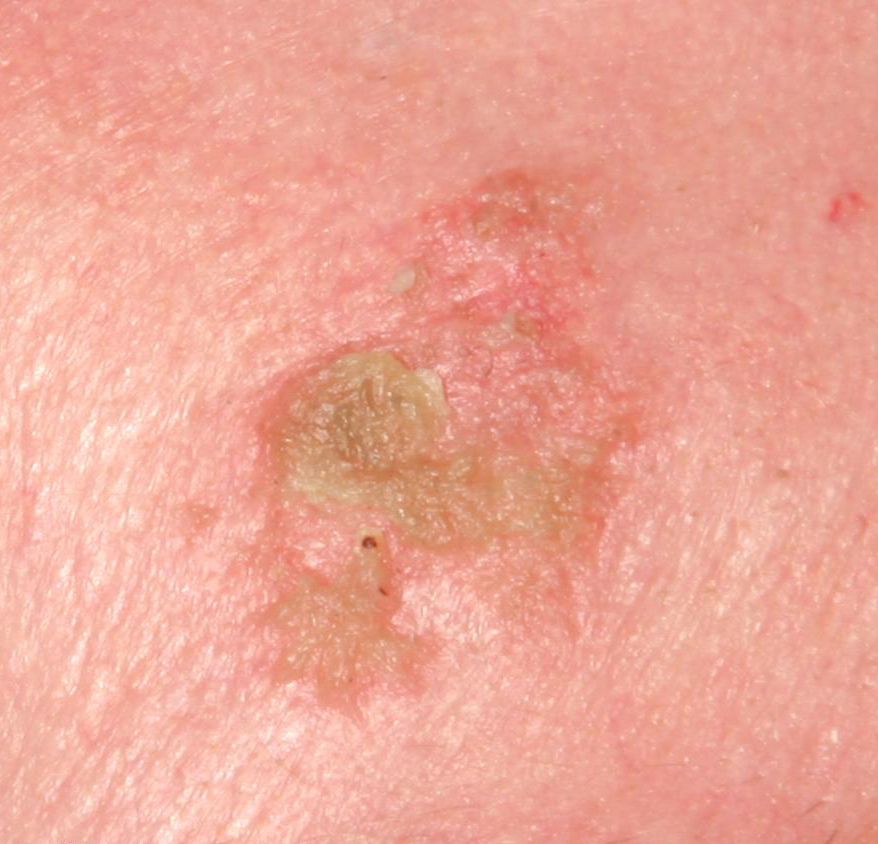
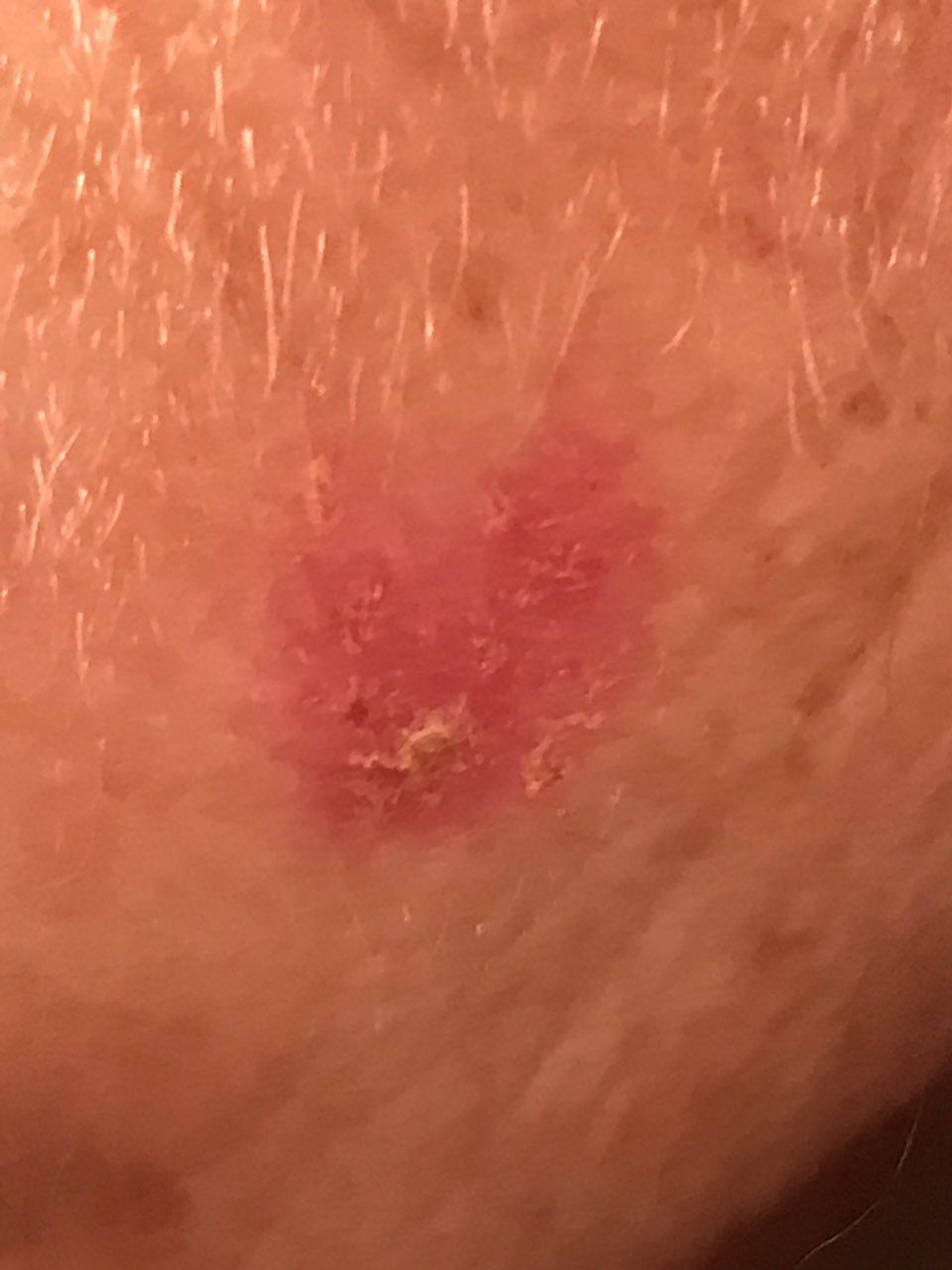
При визуальном осмотре болезни Боуэна определяются единичные, реже множественные или сгруппированные пятна или бляшки. Поверхность бляшки существенно отличается от текстуры обычной кожи: шероховатая, бугристая, бородавчатая, очагово покрыта корками, с эрозиями и признаками изъязвления. Над кожей практически не выступает (до 1 мм, края опухоли могут выступать больше).
Границы обычно четкие, но неровные. Форма неправильная, асимметричная. Окраска розовая, розово-красная, при появлении роговых масс — присоединяются серые оттенки, интенсивность которых зависит от степени выраженности кератоза в области опухоли.
Рост волос отсутствует в области очага.
Размеры варьируют от 4 мм до 40 мм. Сгруппированные структуры из нескольких очагов могут достигать и более крупных размеров. Увеличивается медленно, растет годами. Самостоятельной регрессии не происходит.
При пальпации определяется более плотное по сравнению с окружающей кожей, сухое образование с шелушением, корками. Корки обычно легко снимаются, под ними — эрозированная кожа с гиперемией. Субъективные ощущения обычно отсутствуют или незначительный зуд, жжение.
Располагаются очаги болезни Боуэна на туловище. Также с большой частотой поражается лицо, волосистая часть головы, шея, верхние конечности (область плечевого пояса и кисти).
Дерматоскопическое описание
При дерматоскопии очагов болезни Боуэна визуализируется:
- Большое количество сосудов в виде клубочков;
- Точечные сосуды на фоне однородного бледно-красного или розового окрашивания;
- Равномерное распределение сосудистых структур по всему образованию;
- Отсутствие пигментации.
Дифференциальная диагностика
Дифференциальная диагностика проводится с такими пигментными новообразованиями, как:
- Псориаз, экзема, дерматит;
- Себорейный кератоз;
- Актинический кератоз;
- Лентиго-меланома;
- Базально-клеточная карцинома;
- Сквамозно-клеточная карцинома.
Риски
Болезнь Боуэна — неинвазивный плоскоклеточный рак кожи (рак in situ). Главное отличие от обычной карциномы кожи — отсутствие прорастания базальной мембраны, то есть опухоль расположена в самых верхних слоях эпидермиса. В связи с этим некоторыми онкологическими школами болезнь Боуэна относится к облигатному предраковому состоянию: с течением времени рак in situ обязательно трансформируется в инвазивную форму рака, при этом опухолевые клетки прорастают сквозь базальную мембрану глубже в кожу.
Таким образом, сама по себе болезнь Боуэна имеет благоприятный прогноз при своевременном и адекватном лечении. При отсутствии правильного лечения и трансформации в инвазивный рак — последствия могут быть более серьезными.
Тактика
При выявлении подозрения или обнаружении первых признаков болезни Боуэна необходима консультация онколога. Онколог проводит дополнительные уточняющие тесты. В случае отсутствия достаточных клинических данных для однозначной постановки диагноза, иногда, выбирается тактика активного динамического наблюдения. Чаще выполняется иссечение или биопсия подозрительного образования с последующим гистологическим исследованием.
После гистологического подтверждения болезни Боуэна формируется план специального лечения.
В связи с тем, у пациентов с болезнью Боуэна увеличивается риск появления других злокачественных опухолей — рекомендуется регулярный тщательный осмотр кожи. При обнаружении подозрительных новообразований положительную роль играет фотофиксация их, что позволит в дальнейшем определить даже незначительные изменения внешнего вида. В этих же ситуациях показан осмотр дерматолога или онколога в весенний и осенний период (перед пляжным сезоном и после него). Большое значение имеет составление карты новообразований кожи, что существенно упрощает дальнейшее наблюдение, поиск новых образований или изменение уже существующих.
Лечение
Основной метод лечения — хирургический: широкое иссечение опухолевого очага. Это наиболее эффективный метод с низким риском локального рецидива.
Другой эффективный и общепризнанный метод — короткофокусная рентгеновская терапия (лучевая терапия). Обычно применяется для лечения очагов до 20 мм.
Применение других методов локального воздействия (локальная химиотерапия, лазерное удаление или криодеструкция) не рекомендуется в связи с высоким риском рецидива и последующей более быстрой трансформацией в инвазивные формы рака.
Профилактика
Профилактика появления болезни Боуэна и его трансформации в инвазивные формы рака заключается в щадящем и бережном отношении к коже:
- Ограничение ультрафиолетового облучения (солярий, солнечный загар);
- Использование защитных кремов в периоды активного солнца;
- Исключение хронической травматизации кожи;
- Ограничение или исключение ионизирующий излучений, профессиональных вредностей;
- Соблюдение техники безопасности при работе с повреждающими кожу факторами;
- Личная гигиена и элементарная осведомленность в отношении новообразований кожи.
Также необходим регулярный осмотр кожных покровов, своевременная консультация специалиста при возникновении внешних изменений в опухолях кожи и удаление потенциально опасных новообразований.