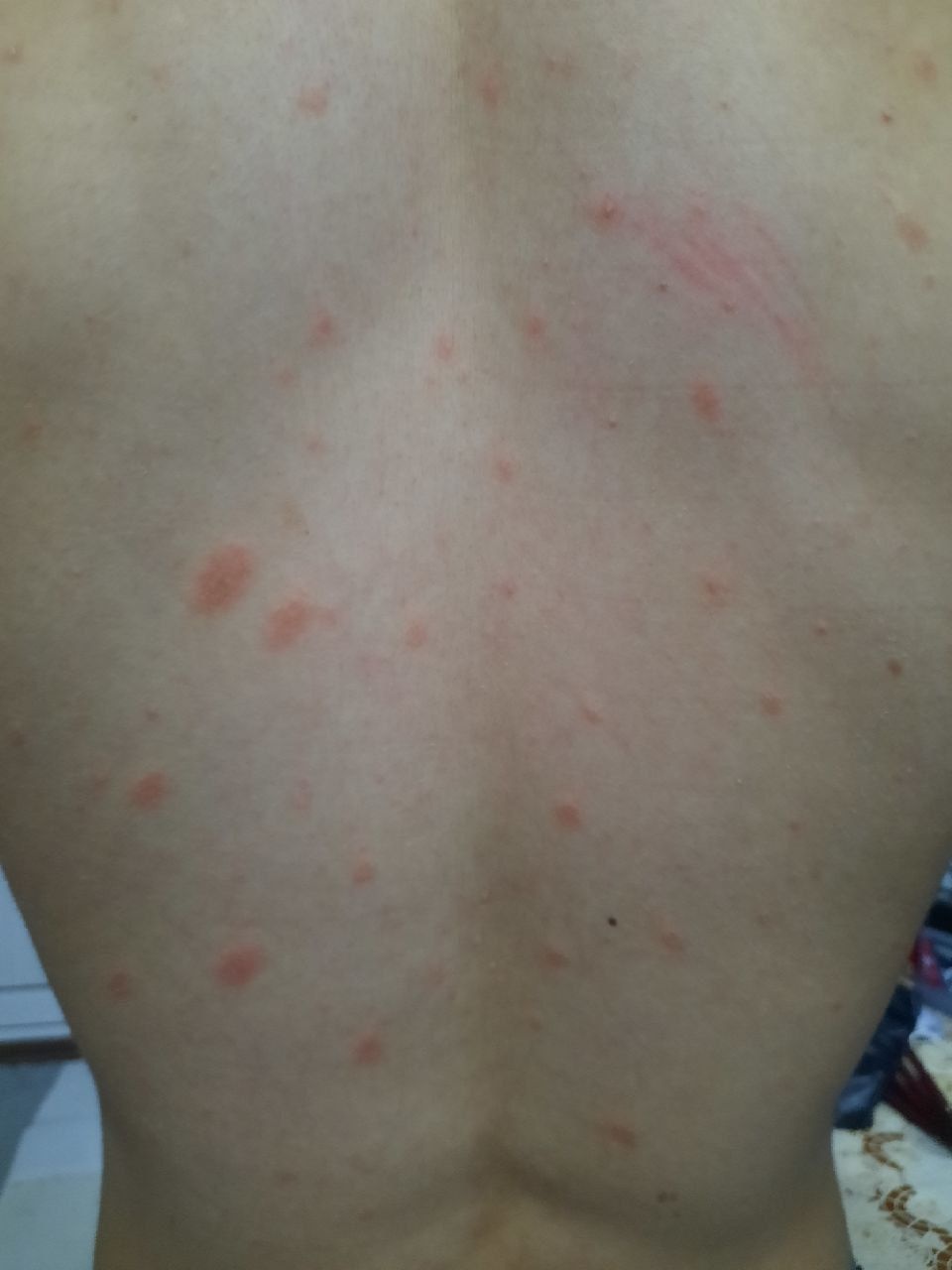
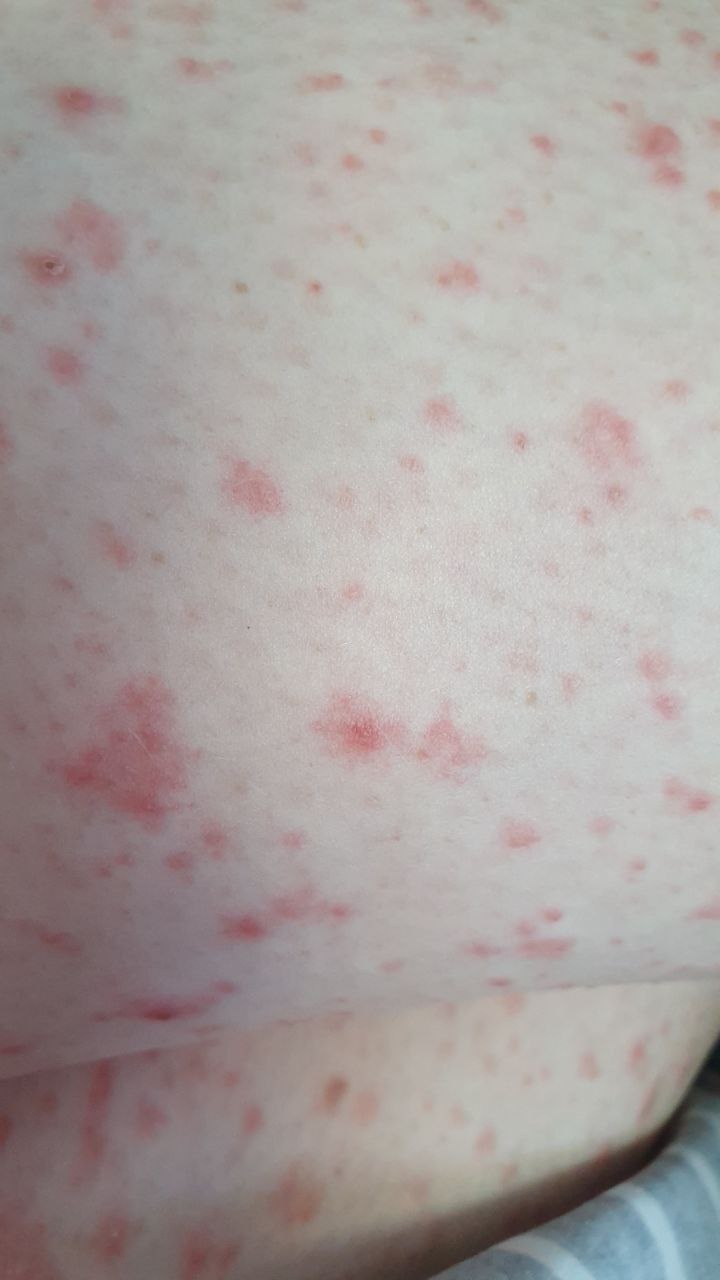
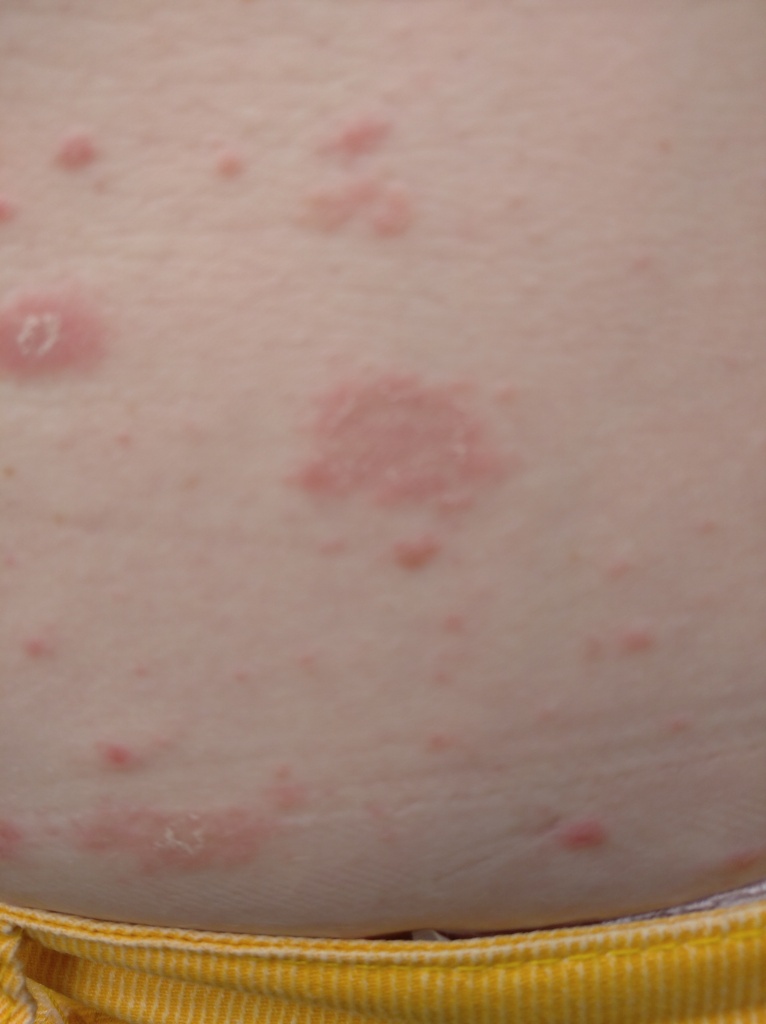
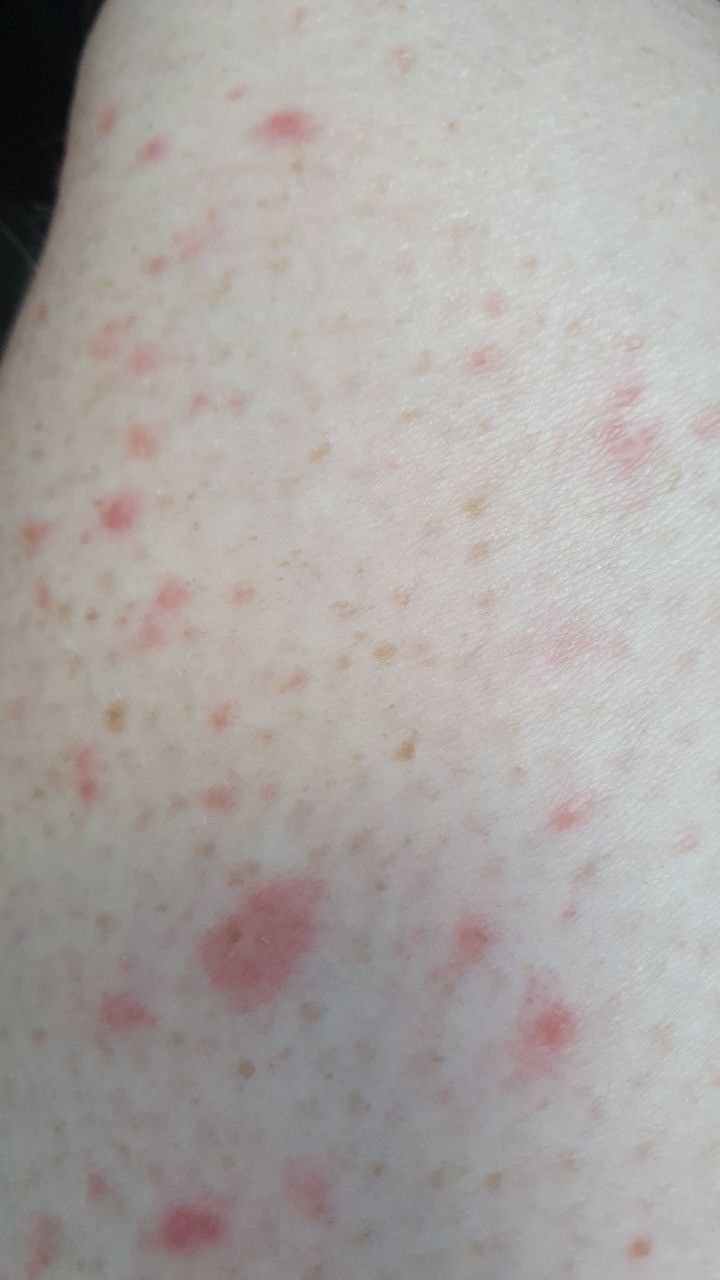
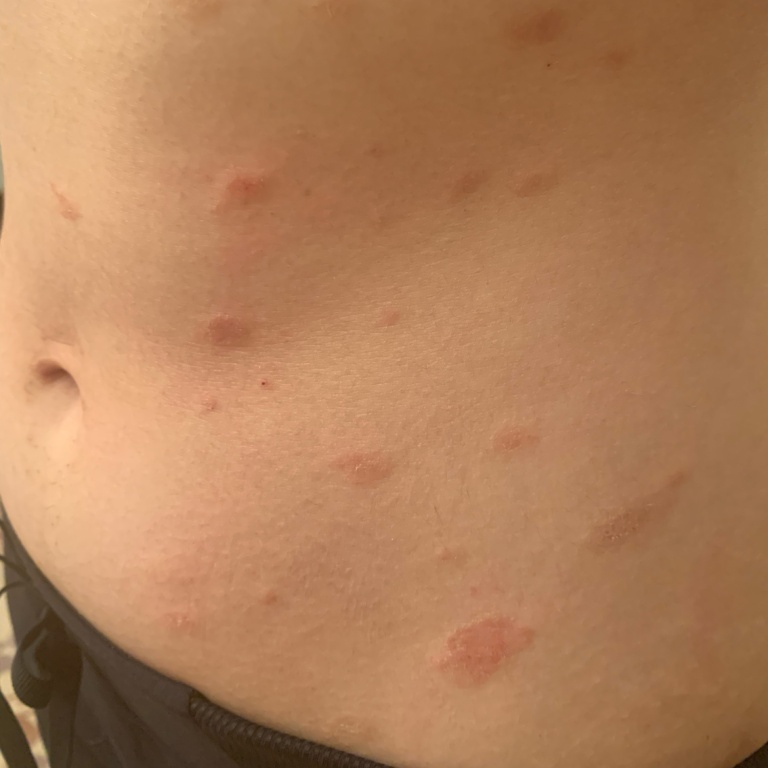
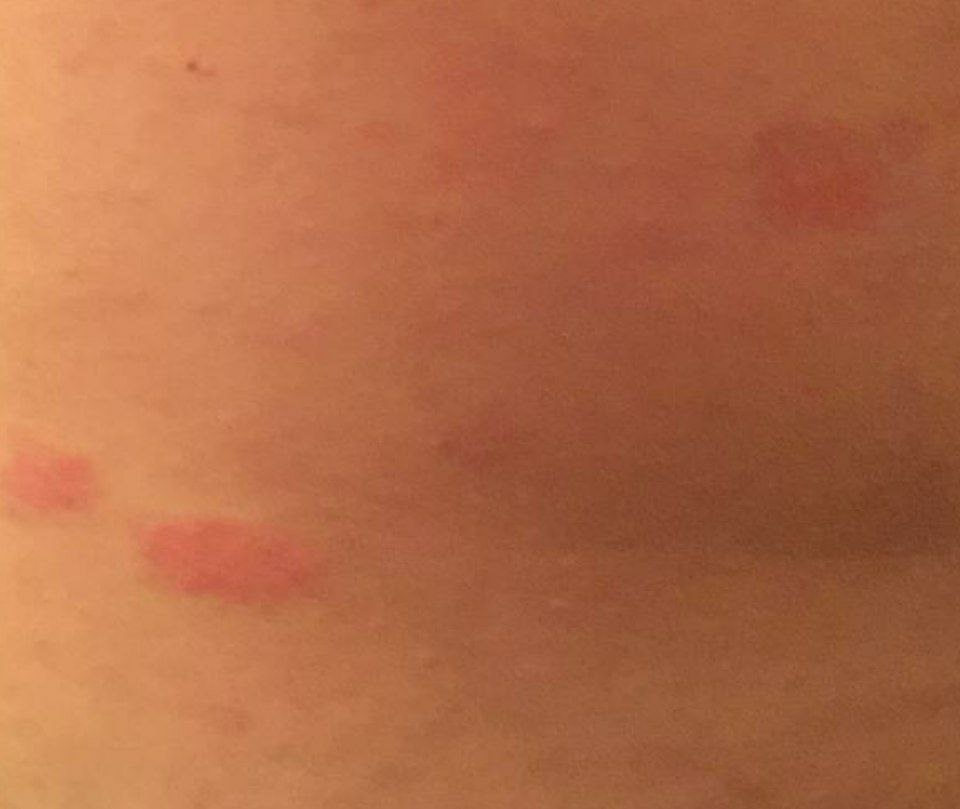
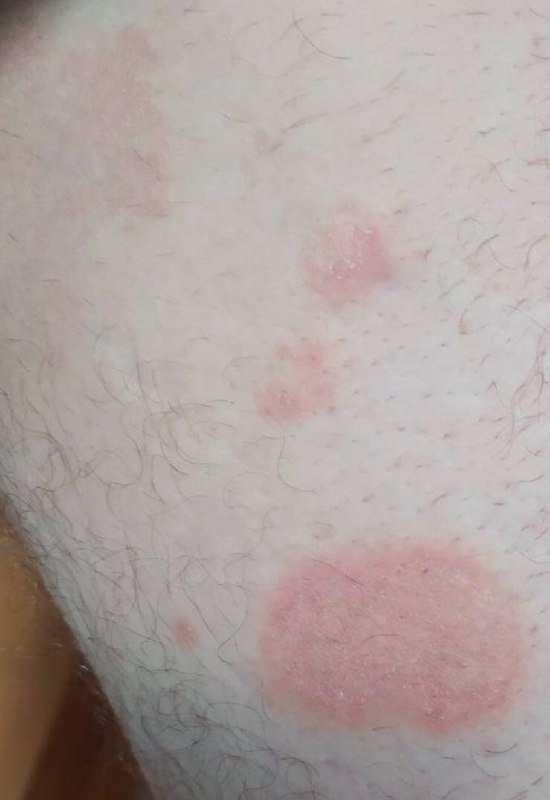
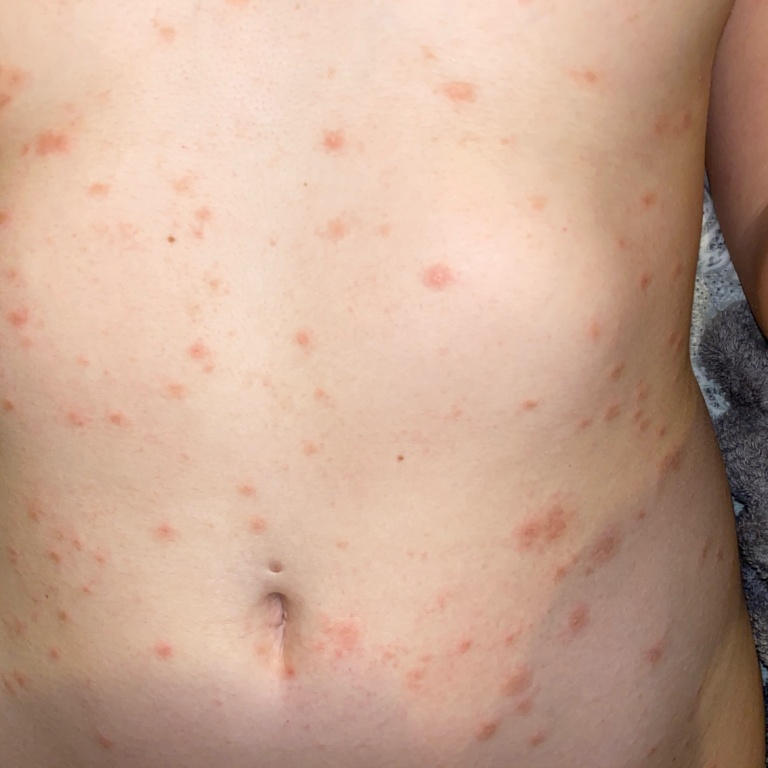
Розовый лишай — это разновидность кожной сыпи. Начинается заболевание с одного большого круглого или овального пятна розового цвета с размерами около 2 см или более (так называемая материнская бляшка). Материнская бляшка с течением времени начинает желтеть, как бы сморщивается, появляется шелушение.
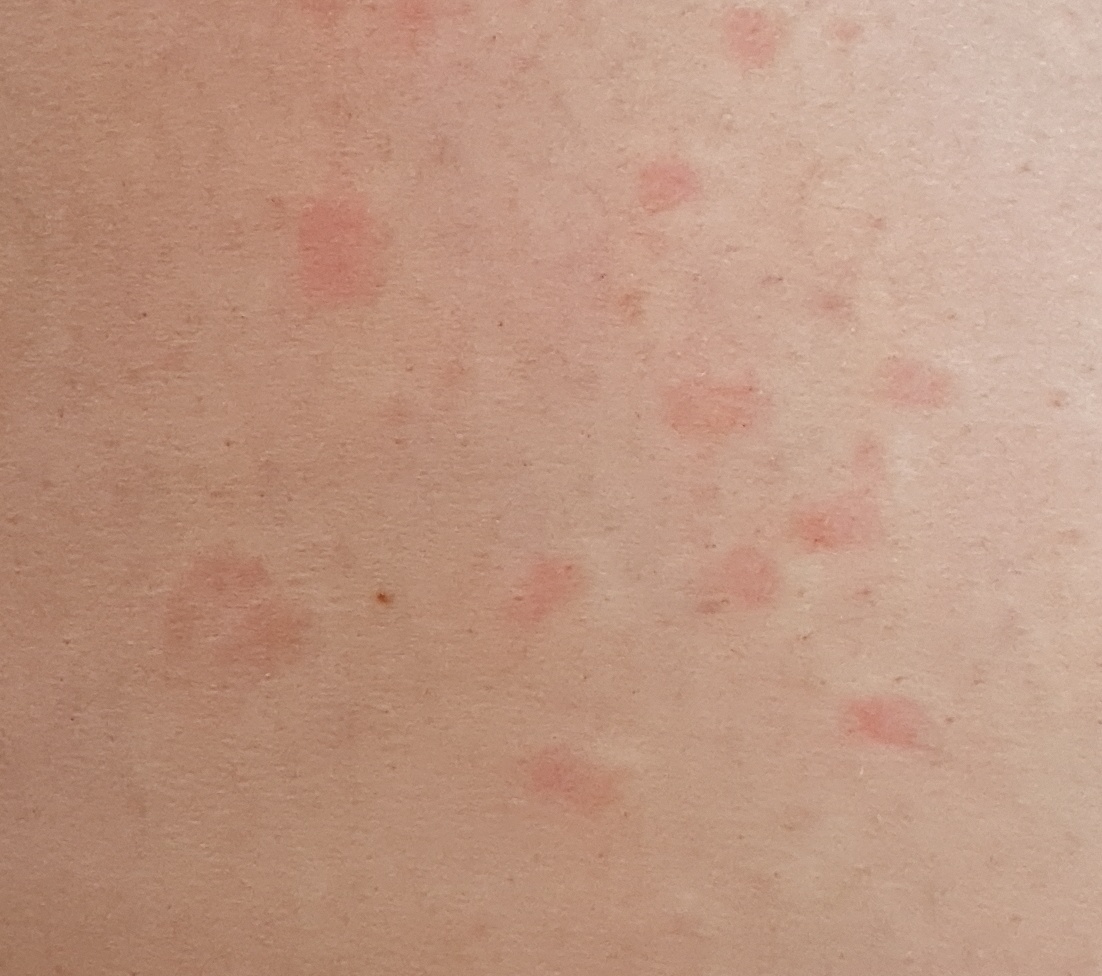
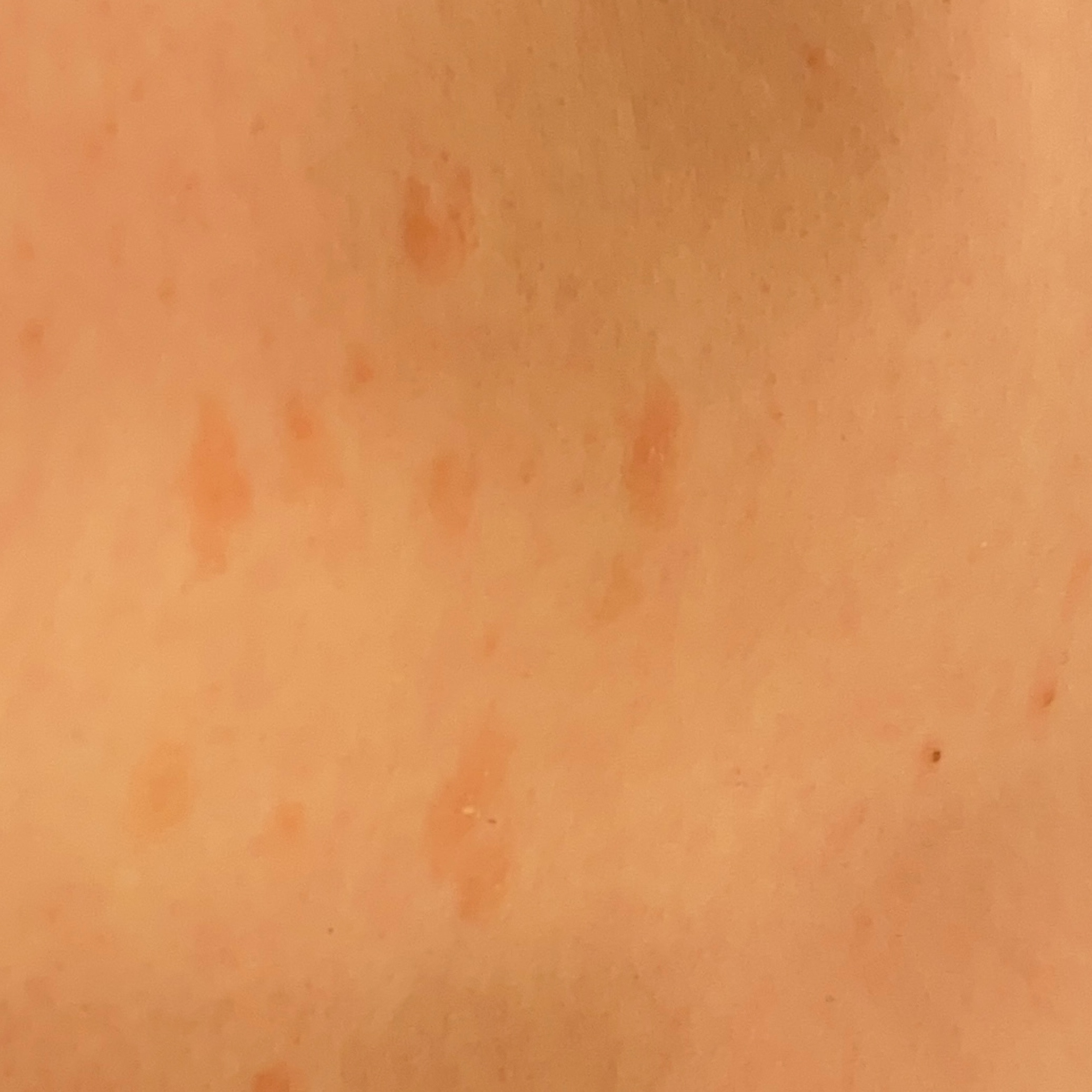
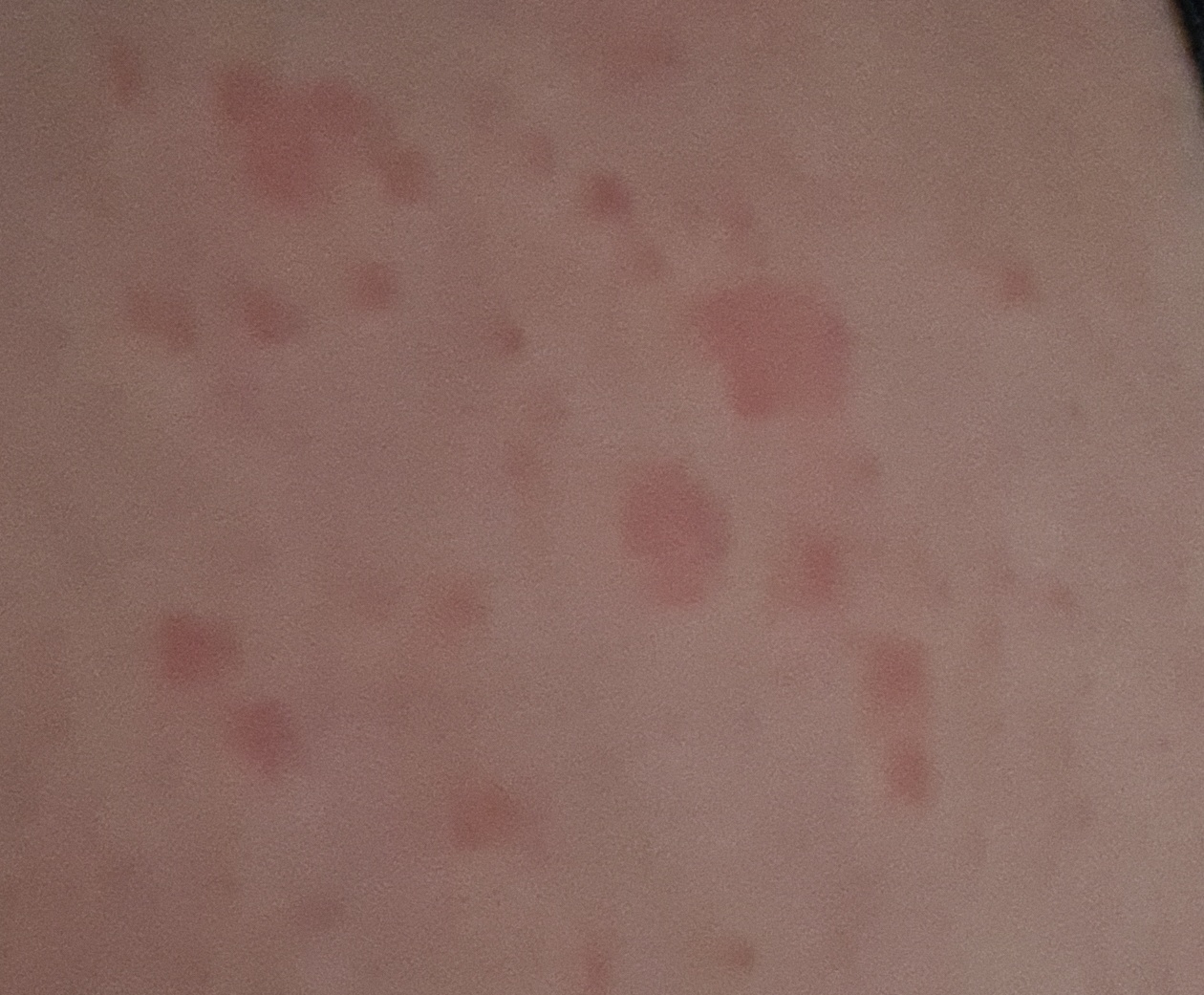
Спустя несколько дней на туловище начинают появляться другие, более мелкие (обычно не более 1 см) розовые пятна. Сыпь чаще всего появляется на груди, спине и животе у людей в возрасте от 10 до 35 лет. Период от появления материнской бляшки до исчезновения последнего пятна составляет примерно 1-3 месяца.
При обычном течении розовый лишай, как правило, не вызывает серьезных осложнений и не передается от человека к человеку при контакте.
Причины розового лишая
На сегодняшний день конкретной причины возникновения розового лишая не установлено. В отличие от многих других кожных заболеваний, это не аллергическая реакция, грибковая или бактериальная природа сыпи также не установлена. Некоторыми дерматологическими школами рассматривается вирусная этиология, в частности – герметическая инфекция, однако окончательно это не доказано.
Симптомы розового лишая
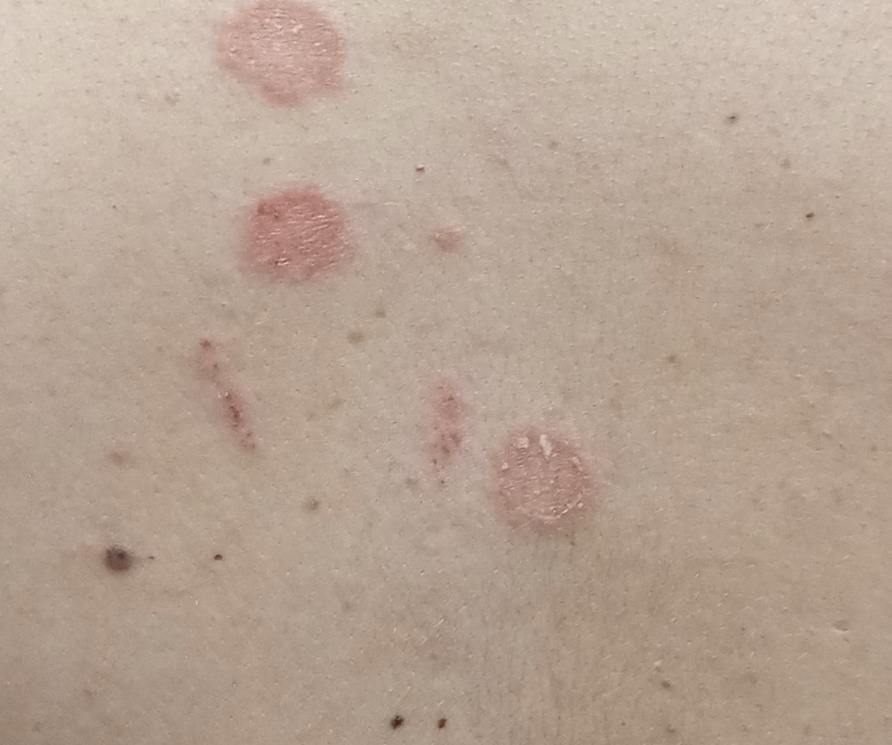
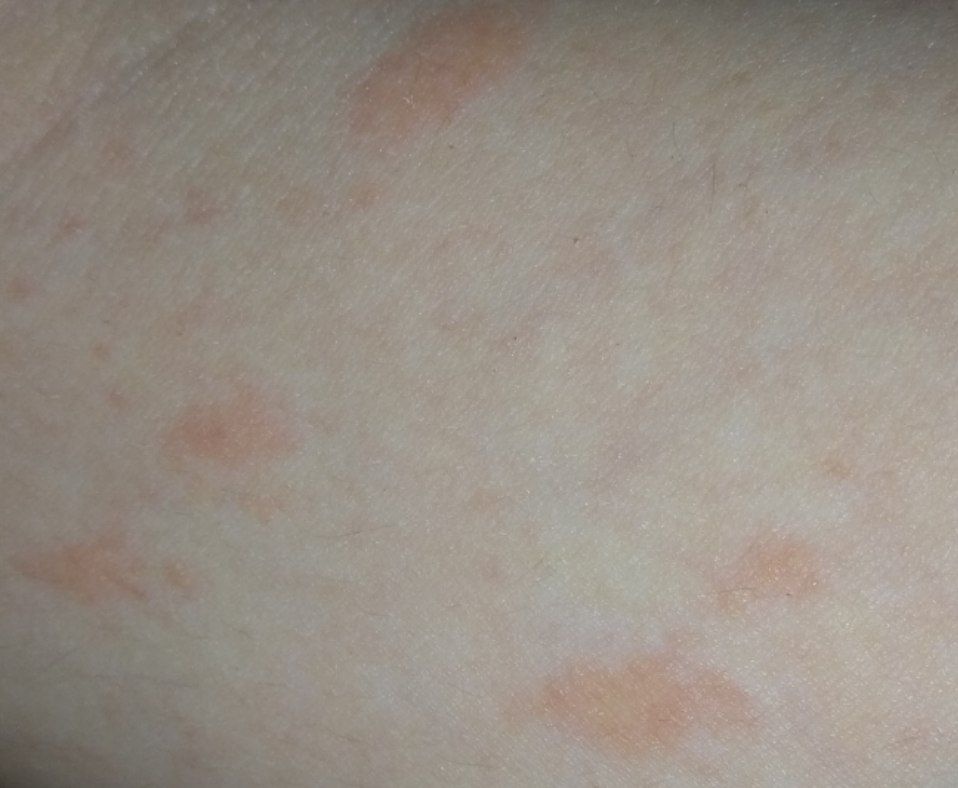
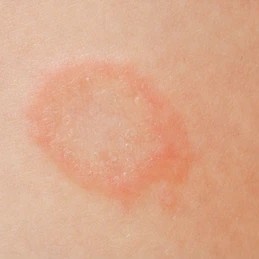
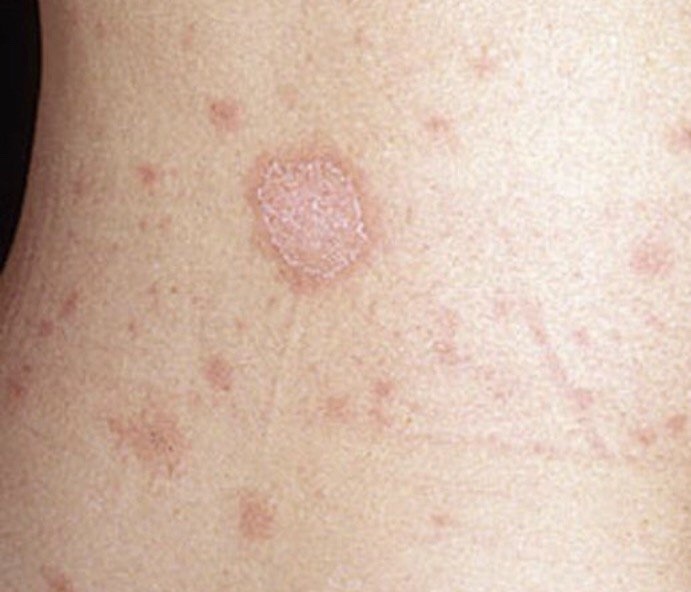
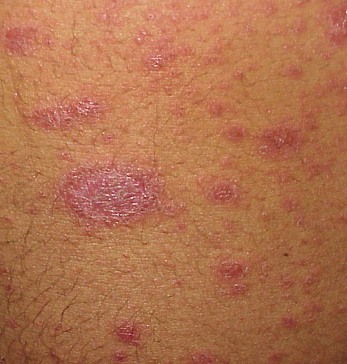
Сыпь часто начинается с одного круглого или овального розового пятна с приподнятым краем (предвестник, материнская бляшка). Позже, начиная в центральной части этого пятна появляется шелушение, а цвет приобретает желтые оттенки.
Размер материнской бляшки примерно составляет 2 — 10 см.
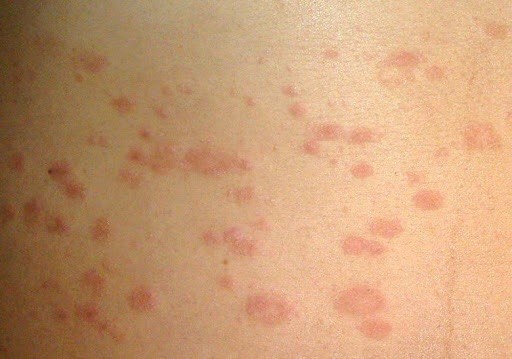
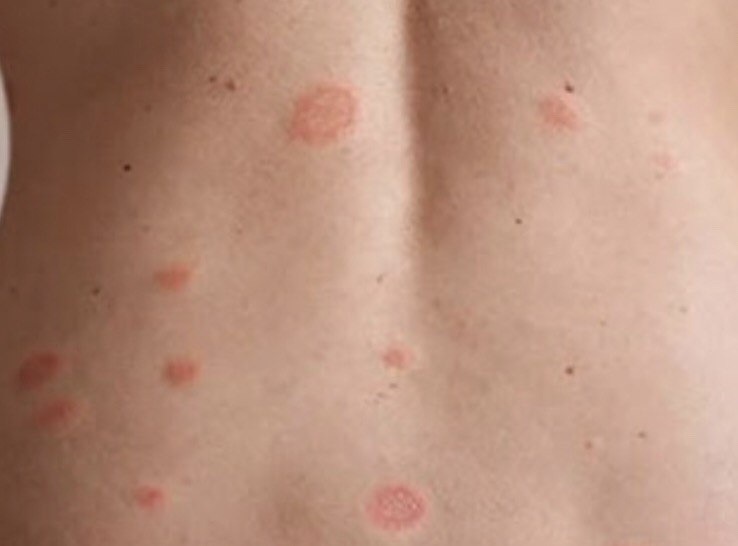
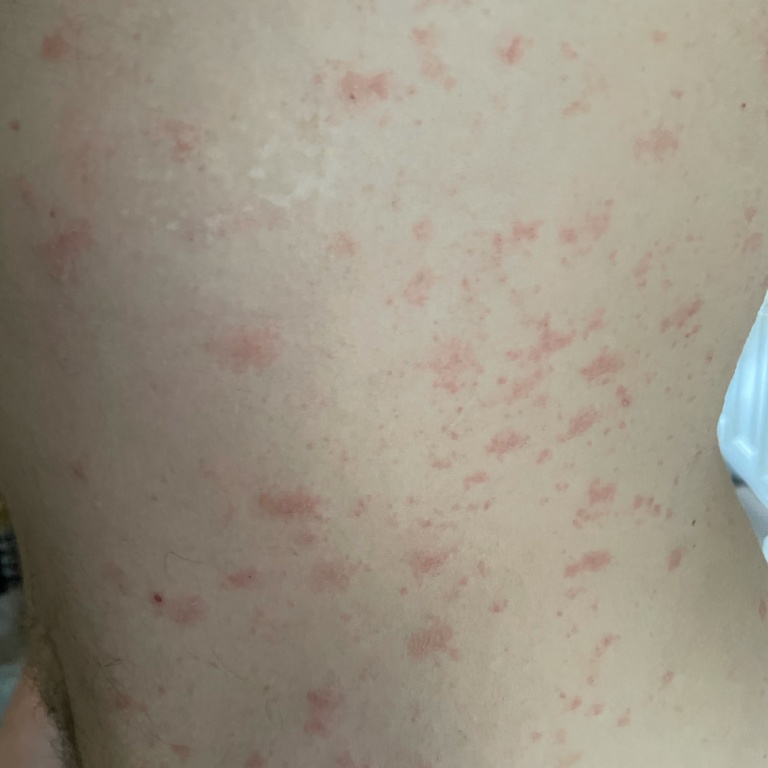
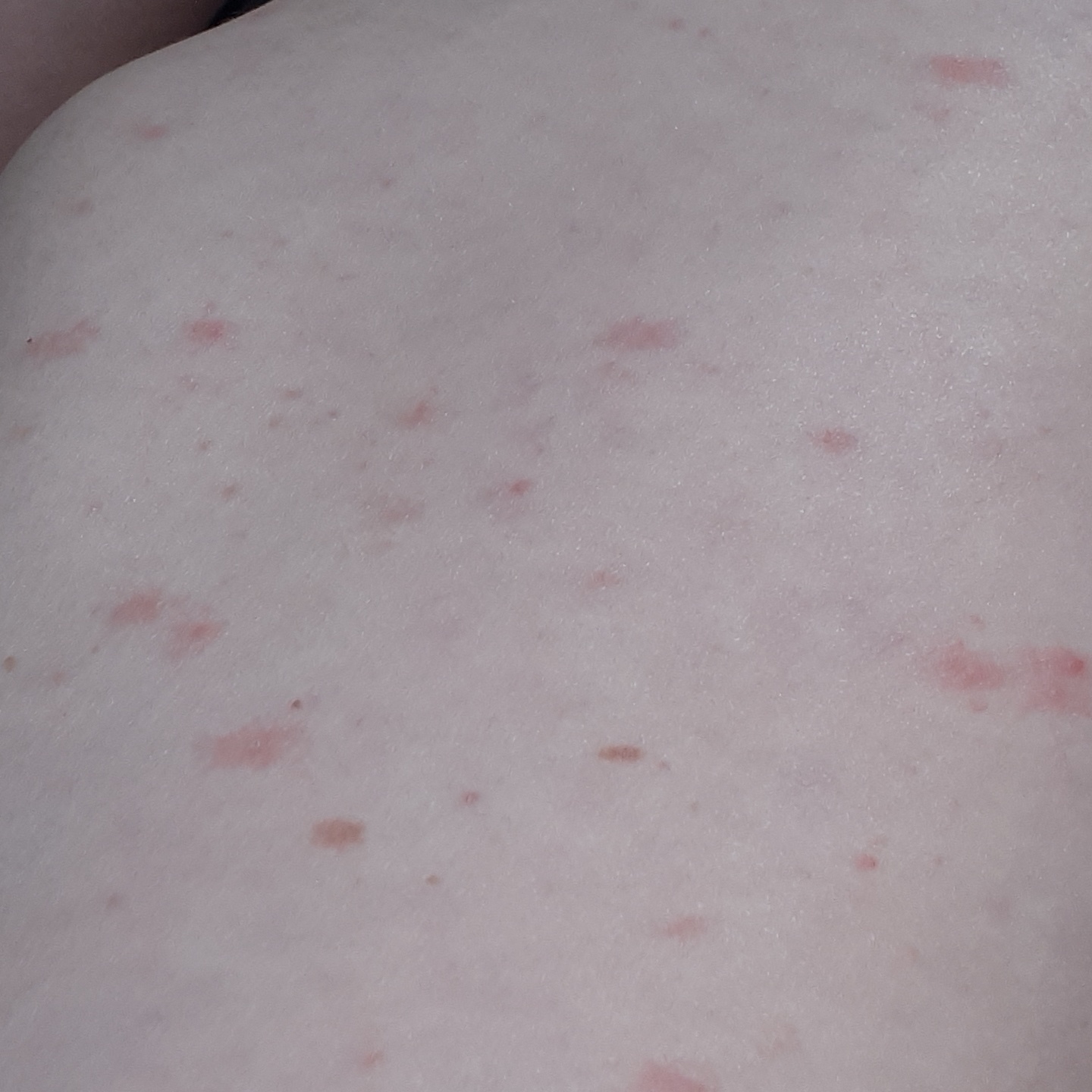
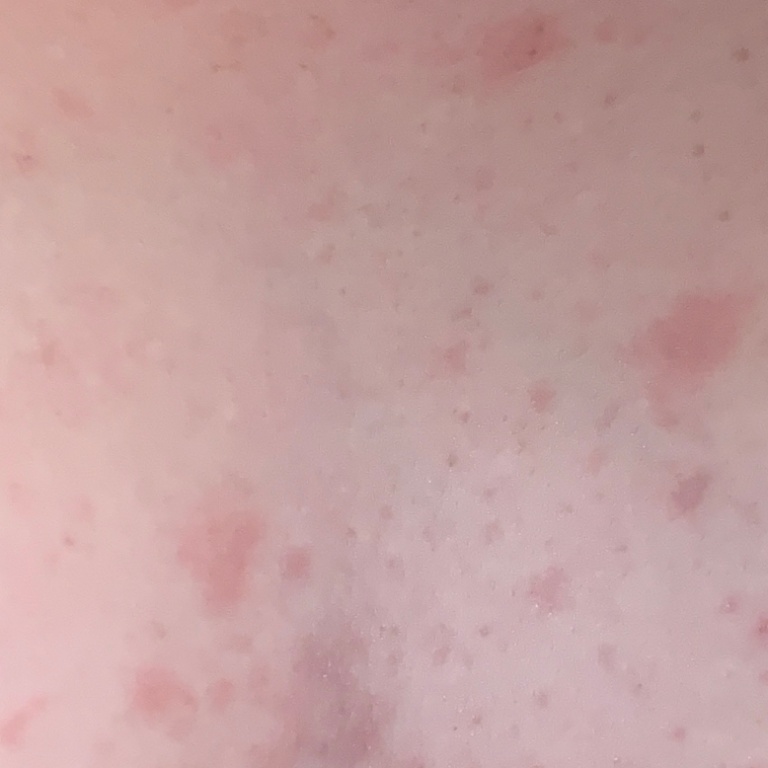
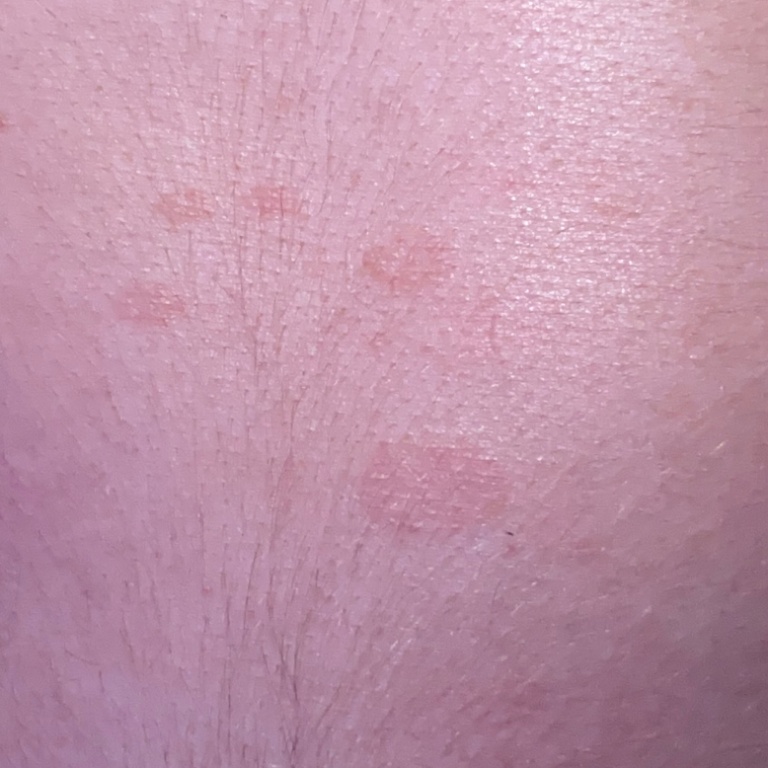
Спустя несколько дней или недель на животе, груди, спине, руках и ногах появляются сгруппированные более мелкие овальные пятна розового цвета от 1 до 2 см. Эти пятна могут распространяются на шею, совсем редко – на лицо. Постепенно в центре пятен выявляются едва заметные сухие складчатые чешуйки, а по периферии отмечается кайма без шелушения.
Пятна на спине часто бывают овальной или вытянутой формы, расположены вертикально и под углом по отношению к позвоночнику, что создает вид «ели».
Примерно у половины пациентов с розовым лишаем возникает легкий зуд, который не доставляет серьезных проблем, однако при длительном течении болезни может ухудшать качество жизни.
Сыпь обычно держится от 6 до 8 недель, но может длиться и несколько месяцев.
В редких случаях сыпь может принимать другие формы. Округлые папулы могут наблюдаться у маленьких детей, беременных женщин и людей с темной кожей. Волдыри (везикулярная сыпь) могут наблюдаться у младенцев и детей младшего возраста. У некоторых людей материнская бляшка может или вовсе отсутствовать, или присутствовать две.
Перед началом заболевания пациенты обычно отмечают чувство усталости или гриппоподобные симптом: головная боль, боль в горле, снижение аппетита, слабость, тошнота.
Дифференциальная диагностика
Сыпь при розовом лишае может быть похожей на сыпь, наблюдаемую при других кожных заболеваниях, включая стригущий лишай, разноцветный лишай, экзему и псориаз.
Аналогичная сыпь может быть проявлением непереносимости некоторых лекарственных препаратов или воздействием на организм других токсических веществ.
Появление сыпи на ладонях или подошвах ног может быть признаком более серьезных заболеваний, чем розовый лишай. В таких ситуациях осмотр дерматолога обязателен.
Диагностика розового лишая
Для диагностики розового лишая часто достаточно визуального осмотра. Однако процесс постановки диагноза может быть затруднен, когда виден только предвестник (материнская бляшка). В этот период течения болезни розовый лишай часто ошибочно принимают за стригущий лишай или экзему. После появления мелкой сыпи диагноз становится очевиден.
Если диагноз неясен, могут проводиться дополнительные тесты для исключения грибкового поражения кожи (тест на гидроксид калия (КОН)) или других заболеваний (посев, биопсия).
Лечение розового лишая
Обычно розовый лишай не требует специального лечения: сыпь самостоятельно проходит через 1-3 месяца. Если возникает зуд, могут быть назначены специальные лосьоны. При появлении выраженных симптомов воспаления, сильного зуда – применяются местные противовоспалительные препараты, кортикостероиды.
Иногда назначаются противовирусные препараты (например, ацикловир). Раннее начало приема этих лекарственных средств (в самом начале появления сыпи) позволяет сократить длительность заболевания и выраженность симптомов.
Если сыпь держится более 3 месяцев – необходима обязательная повторная консультация дерматолога.
Снижение выраженности зуда в в домашних условиях:
- Исключить перегрев и высокие температуры в помещении;
- Свободная хлопковая одежда;
- Прохладный или теплый душ (избегать горячих ванн);
- Применение безрецептурных кремов с гидрокортизоном для лечения небольших зудящих участков (строго в соответствии с инструкцией);
- Возможно применение безрецептурных антигистаминных препаратов;
- Использование увлажняющих кремов или лосьонов с каламином;
- На период болезни применять только мягкие, щадящие мыла (например, детское).