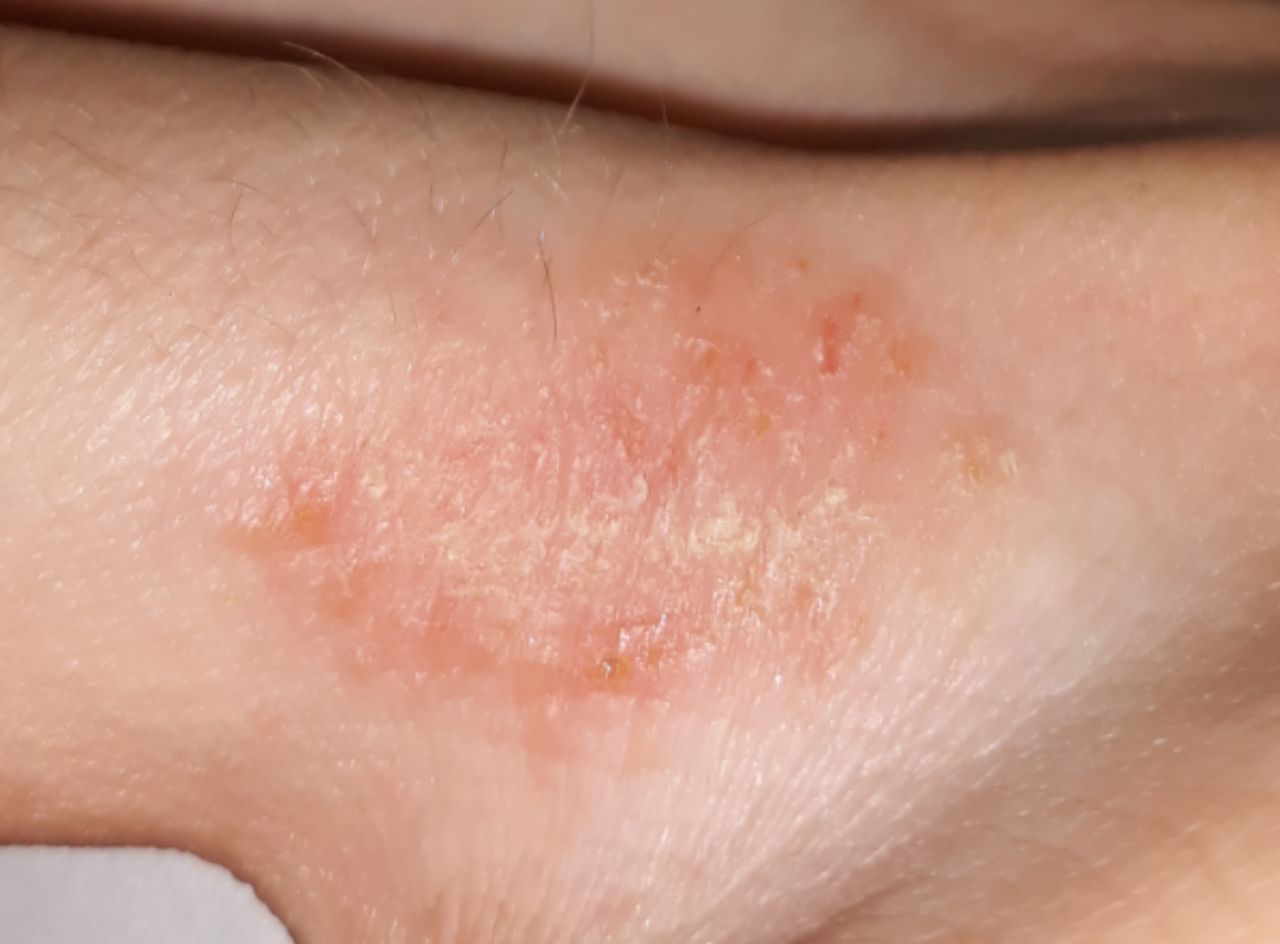
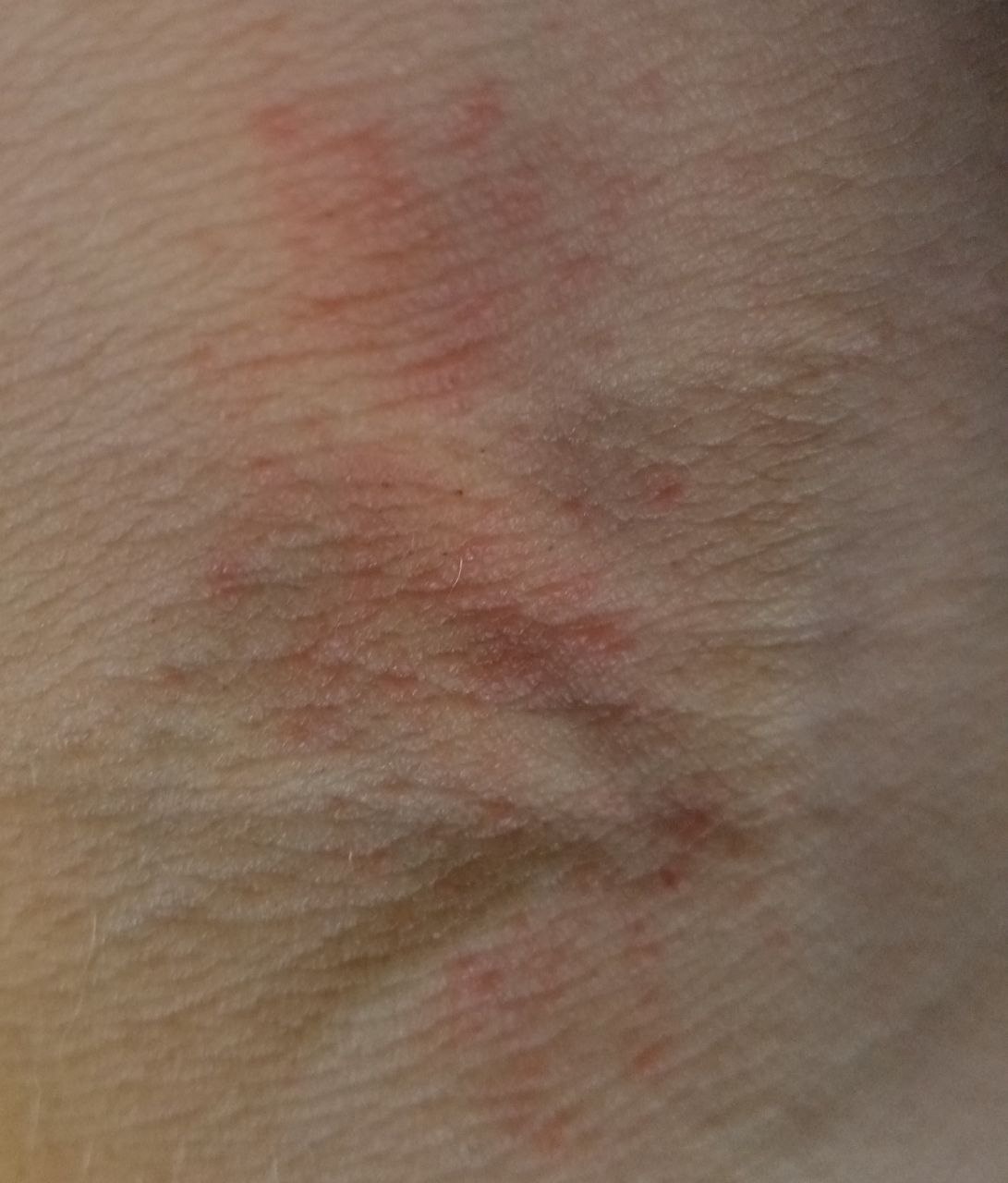
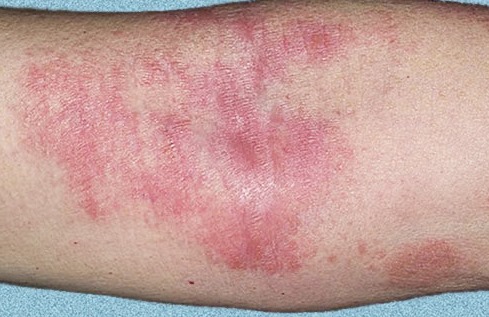
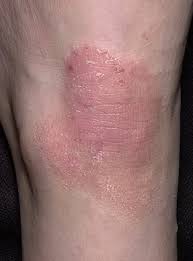
La dermatite atopique (syn : eczéma atopique, eczéma endogène, neurodermite diffuse) est une inflammation aiguë, subaiguë ou chronique de l’épiderme et du derme, provoquant de fortes démangeaisons. Les antécédents ou les parents proches présentent souvent d’autres maladies allergiques (pollinose, asthme bronchique, rhinite allergique). Il s’agit de la maladie dite atopique. En grec, « atopie » signifie « sans lieu » ; en médecine, ce concept regroupe une prédisposition héréditaire à la dermatite atopique, à l’asthme bronchique et à la rhinite allergique.
- Chez 60 % des patients, la maladie se déclare au cours de la première année, le plus souvent au cours du troisième mois de vie.
- Les hommes sont un peu plus souvent touchés dans la petite enfance et l’enfance, tandis que les femmes le sont plus souvent à l’adolescence.
- 70 % des patients ont des antécédents de rhinite allergique, de pollinose, d’asthme bronchique ou ont des parents proches qui en sont atteints.
- Chez la plupart des patients, la maladie se déclare avant l’âge de 12 ans, à l’âge adulte le début de la maladie est très rare.
- L’évolution est chronique, récurrente, avec des exacerbations périodiques.
- Des exacerbations saisonnières d’allergies aux allergènes aéroportés (tels que le pollen) sont observées.
Facteurs déclenchants
- Allergènes : contact, air, aliments.
- Sécheresse de la peau due au lavage fréquent du corps et des mains.
- Surcharge émotionnelle.
- Changements hormonaux : grossesse, menstruation, troubles de la thyroïde.
- Infections : Staphylococcus aureus, streptocoques du groupe A, dermatophytose, candidose, herpès.
- Maladies parasitaires (ascaridiose, giardiase, opisthorchiase, entérobiase, toxocarose).
- Période de l’année : dans les climats tempérés, on observe une amélioration en été et une aggravation en hiver.
- Vêtements, en particulier les tissus en laine (les démangeaisons augmentent après avoir été enlevés), les couvertures en laine, les oreillers en plumes.
Pathogénie
Réactions allergiques de type immédiat : l’interaction de l’allergène avec les anticorps IgE fixés à la surface des basophiles et des mastocytes entraîne l’activation de ces cellules et la libération de substances vasoactives. Le rôle des IgE dans la pathogenèse de la dermatite atopique n’est pas entièrement clair, mais il a été établi que les cellules de Langerhans (cellules spécialisées de l’épiderme) portent des récepteurs d’IgE à haute affinité et semblent être les médiateurs d’une réponse inflammatoire de la peau.
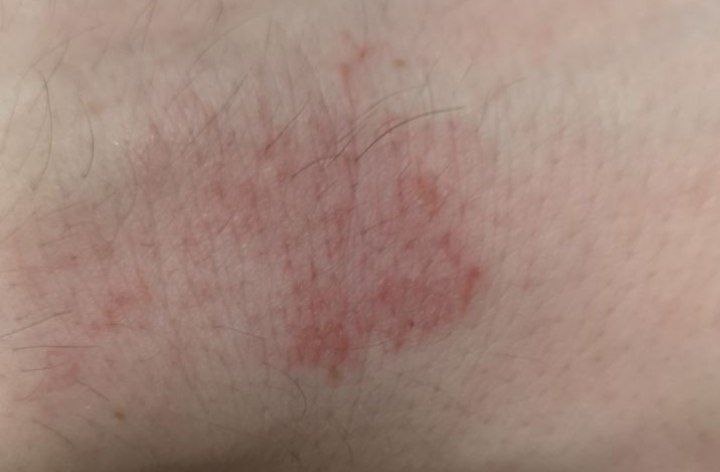
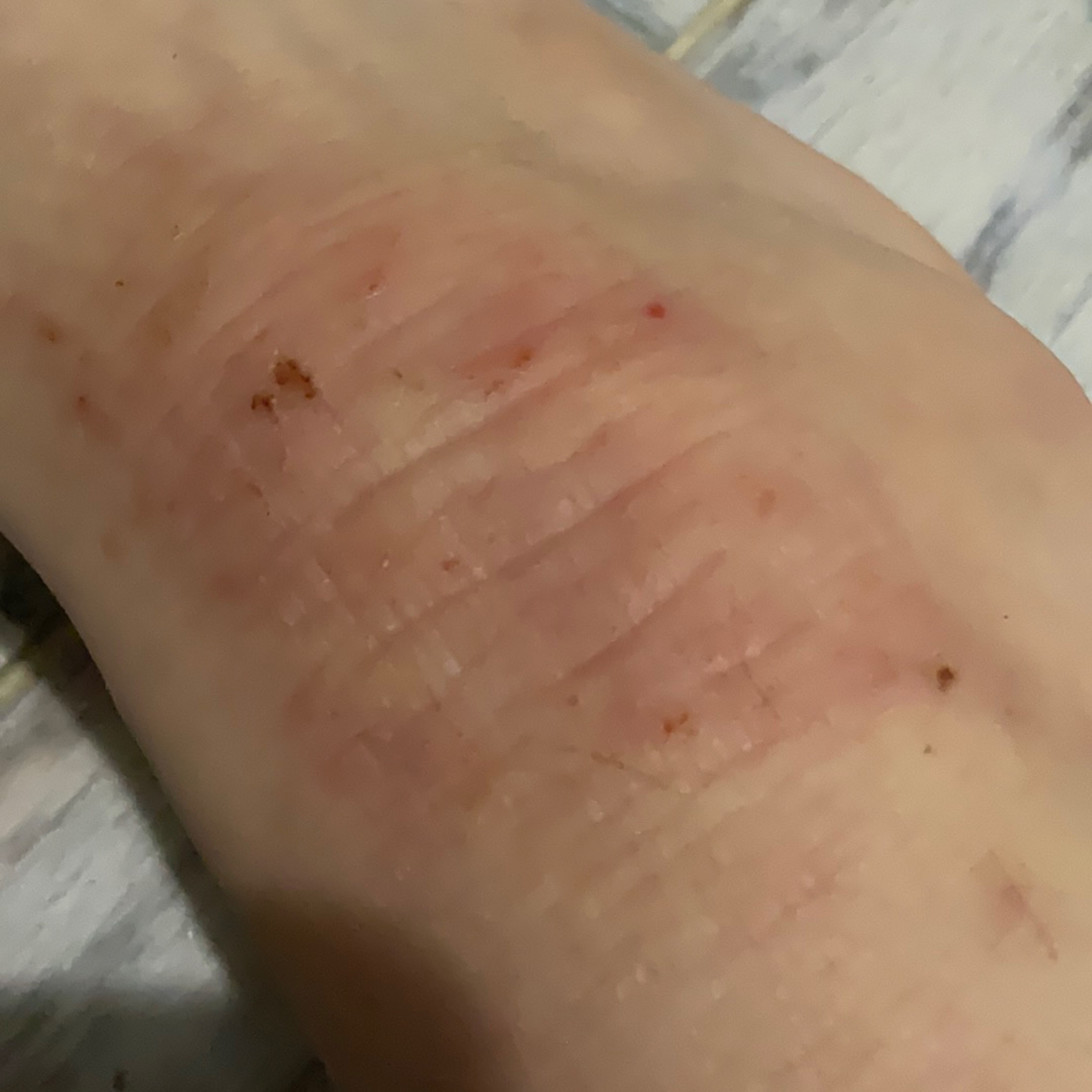
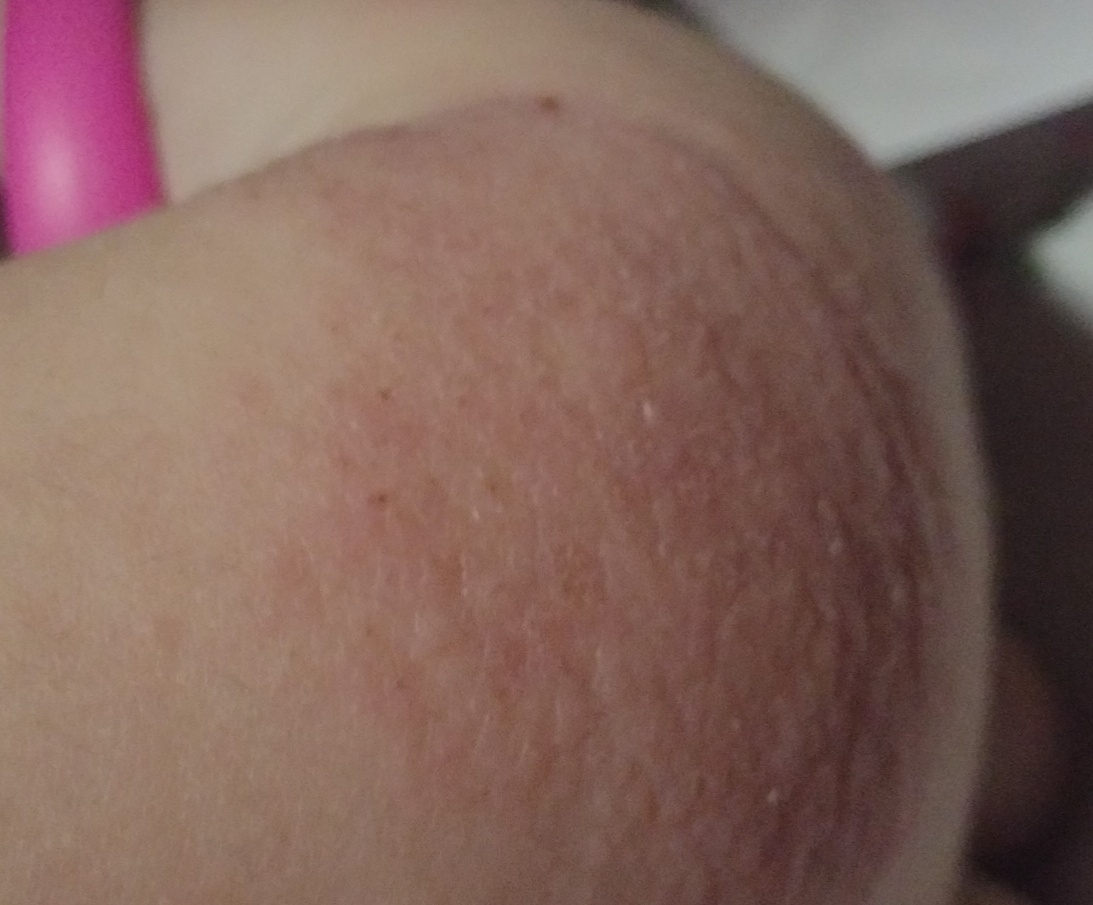
Symptômes de la dermatite atopique
Subjectifs
- Peau sèche.
- Le principal symptôme est la démangeaison de la peau. Le fait de se gratter constamment crée un cercle vicieux : démangeaisons -> grattage -> éruption -> démangeaisons.
- La lichénisation se développe progressivement.
Objectif
Localisation typique :
- surfaces de flexion des articulations,
- les faces antérieures et latérales du cou,
- le visage (paupières, front),
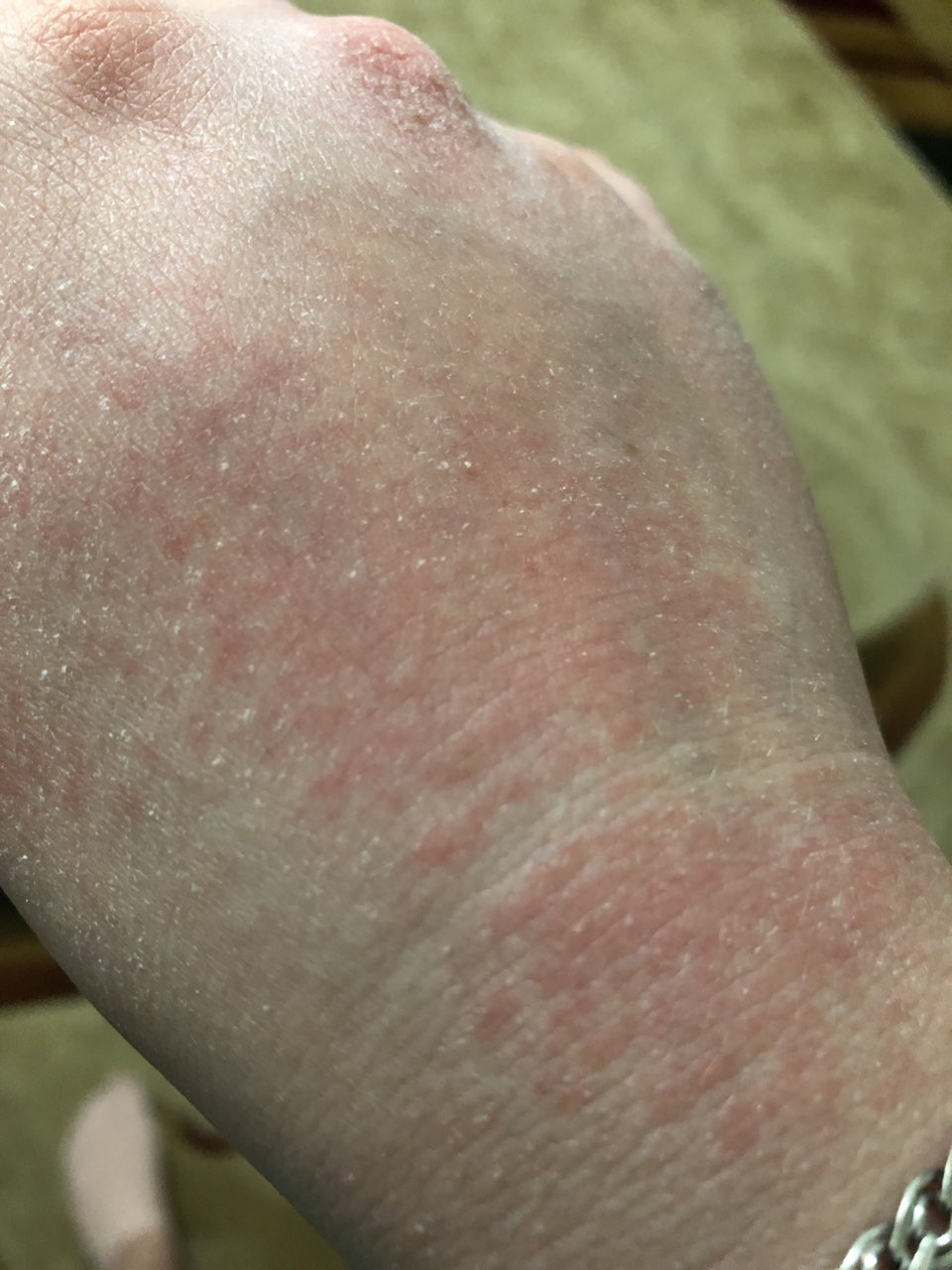
- les poignets,
- le dos des mains et les pieds,
- Dans les cas graves, une lésion généralisée.
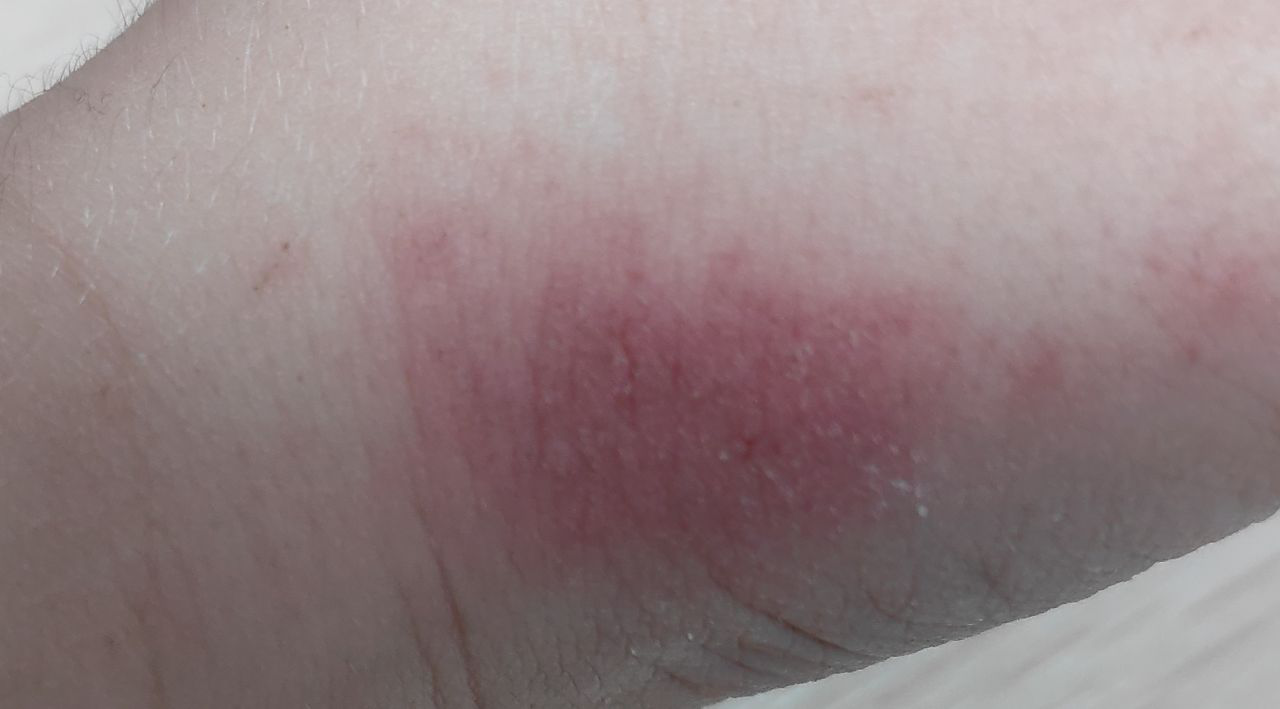
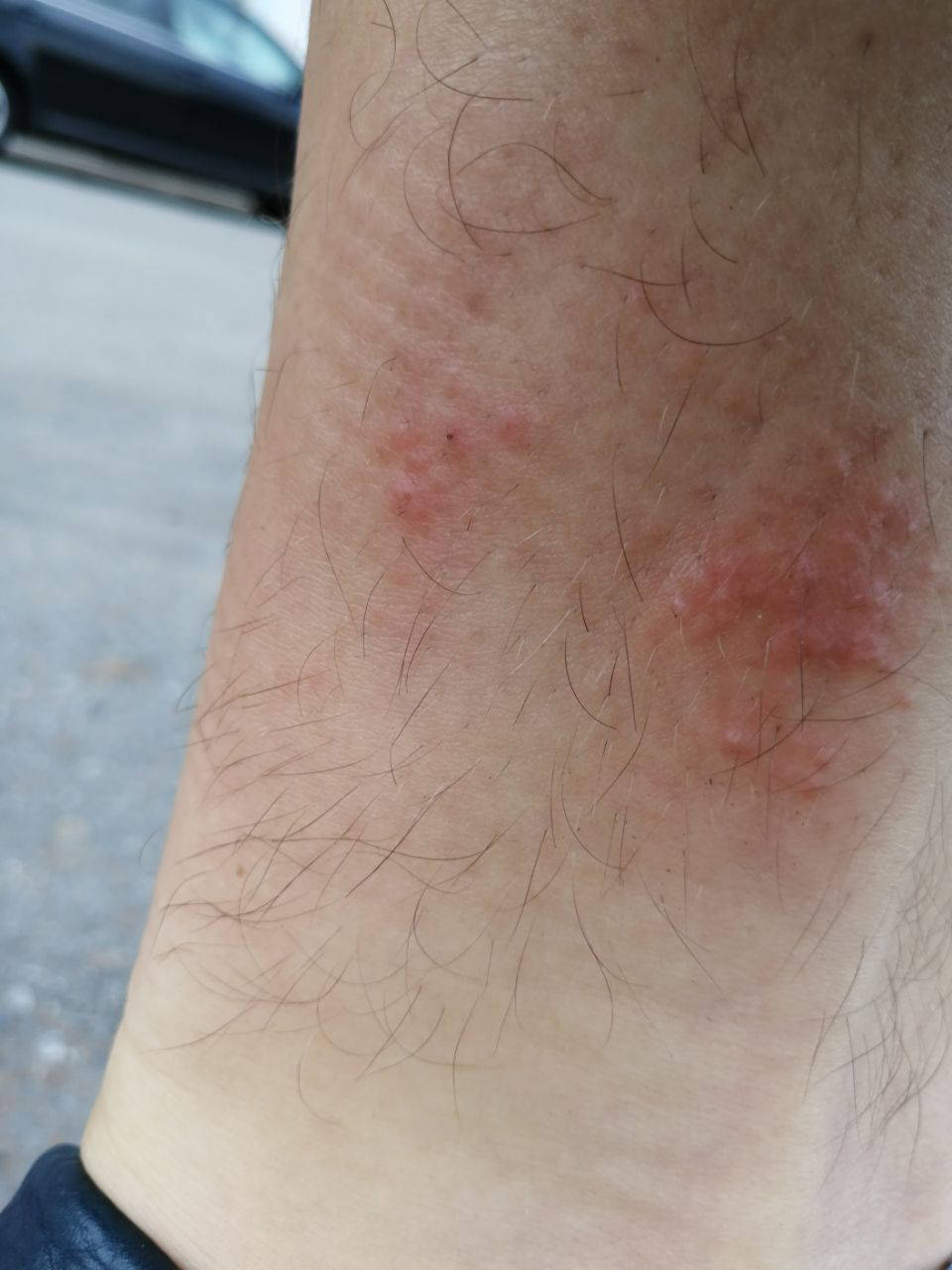
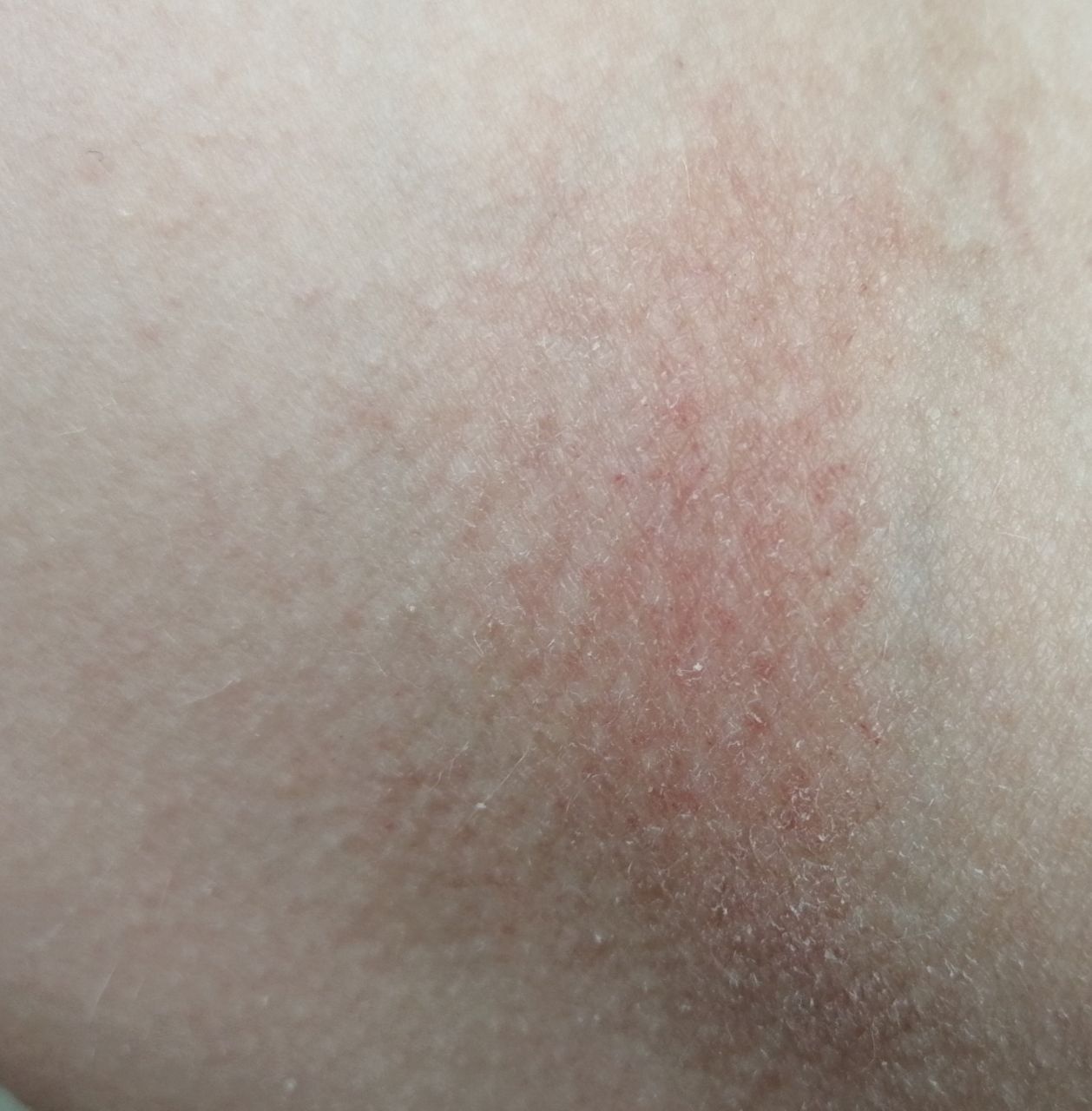
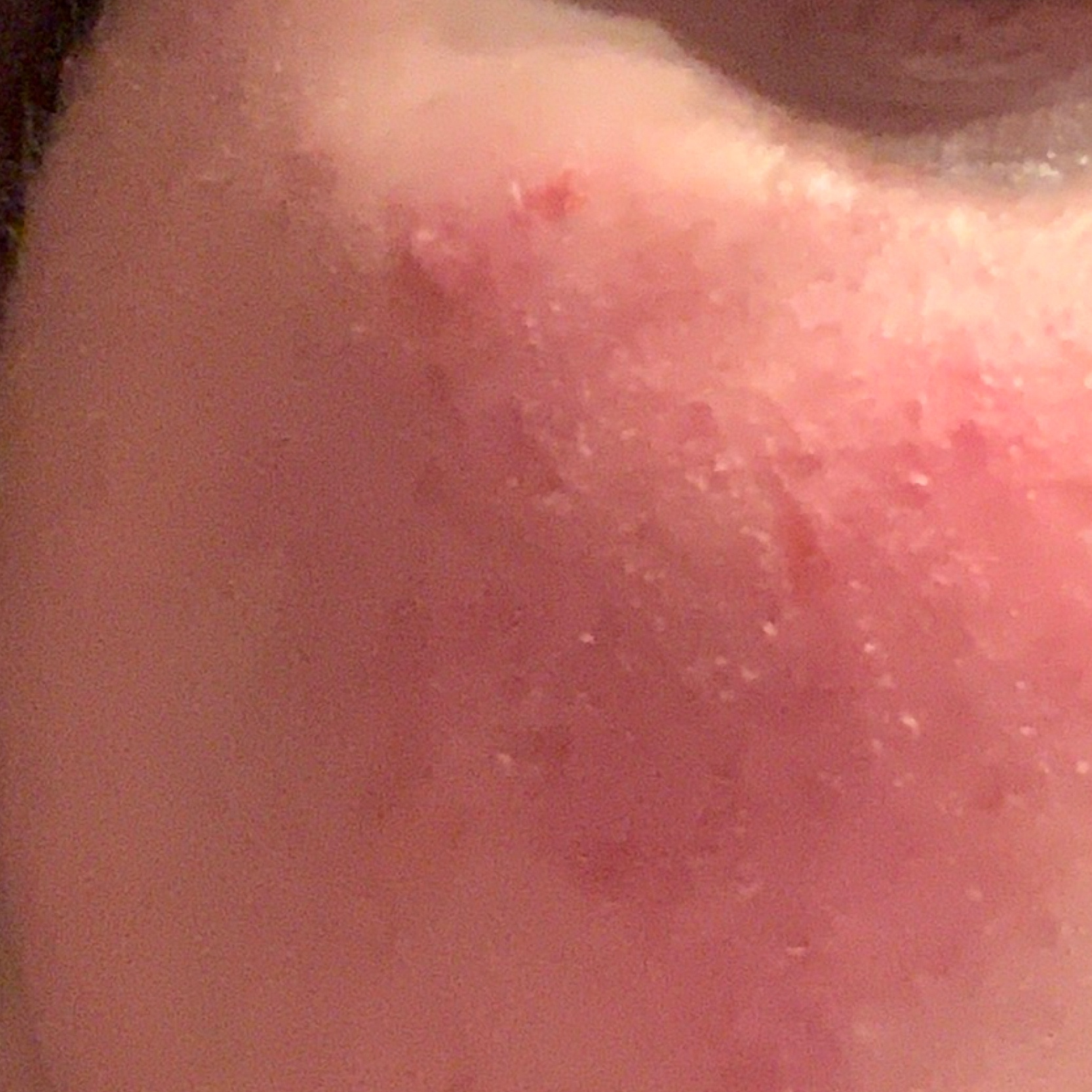
La phase aiguë :
- Taches rouges à bords flous, papules et plaques, souvent desquamantes.
- Gonflement généralisé (la peau a l’air gonflée, bouffie).
- Érosion, buvardage et croûtes.
- Les excoriations sont le résultat du grattage.
- Infections secondaires causées par Staphylococcus aureus.
- Pustules (généralement percées au centre par un poil).
- Lié au liège.
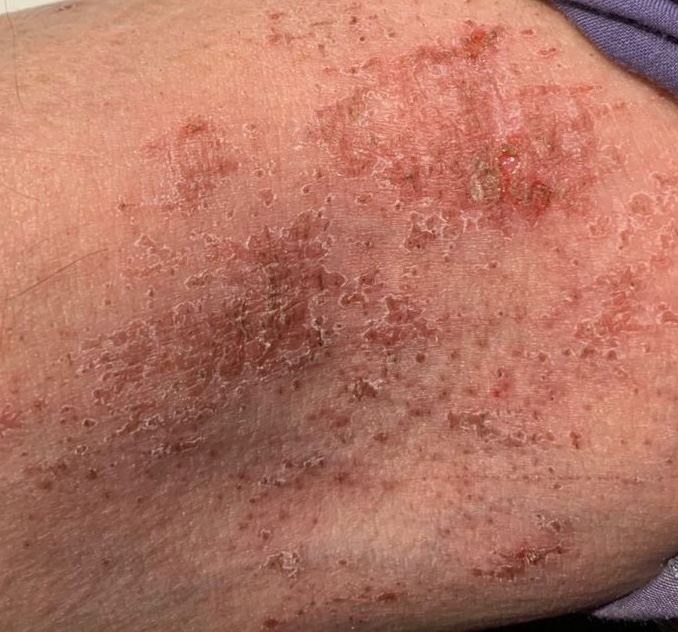
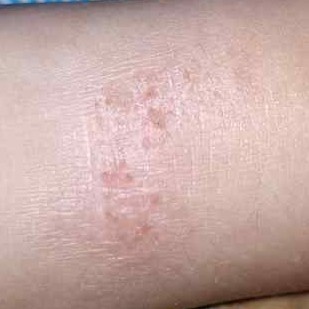
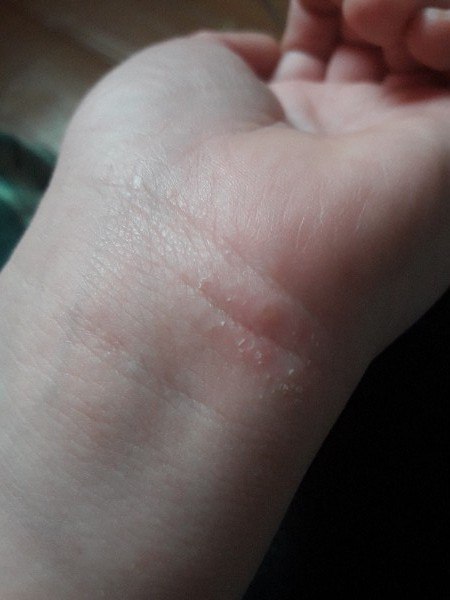
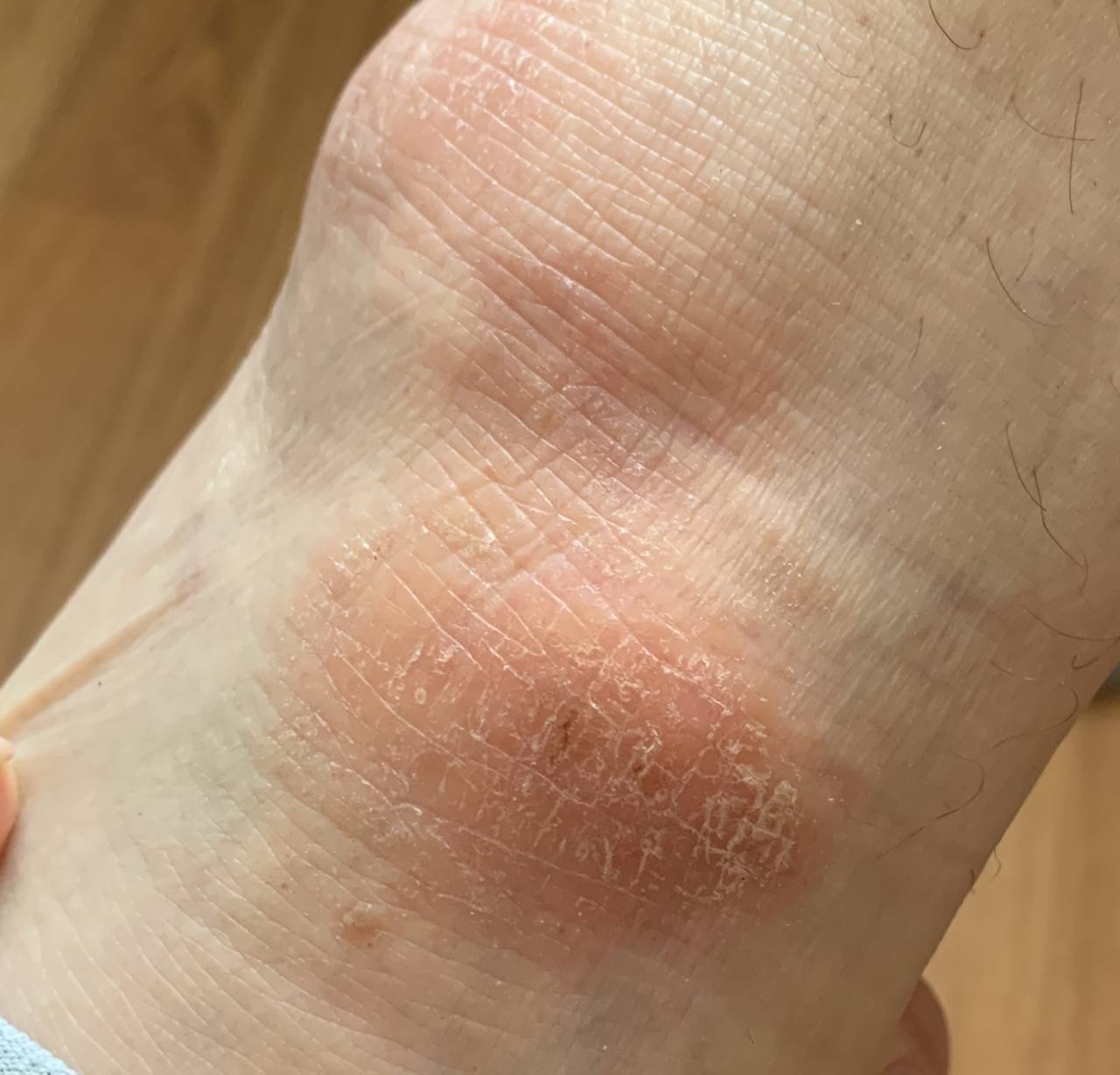
Stade chronique :
- La lichénisation (épaississement de la peau et augmentation du dessin de la peau) est le résultat d’un grattage et d’un frottement constants.
- Nombreuses petites papules à l’emplacement des follicules pileux.
- Les crevasses sont douloureuses, surtout sur les paumes, les doigts et la plante des pieds.
- La perte du tiers externe des sourcils et l’hyperpigmentation des paupières sont le résultat du grattage des yeux.
- Pli cutané caractéristique sous la paupière inférieure (lignes de Denny-Morgan).
- Le dermographisme blanc est un signe très caractéristique de la dermatite atopique : si l’on passe un objet contondant sur la peau affectée, une bande blanche apparaît après quelques secondes en raison du spasme capillaire.
- L’ichtyose commune et la kératose folliculaire sont détectées chez 10 % des patients.
Particularités de la dermatite atopique du nourrisson
Chez les nourrissons, la dermatite atopique est l’une des maladies cutanées les plus graves.
En règle générale, il existe une prédisposition héréditaire aux maladies allergiques. Les allergènes les plus courants sont les produits alimentaires.
Éléments de l’éruption cutanée.
La peau est rouge et œdémateuse, couverte de vésicules ; elle pèle, présente des marbrures, des croûtes, des fissures.
Localisation : Certaines zones du corps sont touchées. La localisation typique est le visage (à l’exception des lèvres) et les surfaces extensibles des extrémités.
Particularités de la dermatite atopique chez les enfants plus âgés
Papules et plaques, lichénisation, érosions, croûtes. Éléments de l’éruption.
Localisation : Les plus fréquentes sont la fosse cubitale et la fosse poplitée.
Caractéristiques de la dermatite atopique chez l’adulte
La dermatite atopique de l’adulte est une maladie chronique avec des exacerbations,
qui sont souvent dues à une surcharge émotionnelle. De nombreux patients ont souffert de dermatite atopique dans leur enfance, souvent accompagnée d’asthme bronchique et de rhinite allergique.
Phase aiguë. Plaques rouges à bords flous, souvent desquamantes. Des excoriations apparaissent à la suite du grattage de la peau. En cas d’infection secondaire, des pustules (généralement percées de poils au centre) et des croûtes apparaissent.
Stade chronique. La lichénisation est un épaississement de la peau avec une intensification du motif cutané, qui apparaît en raison du grattage constant de la peau. Les foyers de lichénisation couvrent de grandes surfaces de la peau ou représentent des nodules individuels (qui peuvent facilement être confondus avec la gale nodulaire).
Aggravation. Papules et plaques, lichénisation, exoriations, pustules, érosions, croûtes ou pustules sèches, fissures.
Localisation : Les lésions généralisées sont fréquentes. Localisation typique : surfaces de flexion des bras et des jambes, surfaces frontales et latérales du cou, visage (paupières, front), poignets, surface arrière des pieds et des mains.
Évolution et pronostic
Au fur et à mesure que l’enfant grandit, il y a généralement une rémission plus ou moins stable. Chez les adolescents, les exacerbations, plus sévères, sont caractéristiques. La plupart des enfants sont atteints de la maladie pendant 15 à 20 ans. De 30 à 50 % d’entre eux développent un asthme bronchique ou une pollinose. Si la dermatite atopique débute à l’âge adulte, elle est très sévère.
Les complications
L’infection staphylococcique secondaire entraîne des érosions et des croûtes étendues. L’eczéma herpétique de Kaposi est une complication très grave, parfois mortelle, causée par le virus de l’herpès simplex.
Diagnostic différentiel
- dermatite séborrhéique,
- dermatite de contact simple et allergique,
- psoriasis,
- eczéma coincé,
- dermatophytose,
- lymphome cutané (stade précoce).
- acrodermatite entéropathique,
- maladie cœliaque,
- glucagonome,
- histidinémie,
- phénylcétonurie ;
- maladies du système immunitaire – syndrome de Wiskott-Aldrich, agammaglobulinémie liée à l’X, syndrome d’hyperproduction d’IgE, histiocytose X (syndrome de Letterer-Sivet), déficit isolé en IgA.
Diagnostic
Anamnèse (début dans la petite enfance) et tableau clinique (localisation et éléments typiques de l’éruption, dermographisme blanc).
Méthodes d’examen complémentaires
- Ensemencement : les fosses nasales et la peau affectée sont souvent infectées par Staphylococcus aureus. Dans la forme sévère de la dermatite atopique, une infection à Staphylococcus aureus porteuse ou secondaire est détectée chez près de 90 % des patients.
- Isolement du virus dans une culture cellulaire : en présence de croûtes, l’eczéma herpétique de Kaposi (dont l’agent causal est le virus de l’herpès simplex) est exclu.
- Détermination de la concentration totale d’IgE dans le sang
- Tests cutanés avec des allergènes (prick-tests, tests de scarification, tests intradermiques).
- Tests de provocation aux allergènes alimentaires.
- Examen histologique dans les cas douteux : l’épiderme contient de l’acanthose, exprimée à des degrés divers, parfois de la spongiose (œdème intercellulaire). Les infiltrats dermiques contiennent des lymphocytes, des monocytes, des mastocytes ; peu ou pas d’éosinophiles.
- Test radio-immunosorbant pour les IgE
Traitement
- Régime hypoallergénique
- Contrôle de l’environnement du patient
- Thérapie externe et soins de la peau
- Pharmacothérapie systémique
- Traitement des maladies allergiques combinées (asthme bronchique, rhinite allergique)
- Traitement des manifestations systémiques et organiques détectées de la dermatite atopique (pathologie du tractus gastro-intestinal, du système urinaire, de la glande thyroïde)
- Traitement de rééducation
- Psychothérapie
- Programmes éducatifs pour les membres de la famille et les patients.
🇫🇷 Dermatite atopique: inflammation cutanée et soins en France
La dermatite est un terme général désignant une inflammation de la peau qui se manifeste par des rougeurs, des démangeaisons, des squames ou des vésicules. Elle peut être causée par des irritants, des allergènes, des facteurs génétiques ou des infections secondaires. Les formes les plus fréquentes incluent la dermatite atopique (eczéma), la dermatite de contact et la dermatite séborrhéique.
Si vous remarquez des rougeurs persistantes, des démangeaisons importantes ou des plaques squameuses, vous devriez consulter votre médecin généraliste pour une première évaluation.
Les médecins généralistes en France peuvent :
- Examiner la peau et identifier le type de dermatite
- Prescrire des traitements topiques ou oraux, comme des corticoïdes, des émollients ou des antihistaminiques
- Orienter vers un dermatologue si la dermatite est sévère, chronique ou résistante aux traitements
Les cliniques dermatologiques peuvent également offrir :
- Examen clinique complet et suivi des lésions
- Tests d’allergie ou examens complémentaires pour identifier les facteurs déclenchants
- Conseils sur la prévention, l’hygiène cutanée et la gestion des poussées
Comme les délais pour consulter un dermatologue peuvent varier selon la région, les patients choisissent parfois :
- De consulter un dermatologue privé pour un rendez-vous plus rapide
- D’utiliser un service de dermatologie en ligne
- De réaliser une évaluation initiale à l’aide d’outils numériques ou d’applications d’analyse de la peau
Services de dermatologie dans les principales villes françaises :
- Dermatologue à Paris
- Dermatologue à Marseille
- Dermatologue à Lyon
- Dermatologue à Toulouse
- Dermatologue à Nice
Évaluez votre état de peau rapidement :
Vous pouvez également utiliser l’application Skinive AI – Skin Scanner pour analyser des lésions cutanées à partir d’une photo et déterminer si une consultation médicale est recommandée.
🇧🇪 Dermatite atopique: inflammation cutanée et soins en Belgique
La dermatite est un terme général désignant une inflammation de la peau qui se manifeste par des rougeurs, des démangeaisons, des squames ou des vésicules. Elle peut être causée par des irritants, des allergènes, des facteurs génétiques ou des infections secondaires. Les formes les plus fréquentes incluent la dermatite atopique (eczéma), la dermatite de contact et la dermatite séborrhéique.
Si vous remarquez des rougeurs persistantes, des démangeaisons importantes ou des plaques squameuses, vous devriez consulter votre médecin généraliste pour une première évaluation.
Les médecins généralistes en France peuvent :
- Examiner la peau et identifier le type de dermatite
- Prescrire des traitements topiques ou oraux, comme des corticoïdes, des émollients ou des antihistaminiques
- Orienter vers un dermatologue si la dermatite est sévère, chronique ou résistante aux traitements
Les cliniques dermatologiques peuvent également offrir :
- Examen clinique complet et suivi des lésions
- Tests d’allergie ou examens complémentaires pour identifier les facteurs déclenchants
- Conseils sur la prévention, l’hygiène cutanée et la gestion des poussées
Comme les délais pour consulter un dermatologue peuvent varier selon la région, les patients choisissent parfois :
- De consulter un dermatologue privé pour un rendez-vous plus rapide
- D’utiliser un service de dermatologie en ligne
- De réaliser une évaluation initiale à l’aide d’outils numériques ou d’applications d’analyse de la peau
Services de dermatologie dans les principales villes françaises :
- Dermatologue à Paris
- Dermatologue à Marseille
- Dermatologue à Lyon
- Dermatologue à Toulouse
- Dermatologue à Nice
Évaluez votre état de peau rapidement :
Vous pouvez également utiliser l’application Skinive AI – Skin Scanner pour analyser des lésions cutanées à partir d’une photo et déterminer si une consultation médicale est recommandée.