1. Introduction : L’albinisme — un enjeu mondial sous-estimé
Une journée lumineuse et ensoleillée. En sortant à un tel moment, une personne plisse instinctivement les yeux, cherche de l’ombre ou se couvre les épaules. C’est ainsi que le corps humain cherche à se protéger. Une partie de cette protection est déjà intégrée dans notre peau et nos yeux — la mélanine, une défense évolutive contre le soleil. Ce pigment naturel agit comme un écran protecteur, absorbant et dispersant l’énergie agressive des rayons ultraviolets.
Pour des centaines de milliers de personnes atteintes d’albinisme à travers le monde, ce mécanisme de protection fondamental fonctionne différemment. Leur peau et leurs yeux contiennent très peu de mélanine, voire pas du tout. Selon les organisations internationales, l’albinisme touche en moyenne une personne sur 17 000 à 20 000. Cependant, dans certaines régions d’Afrique, ce chiffre est nettement plus élevé — jusqu’à une personne sur 1 000 à 4 000. Derrière ces statistiques se trouvent des vies humaines réelles, pour lesquelles une simple journée ensoleillée peut représenter une menace sérieuse.
En Afrique subsaharienne, où le rayonnement solaire est particulièrement intense, l’absence de protection naturelle entraîne des lésions cutanées très précoces et sévères, y compris le cancer de la peau. Tragiquement, le cancer de la peau demeure la principale cause de décès prématuré chez les personnes atteintes d’albinisme dans ces régions. De nombreux enfants atteints d’albinisme présentent déjà des signes prononcés de dommages solaires chroniques dès l’âge de 8 à 10 ans. Ce ne sont pas des exceptions rares — c’est un problème systémique.
En Europe et dans d’autres régions où le soleil est moins agressif, malgré un meilleur accès aux soins médicaux et à l’information sur l’albinisme, les risques sont également souvent sous-estimés. Le soleil est perçu comme doux et inoffensif. Pourtant, les coups de soleil répétés durant l’enfance, l’utilisation irrégulière de protections solaires et la conviction que « brûler n’est pas possible » conduisent aux mêmes conséquences — elles se développent simplement plus lentement et deviennent visibles plus tard dans la vie.
Pourtant, dans la majorité des cas, les complications cutanées graves associées à l’albinisme peuvent être évitées. Et ce chemin commence par la sensibilisation.
2. Qu’est-ce que l’albinisme, en réalité ?
L’albinisme n’est pas une maladie. C’est une condition génétique présente dès la naissance. Il survient en raison de modifications des gènes responsables de la production de mélanine — ce pigment même qui donne sa couleur à la peau, aux cheveux et aux yeux. En termes simples, dans le corps d’une personne atteinte d’albinisme, les « instructions » pour produire ce pigment sont rédigées différemment, ce qui entraîne une production très faible de mélanine, voire son absence totale. Par conséquent, la prise en charge médicale ne vise pas à trouver un « remède », mais à assurer une gestion appropriée et la prévention des risques associés.
Le plus souvent, l’albinisme est transmis selon ce que l’on appelle un mode récessif. Cela signifie que pour que la condition se manifeste, un enfant doit hériter du gène modifié de ses deux parents. Les parents eux-mêmes, possédant une copie modifiée et une copie typique du gène, ne présentent généralement aucun signe visible et ignorent souvent qu’ils sont porteurs. Ces modifications génétiques perturbent le processus complexe de production de la mélanine dans la peau.
L’absence de mélanine détermine toutes les caractéristiques principales de l’albinisme, affectant principalement la peau et la vision.
Manifestations cutanées. La peau dépourvue du filtre protecteur de mélanine absorbe presque tout le rayonnement ultraviolet. Cela se traduit non seulement par une peau et des cheveux très clairs, mais aussi par une vulnérabilité extrême. Même de courtes périodes d’exposition au soleil peuvent provoquer des rougeurs et des coups de soleil. À long terme, l’exposition solaire cumulative au fil des années entraîne un vieillissement prématuré de la peau et endommage l’ADN cellulaire, ce qui augmente directement le risque de développer un cancer de la peau.
Manifestations ophtalmologiques. La mélanine est essentielle au développement correct des yeux et à une vision nette. Sa carence entraîne un certain nombre de modifications caractéristiques : des iris très clairs, souvent semi-transparents ; une forte sensibilité à la lumière (photophobie) ; et une acuité visuelle réduite. Il est important de souligner que ces changements affectent uniquement le système visuel et n’ont aucun impact sur l’intelligence ou les capacités cognitives d’une personne.


Toute discussion sur l’albinisme doit également aborder et dissiper les mythes dangereux qui contribuent à la stigmatisation :
- Ce n’est pas contagieux: l’albinisme ne peut pas « s’attraper ». Il s’agit d’une caractéristique génétique et il ne se transmet ni par le toucher, ni par le partage d’ustensiles, ni par l’air.
- Cela n’affecte pas l’intelligence: une déficience visuelle peut nécessiter du matériel pédagogique ou des conditions d’apprentissage adaptés, mais elle n’a aucun lien avec le potentiel intellectuel d’une personne.
- Ce n’est pas de la magie: les superstitions qui attribuent des propriétés magiques ou surnaturelles aux personnes atteintes d’albinisme — particulièrement répandues dans certaines régions d’Afrique — sont des idées fausses dangereuses, sans aucun fondement scientifique.
D’un point de vue médical, l’albinisme est donc avant tout une condition de vulnérabilité accrue de la peau et des yeux face aux facteurs environnementaux.
3. Le soleil et le rayonnement ultraviolet : les principaux facteurs de risque
La lumière solaire telle qu’elle est perçue par l’œil humain ne représente qu’une petite partie du spectre électromagnétique. Le composant invisible mais biologiquement le plus actif est constitué du rayonnement ultraviolet (UV). Pour comprendre les risques associés à l’albinisme, il est essentiel de distinguer les deux principaux types de rayonnement UV qui atteignent la surface de la Terre : les UVB et les UVA.
Les rayons UVB (280–315 nm) sont des rayons à haute énergie. Ils affectent principalement la couche externe de la peau — l’épiderme — et constituent la cause principale des coups de soleil (rougeur, érythème) ainsi que des dommages directs à l’ADN des cellules cutanées. Ce type de rayonnement est considéré comme le principal initiateur du développement du cancer de la peau.
Les rayons UVA (315–400 nm) pénètrent plus profondément dans la peau, atteignant le derme. Bien qu’ils soient moins énergétiques, ils sont présents dans la lumière solaire toute l’année avec une intensité relativement constante et peuvent traverser les nuages ainsi que le verre des fenêtres. Le rayonnement UVA est le principal responsable du photovieillissement prématuré de la peau (formation de rides profondes et perte d’élasticité) et joue également un rôle dans la carcinogenèse en renforçant les effets nocifs des UVB.
La peau contenant une quantité normale de mélanine dispose d’un système de défense multicouche. La mélanine présente dans l’épiderme absorbe et diffuse jusqu’à 70–80 % du rayonnement UV, fonctionnant comme un écran solaire naturel intégré. De plus, en réponse à l’exposition aux UV, la peau déclenche le bronzage (augmentation de la production de mélanine) et l’épaississement de la couche cornée — des mécanismes de protection adaptatifs, bien que limités.


Dans l’albinisme, ce système est absent. Le rayonnement UV, en particulier les UVB, pénètre presque sans obstacle dans les couches de la peau. Chaque exposition entraîne des dommages étendus à l’ADN des kératinocytes, les principales cellules de l’épiderme. Alors que les cellules saines possèdent des mécanismes de réparation de l’ADN, chez les personnes atteintes d’albinisme, l’ampleur des dommages dépasse souvent la capacité de ces systèmes.
Les erreurs non réparées dans le code génétique s’accumulent au fil du temps. Cet effet cumulatif est essentiel : les dommages acquis pendant l’enfance et l’adolescence s’ajoutent à chaque exposition solaire ultérieure. Des années plus tard, ces mutations accumulées peuvent déclencher une division cellulaire incontrôlée, conduisant d’abord à des modifications précancéreuses et, finalement, à une maladie maligne.
Il est important de comprendre que le risque n’est pas créé uniquement par une exposition directe et intense au soleil. Le rayonnement diffus les jours nuageux, le rayonnement réfléchi par l’eau, le sable, le béton ou la neige (qui peut augmenter l’exposition UV totale de 50 à 90 %), et même le rayonnement passant à travers des vêtements légers ou filtré par l’ombre des arbres contribuent à la dose cumulative. Par conséquent, une approche de protection doit être globale et constante, et non occasionnelle ou ponctuelle.
4. Statistiques : défis communs et tragédies régionales
La prévalence de l’albinisme varie selon les régions du monde. À l’échelle mondiale, elle est estimée à environ un cas pour 17 000 à 20 000 personnes. Cependant, cette moyenne cache d’importantes différences géographiques liées à la génétique des populations.
En Europe et en Amérique du Nord, la prévalence est estimée autour de 1:17 000–1:20 000. En Afrique, en particulier dans les régions subsahariennes, les taux sont beaucoup plus élevés. Par exemple, en Tanzanie et dans certaines parties de l’Afrique de l’Est, la prévalence est estimée entre 1:1 400 et 1:5 000, faisant de l’albinisme une condition relativement courante dans ces zones. Cette fréquence élevée s’explique par les caractéristiques génétiques de populations isolées et, dans certains cas, par des pratiques culturelles contribuant à la persistance et à la transmission des gènes concernés.
Les données recueillies par les ONG internationales et locales, ainsi que par les missions médicales, dressent un tableau profondément préoccupant. Dans les pays africains exposés à des niveaux élevés de rayonnement solaire, le cancer de la peau est la principale cause de décès prématuré chez les personnes atteintes d’albinisme.
Les chiffres sont frappants. Selon Under the Same Sun, plus de 80 % des personnes atteintes d’albinisme en Tanzanie ne vivent pas au-delà de 40 ans, la majorité de ces décès étant liés à un cancer de la peau avancé. Le risque de développer un carcinome épidermoïde (SCC) pour une personne atteinte d’albinisme vivant en Afrique équatoriale est des milliers de fois supérieur à celui d’une personne moyenne avec un taux de mélanine normal. De plus, l’âge moyen au diagnostic de tumeurs cutanées malignes en Afrique tombe souvent dans la deuxième ou la troisième décennie de la vie, alors que dans les populations européennes sans albinisme, ce pic survient généralement après 60 ans.
Cette disparité catastrophique n’est pas due à la biologie de l’albinisme lui-même, mais à une convergence de facteurs :
- Niveaux extrêmement élevés de rayonnement UV
- Absence de mesures de protection accessibles et abordables (crème solaire, vêtements protecteurs)
- Barrières socio-économiques, y compris la pauvreté, la stigmatisation et l’accès limité aux soins médicaux
- Faible sensibilisation aux risques et aux méthodes de prévention, tant chez la population générale que chez les prestataires de soins primaires
En Europe et dans d’autres régions développées, l’accès aux mesures de protection, aux soins dermatologiques réguliers et au diagnostic précoce est nettement meilleur. Cela permet de retarder l’apparition du cancer de la peau et de réduire considérablement la mortalité. Cependant, la sous-estimation du risque et une protection inconsistante font que les personnes atteintes d’albinisme dans ces régions font toujours face à des kératoses actiniques et à un cancer de la peau à un âge plus jeune que la population générale — bien que plus tardivement que leurs pairs en Afrique. Ces statistiques démontrent clairement que l’albinisme n’est pas seulement un enjeu médical, mais également profondément social, et que son approche nécessite une action systémique et globale.
5. Afrique : lorsque les lésions cutanées commencent dès l’enfance
Dans les pays d’Afrique subsaharienne tels que la Tanzanie, le Mozambique, le Kenya et le Malawi, la réalité dermatologique pour les personnes atteintes d’albinisme suit une trajectoire tragiquement prévisible, alimentée par la combinaison d’un rayonnement ultraviolet extrême et d’un accès limité aux ressources de protection. Le tableau clinique se développe rapidement, souvent dès la petite enfance. Dès l’âge de 5 à 7 ans, un érythème persistant apparaît…




À l’adolescence, approximativement entre 12 et 15 ans, la plupart des patients développent la présentation classique des lésions actiniques chroniques. La peau devient rugueuse et épaissie, marquée par des zones d’atrophie et d’hyperkératose. À ce stade, de multiples foyers de kératose actinique sont fréquemment identifiés — des papules ou plaques rugueuses, souvent pigmentées (allant du rose au brun), fermement adhérentes à la surface de la peau. Leur apparence marque la transition vers un état précancéreux, dans lequel la prolifération des kératinocytes présentant des dommages à l’ADN devient incontrôlée, bien que pas encore ouvertement destructrice ou maligne.
Sans intervention médicale ou suivi régulier, la progression du processus pathologique dans la peau est presque inévitable. Les kératoses actiniques actives, en particulier celles soumises à des traumatismes mécaniques répétés, se transforment en carcinome épidermoïde (SCC). Dans le contexte africain, ce type de cancer chez les personnes atteintes d’albinisme se caractérise par un comportement agressif : ulcération rapide, infiltration des tissus sous-jacents et — plus dangereusement — métastases vers les ganglions lymphatiques régionaux.
En raison de l’accès tardif aux soins médicaux, lorsque les tumeurs ont déjà atteint une taille significative, les options de traitement chirurgical radical sont souvent limitées. Selon les études épidémiologiques, jusqu’à 90 % des personnes atteintes d’albinisme en Afrique de l’Est meurent de complications d’un carcinome épidermoïde cutané avancé avant l’âge de 40 ans. Ces chiffres soulignent que, dans ce contexte, le cancer n’est pas une coïncidence fatale, mais une conséquence directe de l’absence de prévention systématique, de diagnostic précoce et de traitement accessible.
6. Europe : conditions différentes et risques sous-estimés
En Europe et dans d’autres régions au climat tempéré, l’évolution clinique suit un chemin pathogénique similaire, mais sur une période beaucoup plus longue. L’intensité globale plus faible de l’index UV, un climat plus frais et un meilleur accès général à la protection solaire créent une illusion de risque maîtrisable. Paradoxalement, cette illusion devient le facteur clé des complications tardives.
La menace principale ici n’est pas une exposition solaire extrême et constante, mais une exposition UV épisodique et intense, souvent perçue comme insignifiante. Cela inclut les coups de soleil acquis pendant les vacances d’été, les pique-niques, les sports en plein air sans protection adéquate, ainsi que les voyages vers des régions à fort rayonnement solaire — stations balnéaires ou domaines skiables, où la réflexion sur l’eau ou la neige amplifie considérablement l’exposition UV.
L’effet cumulatif de ces épisodes ne se manifeste pas à l’adolescence, mais dans la deuxième ou troisième décennie de la vie et au-delà. Les adultes atteints d’albinisme en Europe sont plus fréquemment diagnostiqués que la population générale avec des kératoses actiniques, des carcinomes basocellulaires et, dans une moindre mesure, des carcinomes épidermoïdes de la peau. Cependant, la détection survient souvent à des stades plus avancés que ce qui serait optimal.
La raison sous-jacente réside dans un faux sentiment de sécurité et l’absence de pratiques routinières pour l’auto-examen régulier et le dépistage dermatologique professionnel. De nombreux patients — et même certains prestataires de soins primaires — croient à tort que le risque de cancer de la peau lié à l’albinisme dans les conditions européennes est minimal. Par conséquent, la consultation médicale n’a souvent lieu que lorsque les tumeurs s’ulcèrent ou lorsque des lésions anciennes et en croissance — ignorées en raison de l’absence de douleur — deviennent impossibles à négliger.
Ainsi, le contexte européen transforme le problème d’une menace extrême et évidente en une menace cachée et chronique — particulièrement insidieuse car elle est constamment sous-estimée.
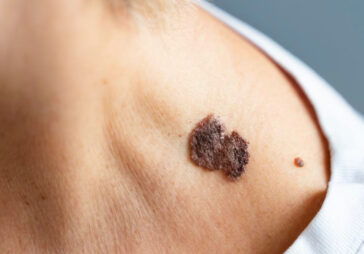
7. Kératose actinique : le point où la progression peut encore être arrêtée
L’évolution des lésions cutanées induites par le soleil chez les personnes atteintes d’albinisme ne se produit pas brusquement, passant directement d’un tissu sain à une tumeur maligne. Entre ces états se situe un stade clinique et histologique clairement défini — la kératose actinique (solaire). Cette affection est à juste titre considérée comme un précancer obligatoire, ce qui signifie qu’elle présente une forte probabilité d’évolution vers un carcinome épidermoïde invasif. Sa base physiopathologique réside dans des mutations irréversibles induites par les UV dans les kératinocytes de la couche basale de l’épiderme. Ces cellules altérées commencent à proliférer de manière incontrôlée, formant des zones d’atypie qui restent confinées à l’épiderme sans envahir le derme. C’est la « zone frontière » critique.
Cliniquement, la kératose actinique chez les personnes atteintes d’albinisme se présente souvent non pas comme une lésion solitaire, mais sous forme de multiples foyers sur un fond de photodommages chroniques. Son apparence peut varier considérablement, nécessitant un examen attentif. Le plus souvent, les lésions apparaissent sous forme de taches rugueuses, semblables à du papier de verre, ou de petites plaques plus faciles à sentir qu’à voir. Leur couleur varie du rose subtil ou ton chair à un rouge prononcé ou brun jaunâtre. La surface peut être sèche, squameuse ou recouverte d’une croûte fermement adhérente qui se reforme après chute. Les lésions peuvent débuter de la taille d’une tête d’épingle et s’élargir jusqu’à plusieurs centimètres de diamètre.
Les sites typiques incluent les zones d’exposition solaire maximale : front, nez, pommettes, oreilles, ligne de cheveux reculée sur le cuir chevelu, nuque, avant-bras et dos des mains.
L’importance critique de ce stade réside dans le fait que le processus reste gérable. Au niveau de la kératose actinique, la progression vers un cancer invasif peut être évitée dans la plupart des cas. Des options de traitement efficaces et peu invasives sont disponibles, incluant la cryothérapie (azote liquide), la thérapie photodynamique et les traitements topiques tels que les crèmes à base de diclofénac, fluorouracile ou imiquimod. Cependant, le succès de toute intervention dépend directement d’une détection précoce.
L’apparition de toute lésion persistante, rugueuse, intermittente ou squameuse sur la peau est un signal direct pour une consultation dermatologique immédiate. Ignorer ces signes avant-coureurs permet aux cellules atypiques de continuer leur évolution, accumulant d’autres mutations qui finissent par conférer la capacité de croissance maligne invasive.
8. Carcinome épidermoïde et carcinome basocellulaire : caractéristiques chez les personnes atteintes d’albinisme
Lorsque l’intensité des modifications cutanées progresse et que les mécanismes de réparation ne peuvent plus faire face aux dommages de l’ADN, des cellules au potentiel malin apparaissent. Le contrôle de leur division et de leur croissance est perdu, formant une tumeur maligne invasive capable d’affecter non seulement toutes les couches de la peau mais aussi de se propager dans tout le corps (métastases).
Les deux principaux types de cancer cutané non mélanome touchant les personnes atteintes d’albinisme sont le carcinome épidermoïde (SCC) et le carcinome basocellulaire (BCC). Leur comportement biologique, leur présentation clinique et leur pronostic diffèrent significativement, ce qui est essentiel pour un diagnostic précoce.
Le carcinome épidermoïde (SCC) représente la plus grande menace oncologique, surtout dans les zones à forte exposition solaire. Il se développe à partir des kératinocytes de la couche épineuse de l’épiderme et représente souvent une progression logique de la kératose actinique non traitée.
Le SCC est relativement agressif. Cliniquement, il peut débuter comme un nodule ferme ou, plus souvent, comme une érosion ou ulcération chronique non cicatrisante avec des bords surélevés et roulés et une base croûtée ou saignante. La tumeur croît rapidement, infiltre les tissus sous-jacents (graisse sous-cutanée, cartilage de l’oreille ou du nez, muscles) et présente un potentiel métastatique important — se propageant par les vaisseaux lymphatiques vers les ganglions régionaux, et dans les cas avancés, vers des organes distants. Le SCC représente la grande majorité des cas mortels de cancer de la peau chez les personnes atteintes d’albinisme en Afrique.
Le carcinome basocellulaire (BCC), issu des cellules de la couche basale, est moins agressif. Il croît lentement, souvent sur plusieurs années, et métastase rarement. Cependant, cela ne le rend pas inoffensif. Sans traitement, le BCC est destructeur localement : comme une corrosion, il détruit progressivement les tissus environnants — peau, tissu sous-cutané, cartilage et os.
Cliniquement, le BCC peut apparaître comme une papule translucide « perlé » avec télangiectasies (vaisseaux sanguins visibles à la surface), parfois ulcérée au centre pour former une plaie chronique non cicatrisante. D’autres formes de BCC peuvent apparaître comme des plaques plates, fermes, semblables à des cicatrices blanchâtres avec des bords indistincts, entraînant souvent un diagnostic retardé.
Chez les personnes atteintes d’albinisme, les deux types de cancer cutané partagent une caractéristique critique : ils se développent presque toujours sur un fond de photodommages chroniques prononcés, ce qui peut masquer les signes précoces parmi de nombreuses autres lésions (kératoses, érythème, hyperpigmentation). De plus, les stades précoces sont généralement indolores. L’absence de douleur combinée à l’apparence familière de la peau endommagée est la principale raison pour laquelle les patients retardent la consultation médicale, permettant à la maladie de progresser jusqu’à des stades dangereux.
9. Pourquoi la détection précoce change tout
Le délai entre l’apparition des premiers signes de malignité et le moment du diagnostic est souvent tragiquement long. Ce retard est causé par de multiples facteurs interconnectés, que l’on peut décrire comme une triade de mauvaises perceptions.
Le premier et le plus insidieux facteur est l’absence de douleur aux stades précoces. Tant la kératose actinique que les formes initiales de SCC et BCC se développent sans douleur. Démangeaisons, inconfort ou sensibilité n’apparaissent qu’après ulcération, infection ou invasion profonde de la tumeur — c’est-à-dire à des stades avancés. Sans signes physiques avertisseurs, les individus retardent naturellement la consultation médicale, attribuant les changements à une « sécheresse normale », une « irritation » ou une blessure mineure.
Le deuxième élément est le manque de vigilance oncologique — à la fois de la part des patients et de leurs familles, et, dans certains cas, des prestataires de soins primaires. Dans les contextes où les lésions cutanées chroniques dès l’enfance sont perçues comme inévitables dans l’albinisme, de nouveaux nodules ou croûtes non cicatrisantes peuvent ne pas être reconnus comme potentiellement dangereux. Une culture de contrôle cutané préventif systématique, surtout dans les régions à ressources limitées, n’est pas établie. En Europe, les risques sont souvent sous-estimés de manière systémique, entraînant également des occasions manquées.
Le troisième facteur clé est l’absence de suivi professionnel systématique. Même avec de la vigilance, sans examens dermatologiques réguliers (au moins annuels) réalisés par un spécialiste familiarisé avec l’albinisme, la détection précoce est difficile. Les patients peuvent simplement ne pas remarquer un nodule qui croît lentement dans le dos ou les changements dans la nature d’une ancienne lésion. Seul un dermatologue formé, utilisant la dermoscopie, peut distinguer un BCC précoce d’une kératose bénigne ou détecter des signes de transformation maligne dans les lésions actiniques.
La différence entre détection précoce et tardive est fondamentale. Un diagnostic précoce, lorsque la tumeur est confinée à l’épiderme ou au derme superficiel, permet des traitements peu invasifs avec une grande efficacité et une guérison complète : excision chirurgicale avec retrait minimal de tissu sain, cryothérapie, ablation au laser ou thérapie photodynamique. En revanche, un diagnostic tardif, lorsque le SCC a profondément envahi, s’est ulcéré et a métastasé, nécessite une chirurgie complexe, en plusieurs étapes, souvent mutilante, avec reconstruction plastique possible et radiothérapie adjuvante, avec un pronostic incertain. Surmonter cette triade de mauvaises perceptions par l’éducation et un suivi systématique est une étape cruciale pour préserver la santé et la vie.
10. Protection solaire au quotidien : ce n’est pas de l’héroïsme, mais une habitude
La stratégie la plus efficace pour réduire le risque de cancer chez les personnes atteintes d’albinisme ne réside pas dans des traitements complexes, mais dans une prévention quotidienne cohérente, bien structurée et intégrée. L’objectif n’est pas d’imposer des restrictions, mais de créer un mode de vie conscient où la protection solaire devient aussi naturelle et routinière que se brosser les dents. Cette approche déplace l’accent du traitement des conséquences à la gestion des causes.
La prévention repose sur un ensemble de mesures connu sous le nom d’« hygiène solaire ». Les principes sont universels, mais nécessitent une adhésion sans compromis dans l’albinisme. Cela inclut la planification des activités quotidiennes selon l’intensité du soleil, la préférence pour des trajets à l’ombre, le port de vêtements et de chapeaux protecteurs, ainsi que l’application quotidienne de crème solaire. L’efficacité dépend de la compréhension de la logique derrière chaque mesure. Par exemple, des vêtements légers mais denses, de couleur foncée et fabriqués dans des tissus avec filtres UPF, bloquent physiquement les rayons et réduisent le besoin de réappliquer constamment la crème solaire sur les zones couvertes, rendant la protection plus fiable et moins contraignante.


Les soins de la peau constituent un autre élément crucial, visant à maintenir la fonction barrière et à minimiser l’impact d’une exposition solaire minimale inévitable. Les routines quotidiennes doivent inclure un nettoyage doux avec des produits dépourvus de tensioactifs agressifs et d’alcool, ainsi qu’une hydratation intensive. Les crèmes et lotions contenant des céramides, de l’acide hyaluronique, de l’urée, du panthénol et de la niacinamide aident à restaurer la barrière cutanée, à renforcer la résistance aux stress environnementaux et à soutenir la réparation.
Les procédures cosmétiques doivent être abordées avec prudence. Les traitements agressifs — peelings profonds, resurfaçage au laser, dermabrasion — sont contre-indiqués en raison des photodommages chroniques et du risque élevé de néoplasie. Seules les procédures douces et réparatrices sont permises, comme les peelings chimiques superficiels à l’acide lactique ou mandélique, sous stricte supervision dermatologique.
Une attention particulière est requise pour les affections coexistantes. Par exemple, dans l’albinisme associé à la dermatite atopique, où la fonction barrière est déjà compromise, la protection solaire doit utiliser des produits pour peaux sensibles (filtres physiques, sans parfum), et les soins de base doivent inclure des produits thérapeutiques pour contrôler l’inflammation. Pour une kératose actinique diagnostiquée, les soins cutanés deviennent partie intégrante du protocole médical : après l’ablation de la lésion, une photoprotection stricte et l’application d’agents topiques recommandés par le dermatologue contribuent à prévenir les récidives et à contrôler la prolifération des kératinocytes.
11. SPF, vêtements et lunettes de soleil — comment ils fonctionnent en pratique
Une protection solaire efficace repose sur trois principes physiques : la réflexion, l’absorption et le blocage du rayonnement. Les mesures de protection — vêtements, crèmes et lunettes de soleil — utilisent ces principes de manière différente, et comprendre leurs mécanismes permet d’en maximiser les bénéfices.
Les vêtements constituent la première ligne de défense, et souvent la plus fiable. Leur efficacité dépend non seulement de la longueur des manches, mais aussi des caractéristiques du tissu : densité du tissage, épaisseur des fibres, couleur et, surtout, présence d’un facteur de protection ultraviolet (UPF). Un tissu dense en polyester ou en nylon, de couleur foncée ou vive, bloque davantage de rayons qu’une chemise légère en coton.
Les vêtements avec UPF 30+ (ce qui signifie qu’un trentième seulement des rayons UV atteint la peau) offrent une protection prévisible et continue, non affectée par la transpiration et ne nécessitant aucune réapplication. Un chapeau à larges bords (7–10 cm) protège le visage, les oreilles et la nuque — les zones les plus vulnérables à la kératose actinique et au cancer de la peau. Se fier aux vêtements d’été ordinaires est une erreur fréquente ; les tissus mouillés ou étirés peuvent voir leur UPF chuter en dessous de 10, ce qui est clairement insuffisant.
Les écrans solaires (SPF) agissent comme des filtres chimiques ou physiques à la surface de la peau. Le SPF (Sun Protection Factor) mesure principalement la protection contre les rayons UVB, responsables des brûlures. Un SPF 30 augmente théoriquement par 30 le temps nécessaire pour que la peau rougisse, mais uniquement s’il est appliqué correctement. La plupart des personnes appliquent 2 à 4 fois moins que la quantité recommandée (2 mg/cm² ; environ 36 g pour l’ensemble du corps). La crème solaire doit être appliquée 15 à 20 minutes avant l’exposition au soleil et renouvelée toutes les deux heures, ainsi qu’après la baignade ou une transpiration abondante. Les produits doivent offrir une protection à large spectre (UVA/UVB) avec un SPF 30 à 50+, les filtres minéraux (dioxyde de titane ou oxyde de zinc) étant préférables pour les peaux sensibles. La crème solaire est un complément indispensable, et non un substitut à l’ombre ou aux vêtements protecteurs.
Les lunettes de soleil remplissent à la fois une fonction de confort et une fonction préventive médicale dans l’albinisme. Elles doivent bloquer 99 à 100 % des UVA et UVB, ce qui doit être vérifié par l’étiquetage. Des verres de qualité préviennent les photodommages oculaires supplémentaires et réduisent la photophobie. De grandes lentilles ou des montures enveloppantes empêchent l’entrée latérale des rayons. Toute stigmatisation liée au port de lunettes foncées doit être surmontée — il s’agit de dispositifs médicaux, et non d’accessoires.



12. Indice UV : pourquoi suivre les chiffres est essentiel
L’intensité des UV à la surface de la Terre n’est ni constante ni évidente. Elle dépend de nombreux facteurs : hauteur du soleil (heure de la journée et saison), latitude, altitude, couverture nuageuse, couche d’ozone et surfaces réfléchissantes (eau, sable, neige). La perception humaine — chaleur ou luminosité — est peu fiable, car la chaleur provient principalement des infrarouges et la luminosité de la lumière visible. On peut ressentir une sensation de fraîcheur lors d’une journée nuageuse et venteuse tout en recevant une dose d’UV suffisante pour endommager une peau non protégée.
Pour évaluer objectivement le risque, l’Organisation mondiale de la santé (OMS) et d’autres organismes ont développé l’Indice ultraviolet (UVI), une échelle standardisée de 1 à 11+ indiquant le danger potentiel du soleil à un moment et un lieu donnés. Les données UVI sont largement publiées dans les prévisions météorologiques, les applications et les sites météorologiques.
Interprétation de l’indice et actions recommandées:
- UVI 1–2 (Faible) : Risque minimal. Protection nécessaire uniquement pour les peaux très claires.
- UVI 3–5 (Modéré) : Risque moyen. Rester à l’ombre à midi, porter un chapeau et des lunettes de soleil, appliquer une crème solaire.
- UVI 6–7 (Élevé) : Risque élevé. Protection renforcée nécessaire : limiter l’exposition entre 10 h et 16 h, porter des vêtements protecteurs, appliquer de la crème solaire.
- UVI 8–10 (Très élevé) / 11+ (Extrême) : Risque très élevé. La peau non protégée peut brûler en quelques minutes. Rester à l’ombre, porter des vêtements couvrants, un chapeau, des lunettes de soleil et utiliser activement une protection solaire.
Pour les personnes atteintes d’albinisme, le suivi de l’UVI doit devenir une routine. Planifier les promenades, les voyages, le sport ou même les trajets quotidiens vers l’école ou le travail en fonction de l’UVI prévu permet une gestion proactive des risques. Les heures « à haut risque » correspondent généralement au moment où le soleil est le plus haut dans le ciel (environ 10 h–16 h), mais en été et dans les régions tropicales, cette période peut être plus longue. Se concentrer sur les chiffres de l’UVI plutôt que sur les sensations personnelles constitue une approche scientifique et fondée sur des preuves, éliminant le hasard et la sous-estimation du risque.
13. Technologies numériques et application de scanner cutané Skinive AI : un nouveau niveau de prévention
La dermatologie moderne connaît une transformation numérique, où la technologie devient un outil à part entière pour les médecins comme pour les patients. Au cœur de ce processus se trouve l’intelligence artificielle (IA), en particulier sa branche dédiée à l’apprentissage automatique pour l’analyse des images médicales.
L’intérêt mondial pour ce domaine croît rapidement : le nombre de publications scientifiques, de dispositifs médicaux basés sur l’IA approuvés par les autorités réglementaires et d’applications mobiles disponibles augmente de façon exponentielle. Ces systèmes sont entraînés sur de vastes bases de données contenant des centaines de milliers d’images de différentes affections dermatologiques — de l’acné et de l’eczéma jusqu’au mélanome et au carcinome basocellulaire. Les algorithmes apprennent à reconnaître des schémas complexes, souvent à peine perceptibles à l’œil nu, caractéristiques de modifications cutanées spécifiques.
La valeur principale de l’IA en dermatologie ne réside pas dans le remplacement du médecin, mais dans le renforcement de ses capacités et l’autonomisation du patient. Ces technologies constituent un outil puissant de triage et de dépistage précoce. Elles peuvent analyser instantanément une image cutanée, identifier des zones potentiellement dangereuses nécessitant une attention professionnelle rapide et ainsi réduire le délai entre la détection d’un changement et la consultation d’un spécialiste. Pour les personnes atteintes d’albinisme vivant dans des régions où l’accès aux dermatologues est limité, ces outils peuvent devenir un maillon essentiel du système de santé.
Des applications mobiles comme Skinive – Mole checker app représentent une mise en œuvre concrète de ces technologies, adaptée à un usage quotidien. Leur fonctionnalité dépasse le simple scan et constitue un écosystème complet de gestion de la photoprotection :
- Suivi de l’Indice UV avec prévisions :
Contrairement aux bulletins météorologiques statiques, les applications spécialisées intègrent la localisation géographique de l’utilisateur, l’heure de la journée, la saison et la couverture nuageuse pour fournir des informations personnalisées et actualisées sur le risque UV immédiat et à venir. Cela permet de planifier les activités en extérieur — par exemple déplacer une promenade au matin si un UV extrême est attendu ou préparer une protection solaire complète avant un voyage vers une région ensoleillée. - Minuteur personnalisé d’exposition solaire sûre :
Fonction clé pour les personnes atteintes d’albinisme. L’algorithme prend en compte une peau très claire ou phototype I (typique de l’albinisme), la crème solaire appliquée avec son SPF spécifique, l’Indice UV actuel et éventuellement le type de vêtements, afin de calculer le temps d’exposition recommandé avant un risque potentiel de photodommage. Ce minuteur transforme un conseil abstrait comme « ne restez pas trop longtemps au soleil » en une recommandation concrète, mesurable et compréhensible, aidant à développer une perception intuitive de la sécurité. - Évaluation précoce des changements cutanés grâce aux algorithmes d’IA :
Les utilisateurs peuvent documenter régulièrement l’état de leur peau et créer un « passeport cutané » numérique. Lorsqu’une nouvelle lésion apparaît ou qu’une lésion existante évolue (papule, plaque, zone squameuse), le système utilise des réseaux neuronaux entraînés pour une première évaluation. Il est essentiel de souligner que l’IA ne pose pas de diagnostic ; elle évalue le niveau de risque et signale les changements les plus susceptibles de nécessiter une consultation dermatologique (par exemple « nécessite l’avis d’un médecin » ou « risque élevé »). Pour une personne présentant de multiples kératoses actiniques, cela aide à distinguer les lésions stables habituelles de nouvelles formations atypiques — une tâche difficile même avec une auto-surveillance attentive.
L’intégration de ces fonctions établit un nouveau standard de prévention, passant d’une approche réactive (agir après l’apparition d’un problème) à une approche prédictive et proactive. La technologie prend en charge le suivi régulier des paramètres objectifs de risque (Indice UV) et fournit des outils d’auto-observation continue, transformant le patient de simple observateur passif en acteur engagé de sa santé cutanée.
Cependant, un principe fondamental demeure : les outils numériques sont des aides au dépistage précoce des risques, mais le diagnostic final, les décisions cliniques et le traitement relèvent exclusivement de la compétence d’un dermatologue qualifié.
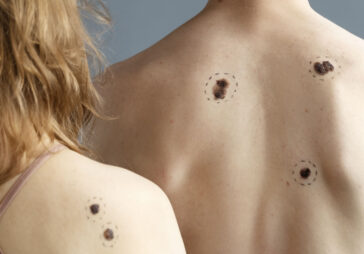
14. Self-Examination of the Skin for Cancer: Regularity as the Foundation of Early Detection
Despite the importance of technology and professional monitoring, the most accessible and immediate method of skin control remains regular self-examination. Its goal is to detect new or changing lesions that may require professional attention. Effective self-examination depends not on perfect knowledge of every type of skin cancer, but on developing a habit of systematic and careful observation.
Optimal frequency: once per month. This interval is sufficient to track noticeable changes, yet not so frequent as to become burdensome. Examine yourself in a well-lit room, using a large mirror and a second mirror for hard-to-see areas such as the back, back of the thighs, and scalp under the hair. Inspect the entire body, including between the fingers and toes, the soles, nail beds, and genitals, as skin cancer, though rare, can occur anywhere.
During examination, look for anything following the “ugly duckling” rule—lesions that differ from others in color, size, shape, or texture. Specific warning signs include:
- New, rapidly growing papules or nodules
- Non-healing sores or ulcers lasting several weeks, sometimes bleeding or crusting
- Any existing patch or plaque that changes borders (becomes asymmetric or irregular), color (darkens, lightens, becomes mottled), size, or elevation
- Subjective sensations like itching, tenderness, or tingling in a long-standing lesion
For people with albinism, whose skin often shows multiple chronic photodamage manifestations (dryness, freckles, atrophic patches), self-examination is more challenging. Maintaining a simple photo archive is helpful: take photos of heavily affected areas (face, forearms, lower legs) every 3–6 months. Comparing current images with previous ones helps objectively detect gradual changes that might escape daily notice. Key: stay calm when spotting a suspicious lesion—document it and schedule a dermatologist consultation.
15. Contact with a Dermatologist: Building Long-Term Partnerships
Even with diligent self-examination and digital tools, the final word in diagnosis and treatment always belongs to the dermatologist. For a person with albinism, establishing and maintaining contact with a specialist is a strategic task, as important as sun protection itself. This is especially critical in regions with limited access to qualified dermatologists, where every visit requires significant effort and resources.
The ideal model shifts from situational, problem-driven visits to planned, continuous monitoring. The goal is not only to treat existing actinic keratoses or skin cancers but also to prevent them and ensure early detection. From the first consultation, discuss an individual monitoring plan with the doctor, taking into account age, extent of photodamage, geographic conditions, and social factors. This plan may include:
- Recommended frequency of check-ups (e.g., every 6–12 months)
- Dermoscopic mapping of all suspicious nevi and keratoses
- Clear instructions for action if new lesions appear between visits
Where specialist access is limited, primary care doctors, pediatricians, or NGO mobile clinic staff may serve as first contacts. Their awareness of albinism-specific risks is essential. Patients or caregivers must communicate key information: high oncological risk, painless onset of most lesions, and the need for dermatology referral if any doubts arise.
Connecting with local or international organizations supporting people with albinism can assist in finding specialists or arranging telemedicine consultations, bridging the gap between remote patients and specialized dermatological care.
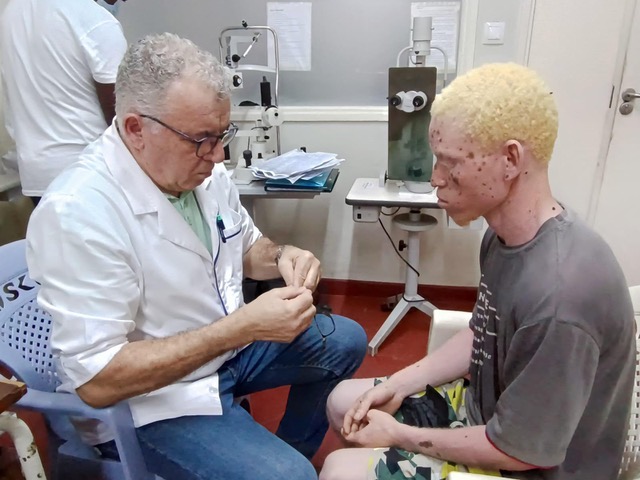

Ainsi, le contact avec un dermatologue doit être considéré comme un partenariat à long terme, visant à préserver la santé de la peau tout au long de la vie. Un patient engagé, qui pose des questions, discute des plans de suivi et suit de manière responsable les recommandations, améliore considérablement l’efficacité de cette collaboration, créant une base pour la sécurité et le bien‑être.
16. Le rôle des communautés mondiales et régionales : le pouvoir collectif face aux défis systémiques
Les défis auxquels sont confrontées les personnes atteintes d’albinisme, en particulier en matière de santé et d’intégration sociale, ne sont souvent pas seulement individuels, mais systémiques. Ces problèmes sont difficiles à résoudre seuls. C’est ici que le rôle des organisations communautaires, associations et réseaux internationaux devient essentiel. En unissant leurs forces, elles créent des infrastructures de soutien, militent pour la législation et brisent les stéréotypes profondément ancrés. Leur travail se concentre sur plusieurs domaines clés, chacun ayant un impact direct sur la prévention du cancer de la peau et la qualité de vie.
La protection juridique et la lutte contre la stigmatisation forment la base. Dans de nombreux pays, surtout en Afrique, les personnes atteintes d’albinisme subissent discrimination, violence et isolement social en raison de croyances mystiques profondément enracinées. Les organisations mènent des campagnes éducatives continues auprès des communautés locales, des leaders d’opinion et des médias, expliquant la nature génétique de l’albinisme. Elles militent également pour des lois criminalisant la violence et la discrimination, garantissant le respect des droits humains. Sans sécurité physique de base et acceptation sociale, l’efficacité des programmes médicaux reste limitée.
L’accès aux ressources de protection fournit un soutien direct et vital. Dans les régions à faible revenu, où les crèmes solaires spécialisées et les vêtements protecteurs sont indisponibles ou inabordables, les ONG deviennent des canaux de distribution essentiels. Elles organisent la fourniture de crèmes à SPF élevé, de chapeaux à larges bords, de lunettes de soleil filtrant les UV et de vêtements protecteurs. Il ne s’agit pas seulement d’une aide humanitaire ponctuelle, mais du développement de programmes locaux durables, de formations à leur utilisation correcte et, lorsque possible, de l’établissement d’une production locale pour réduire les coûts.
Le soutien médical et le partage des connaissances constituent un autre domaine critique. De nombreuses organisations organisent des missions médicales où dermatologues et chirurgiens réalisent des examens cutanés, des cryothérapies pour les kératoses actiniques, des interventions chirurgicales pour l’ablation de tumeurs, et forment le personnel médical local. Elles créent également des supports éducatifs en langues locales — brochures, affiches et vidéos — sur la photoprotection et l’auto-examen.
Un exemple particulièrement impactant est Kanimambo – Association de soutien à l’albinisme, active au Mozambique depuis 2012. Kanimambo place l’éducation au cœur de sa mission, la reconnaissant comme la forme de protection la plus puissante et durable pour les personnes atteintes d’albinisme. Grâce à des initiatives continues de sensibilisation communautaire, à la formation des enseignants et des aidants, et à des programmes éducatifs larges, l’association construit une base de compréhension et de sécurité, car la protection significative commence par la connaissance et des pratiques quotidiennes éclairées. Parallèlement à l’éducation, Kanimambo fournit des ressources préventives essentielles telles que des crèmes solaires à SPF élevé, des crèmes cicatrisantes, des lunettes sur ordonnance, des lunettes de soleil filtrant les UV et des chapeaux à larges bords, tout en menant des missions régulières en ophtalmologie et en soutenant l’intégration sociale et professionnelle. Sa collaboration avec Skinive renforce cette mission en rendant les outils de guidage fiables et d’identification précoce des risques plus accessibles, consolidant l’objectif commun de réduire la mortalité évitable et d’aider les personnes atteintes d’albinisme à vivre en toute sécurité et confiance au soleil.
Les réseaux tels que Africa Albinism Network servent de plateformes pour le partage des bonnes pratiques à travers le continent, amplifiant l’impact collectif. L’organisation sud-africaine ALBINISM SA travaille sur le plaidoyer, l’éducation et la fourniture de produits de protection solaire. Le projet en langue russe Mila for Africa Kenya met l’accent sur l’aide médicale et humanitaire directe, fournissant des crèmes solaires et organisant des espaces sûrs dans les écoles.
Ces groupes, et bien d’autres, forment un écosystème mondial de soutien qui non seulement sauve des vies aujourd’hui, mais œuvre également pour un monde où les personnes atteintes d’albinisme peuvent réaliser leur plein potentiel, libérées des préjugés et des risques mortels liés aux maladies cutanées.
17. Les enfants atteints d’albinisme : la protection commence tôt
La trajectoire dermatologique de l’albinisme se définit dès les premières années. Le photodommage est cumulatif, et chaque coup de soleil durant l’enfance contribue à la charge cellulaire et moléculaire qui peut se manifester des années plus tard sous forme de kératose actinique ou de cancer de la peau. L’enfance n’est pas seulement une période de vulnérabilité, mais une fenêtre critique où un système de protection bien structuré peut influencer profondément les résultats sur toute la vie. Le rôle des parents, des aidants, des enseignants et des bénévoles est primordial.
La protection commence par la création d’un environnement sûr. Durant la petite enfance, cela signifie éviter l’exposition directe au soleil, utiliser des poussettes avec de larges capotes, appliquer des filtres UV sur les vitres de la voiture et de la maison, et choisir des vêtements doux mais denses couvrant les bras et les jambes. À mesure que les enfants grandissent et gagnent en indépendance, l’accent se déplace du contrôle direct vers l’éducation et la formation d’habitudes. Les enfants doivent être sensibilisés de manière adaptée à leur âge à la « culture solaire » : pourquoi les chapeaux et lunettes de soleil sont nécessaires, pourquoi la crème solaire s’applique même par temps nuageux, et pourquoi jouer à l’ombre est plus sûr. Faire de ces gestes des habitudes routinières plutôt que punitives constitue un objectif pédagogique clé.


Les établissements éducatifs ont une responsabilité particulière. Les écoles et les maternelles doivent offrir des espaces sûrs, ce qui nécessite la sensibilisation des enseignants à l’albinisme et à ses risques. Des mesures simples — autoriser les chapeaux et les lunettes de soleil en classe, fournir des aires de jeux ombragées, adapter les horaires d’activités extérieures aux périodes de faible UV, et stocker de la crème solaire pour la réapplication — peuvent créer des environnements inclusifs et sécurisés. Les bénévoles et les ONG jouent un rôle essentiel dans la formation du personnel et la fourniture des ressources nécessaires.
Les parents doivent également instaurer tôt les habitudes d’auto-examen, en les transformant en activités ludiques ou ritualisées pour encourager la responsabilité vis-à-vis de son corps. Des habitudes solides de photoprotection formées dès l’enfance deviennent une partie naturelle de l’identité et l’outil préventif le plus puissant. Investir dans la protection cutanée d’un enfant est donc un investissement direct dans une vie saine, épanouie et longue, minimisant le risque de maladies graves à l’âge adulte.
18. Psychologie et fatigue liée à la protection solaire
Le fardeau psychologique de vivre avec l’albinisme, notamment la nécessité d’une protection solaire constante tout au long de la vie, reste souvent dans l’ombre des recommandations médicales, mais affecte significativement la qualité de vie et l’adhésion aux mesures préventives.
La fatigue liée à la protection solaire est un phénomène réel, se manifestant par de l’irritation, un moral bas ou un épuisement émotionnel dû à la planification quotidienne, au rappel et à l’exécution des routines de protection. Elle représente un stress chronique lié à la vulnérabilité constante et à l’incapacité de se détendre à l’extérieur comme les pairs.
De plus, la stigmatisation et la pression sociale amplifient ce fardeau. Porter des vêtements spéciaux, des chapeaux à larges bords et des lunettes sombres par tous les temps attire l’attention, suscite des questions, des moqueries ou l’exclusion sociale, surtout à l’adolescence. Dans certaines cultures, la stigmatisation est extrême et peut mettre la vie en danger. Même dans des sociétés plus tolérantes, le sentiment internalisé d’être « différent » peut être difficile à gérer.
Le soutien psychologique doit faire partie intégrante des soins complets. Il est important de normaliser les sentiments de fatigue, de tristesse ou de frustration. Le soutien peut prendre plusieurs formes : thérapie individuelle ou de groupe pour exprimer ses émotions en toute sécurité ; participation à des communautés de personnes atteintes d’albinisme pour un soutien mutuel ; accompagnement des familles pour équilibrer la protection nécessaire avec le développement de l’indépendance et de la confiance en soi.
Reconnaître et légitimer les aspects psychologiques de l’albinisme est aussi important que les soins médicaux. Cela permet aux individus non seulement de prendre soin de leur peau, mais aussi de préserver leur bien-être mental, développer leur résilience et accepter leur unicité comme partie intégrante de leur identité plutôt qu’un facteur limitant.
19. Conclusion : une checklist vivante pour une vie épanouie avec l’albinisme
L’albinisme est un fait génétique, et non une condamnation à des conséquences cutanées sévères et inévitables. Les connaissances modernes montrent clairement que les statistiques tragiques concernant l’incidence et la mortalité liées au cancer de la peau, surtout dans les régions à fort UV, résultent principalement des lacunes d’information, du manque de ressources et du soutien systémique. La plupart des conséquences sont prévenables. Passer de la vulnérabilité passive à la gestion active du risque est possible et repose sur des principes clairs et applicables.
Un chemin pratique vers la sécurité peut être considéré comme un algorithme d’action vivant, intégré dans la vie quotidienne :
- Photoprotection sans compromis comme fondation. Utilisation constante de crème solaire SPF 50+ à large spectre, vêtements protecteurs avec UPF, chapeaux à larges bords, lunettes de soleil de qualité, et planification des activités selon l’indice UV.
- Surveillance vigilante de la peau. Auto-examen mensuel suivant une routine claire, maintien d’un archive photopour suivre les changements, et développement de l’habitude de remarquer toute lésion nouvelle ou changeante.
- Utilisation des outils modernes. Intégration d’assistants numériques pour le suivi de l’indice UV, le temps d’exposition solaire sûr, et l’évaluation préliminaire des changements cutanés suspects, ajoutant objectivité et discipline à l’auto-surveillance.
- Consultation rapide d’un spécialiste. Établissement d’un partenariat à long terme avec un dermatologue et consultation immédiate pour tout signal préoccupant, sans approche attentiste.
Combinées avec le soutien communautaire et l’attention au bien-être psychologique, ces étapes transforment l’albinisme d’une menace constante en une condition maîtrisable, avec des risques compris et minimisés. Le savoir, la prévention et la technologie offrent non seulement la sécurité, mais aussi la possibilité de vivre une vie pleine, active et libre, sans être dominée par la peur.
«Je veux aimer le soleil» : l’histoire difficile de Kato
Emin, racontez-nous le jour de la naissance de Kato.
Ma femme Naomi criait de douleur. Et quand tout fut terminé et que la sage-femme l’a sorti — il y eut un silence. Il était blanc comme le lait, avec des cheveux blancs et la peau rose. La sage-femme a reculé. Elle l’a posé sur le lit sans le toucher. Elle a seulement dit : « Zeru zeru ». Fantôme. Esprit. Puis elle a dit : « Il ne peut pas rester ici ». Quand j’ai repris mes esprits, j’avais peur. Nous avions tous peur.
Comment la vie de votre famille a-t-elle changé après cela ?
Ma femme a cessé d’aller au marché. Les voisins évitaient notre maison. Les enfants criaient « mzee ! » (blanc) et lançaient des pierres sur le toit. Travailler dans les champs est devenu impossible — avec qui pouvions-nous le laisser ? Le soleil le brûlerait en dix minutes. Nous le cachions à l’intérieur pendant la journée. Comme un petit poussin.
Décrivez une journée normale lorsque Kato est au soleil. Que se passe-t-il ?
D’abord, sa peau devient rouge. Rapidement, comme s’il avait été frappé. Puis il commence à pleurer à cause de la brûlure. Le soir, des cloques remplies de liquide apparaissent. Elles éclatent et la peau se détache en plaques. En dessous, c’est rose et cru, comme un nouveau-né. Il ne peut pas dormir. Tout contact avec le drap fait mal. Nous mettons des tissus humides dessus, mais cela aide à peine. Après quelques jours, une tache sombre et dure reste. Elle ne disparaît pas. Il en a déjà beaucoup sur les mains et le cou.
Et ses yeux ? Se plaint-il ?
Constamment. Même à l’intérieur de la hutte, s’il regarde une fissure dans la porte, il plisse les yeux et dit que ça « pique comme des aiguilles ». Dehors, sans lunettes, les larmes et la douleur apparaissent immédiatement. Il se frotte les yeux avec ses poings. La mission nous a donné des lunettes une fois, mais elles sont grandes et tombent toujours. Quand il ne les porte pas, ses yeux sont rouges, comme s’il n’avait pas dormi depuis une semaine.
Quelle est la chose la plus difficile dans la vie quotidienne actuellement ?
Le soleil. Toujours le soleil. Pas de nuages — Kato reste aujourd’hui dans une pièce sombre. Encore. Il a sept ans. Il veut courir. Mais même à l’ombre — après une heure, il brûle déjà. La lumière réfléchie par le sable brûle aussi. Nous devons le prévenir du soleil, que ça fera encore mal.
Et la peau, ces plaques dures ? Que faites-vous ?
Que pouvons-nous faire ? La crème est épuisée. Parfois, les donateurs en apportent, parfois non. Ces plaques sur ses mains, sur son front… elles sont rugueuses, parfois fissurées et suintent. Ma femme les frotte avec de l’huile de palme pour les adoucir un peu. La vieille femme dit que c’est parce qu’il n’est pas humain, que les esprits laissent des marques. Je sais que c’est à cause du soleil. Mais le médecin est à trois jours. Pas d’argent. Pas de temps. Et le soleil. Bien sûr, nous avons peur qu’une de ces plaies commence à se développer, comme un champignon. Cela est arrivé au fils de notre voisin… il est mort en allant à l’hôpital.
Emin, avez-vous entendu parler de technologies qui pourraient aider ? Comme un téléphone capable d’évaluer le risque à partir d’une photo ?
Vous êtes sérieux ? Nous n’avons pas de téléphone avec ce genre d’appareil photo. Nous n’avons même pas d’électricité pour le charger. C’est pour les gens de la ville. Pour les blancs. Notre réalité est chaleur, poussière et peur que cette plaque dure sur son oreille devienne quelque chose de terrible. Et nous ne le saurions même pas à temps.
Comment vous en sortez-vous ? Avez-vous une routine ?
Avant dix heures du matin et après quatre heures — c’est son créneau, si c’est absolument nécessaire. Les volontaires nous ont appris. Il porte ma chemise à manches longues et un chapeau, nous appliquons le reste de la crème sur son visage et ses mains. Il se déplace vite, ne regarde pas autour de lui. Au milieu de la journée — jamais. C’est la règle.
Qu’est-ce qui vous donne de l’espoir ?
Lui. Il a appris à lire avant de pouvoir marcher au soleil. Parfois, il dit : « Papa, dans ce livre, les gens volent dans des machines. Je vais en construire une avec un toit ». Il rêve d’un toit. Et d’aimer le soleil. Quand il pleut et que les nuages couvrent le ciel — ce sont nos vacances. Il peut sortir, tout regarder : les oiseaux, la roue, l’herbe verte. Il absorbe tout. Ces jours-là, il est heureux, car il peut voir autant qu’il veut.
Votre principal souhait pour Kato ?
Qu’il vive. Juste vivre. Que la peur ne dévore pas son avenir. Que les gens le voient comme un être humain, pas comme un signe. C’est tout. Et qu’il ait toujours un toit sur la tête. Pour toute sa vie.
Crédit photo : Photos fournies par Kanimambo – Association pour le soutien de l’albinisme