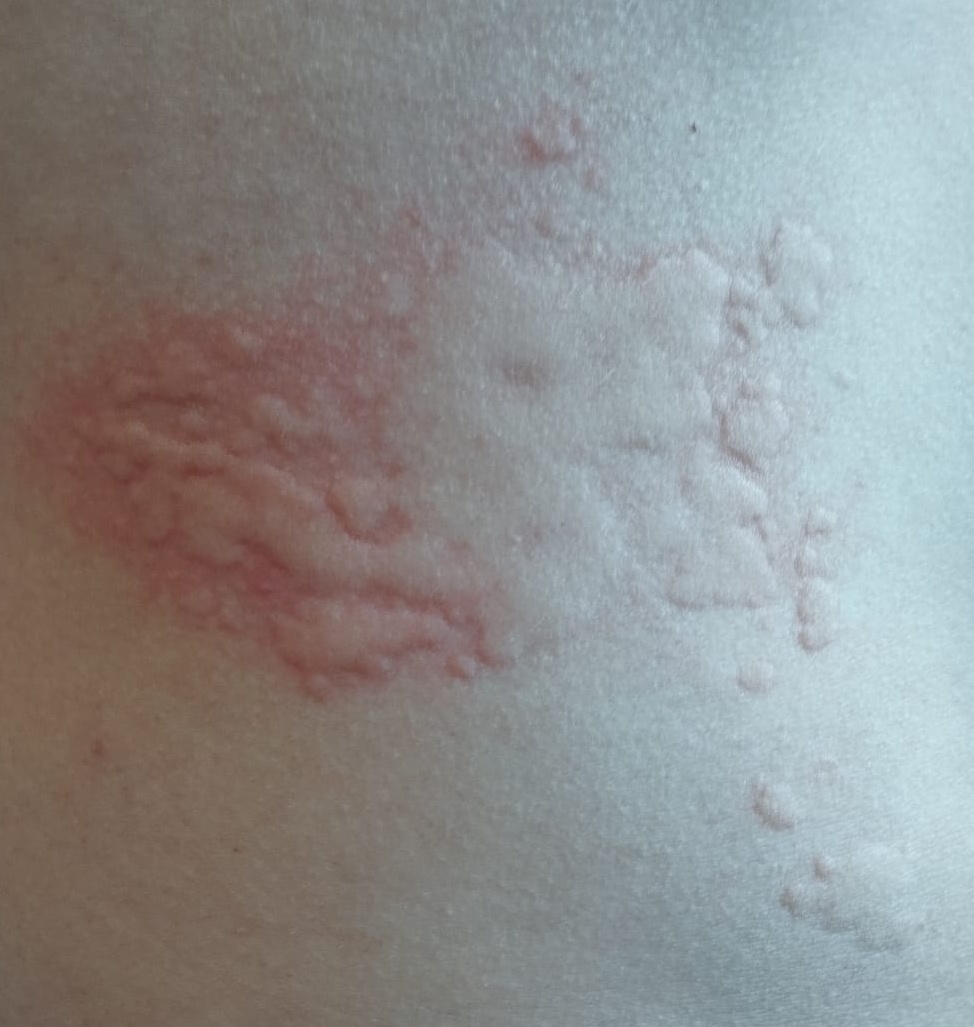
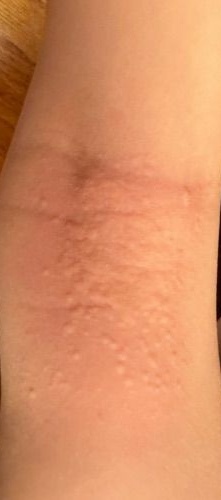
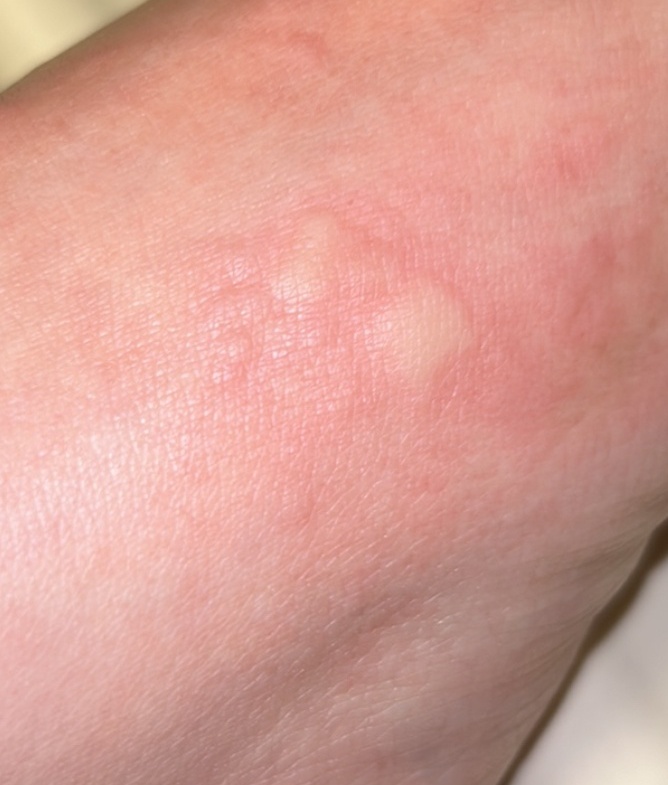
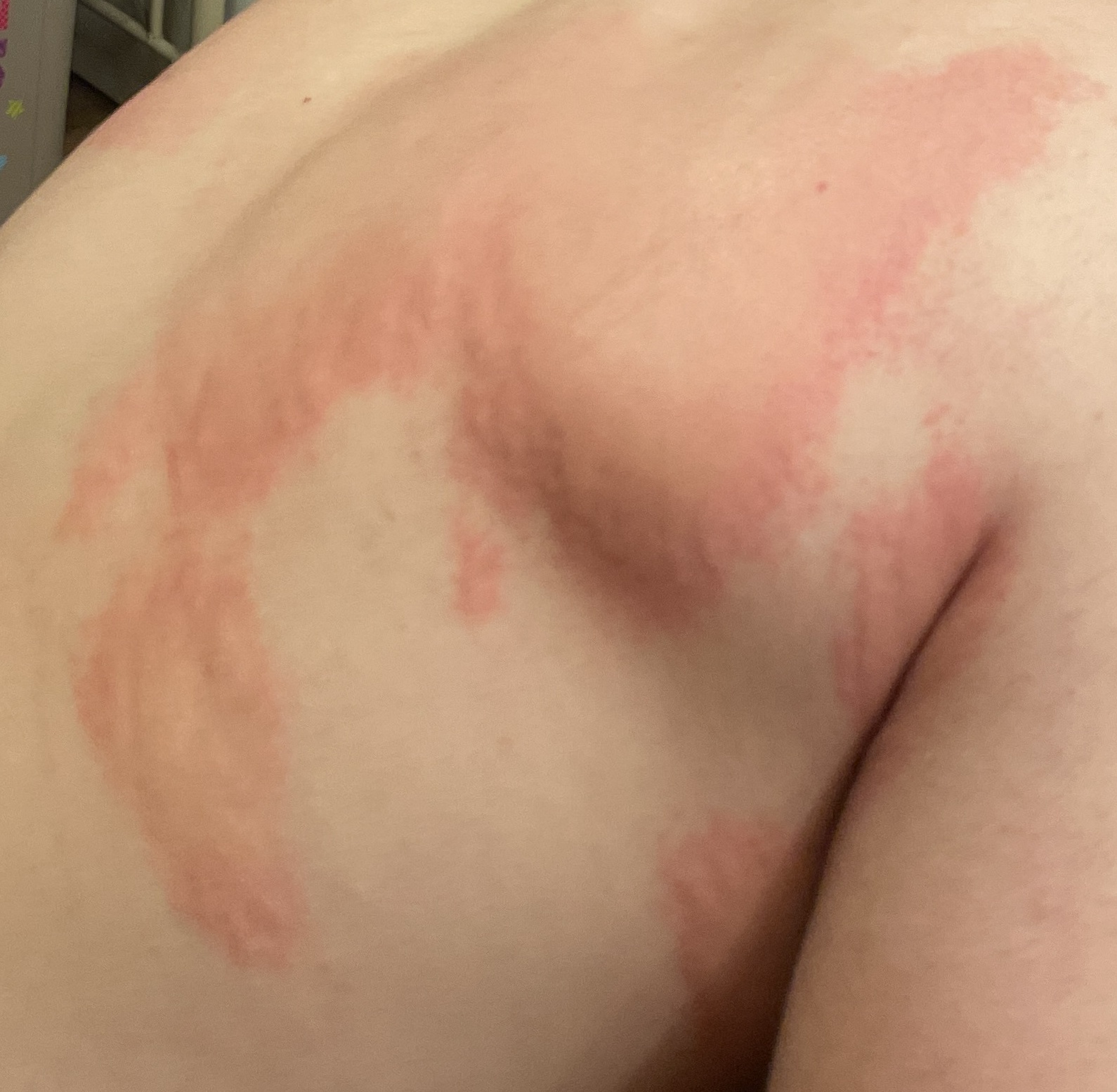
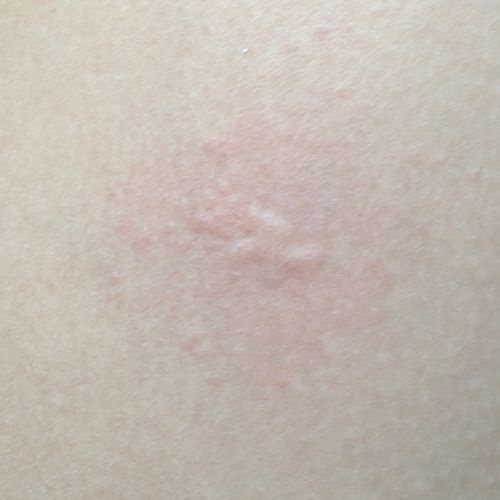
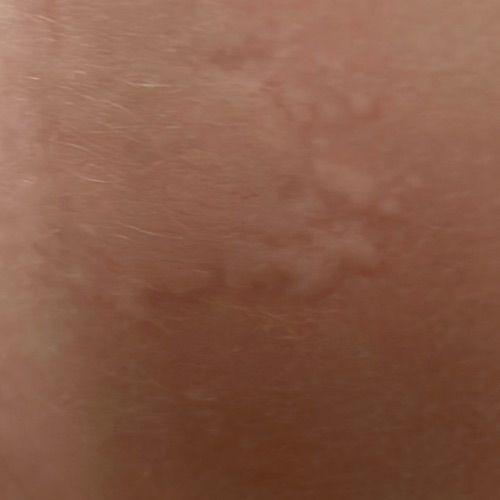
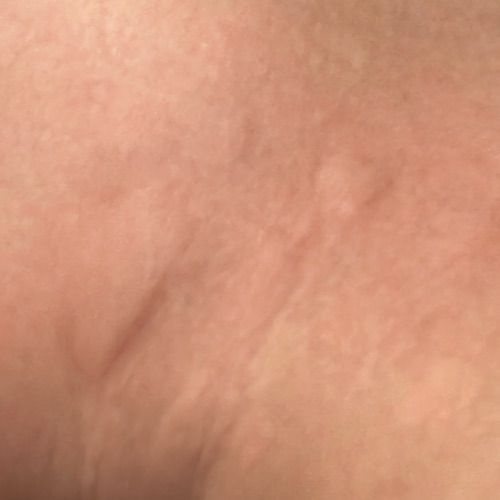
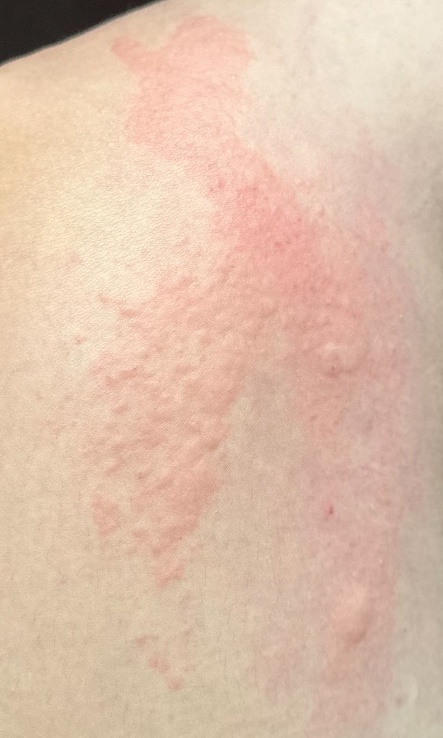
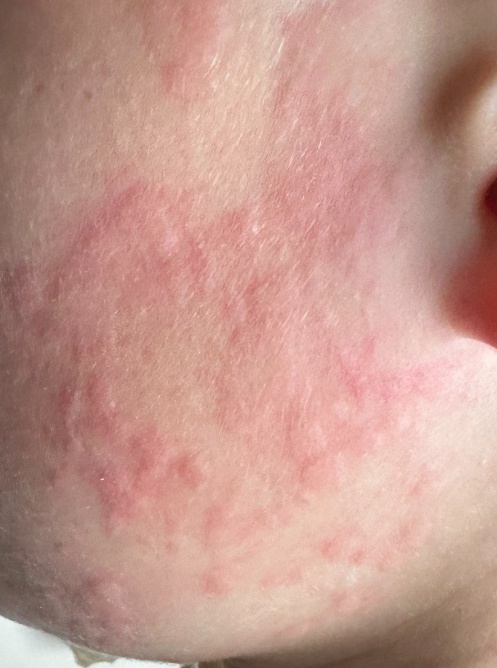
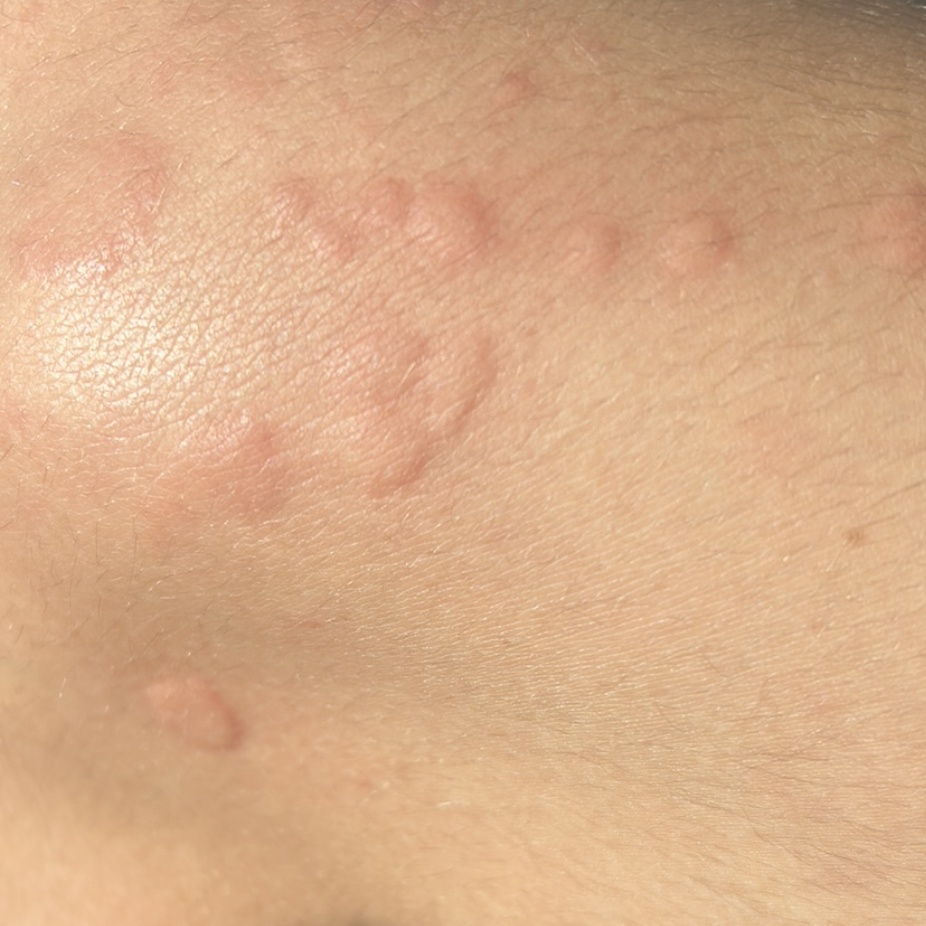
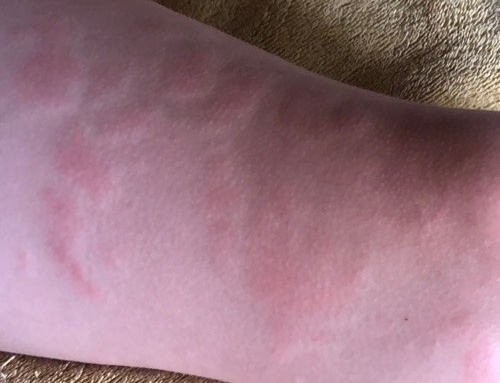
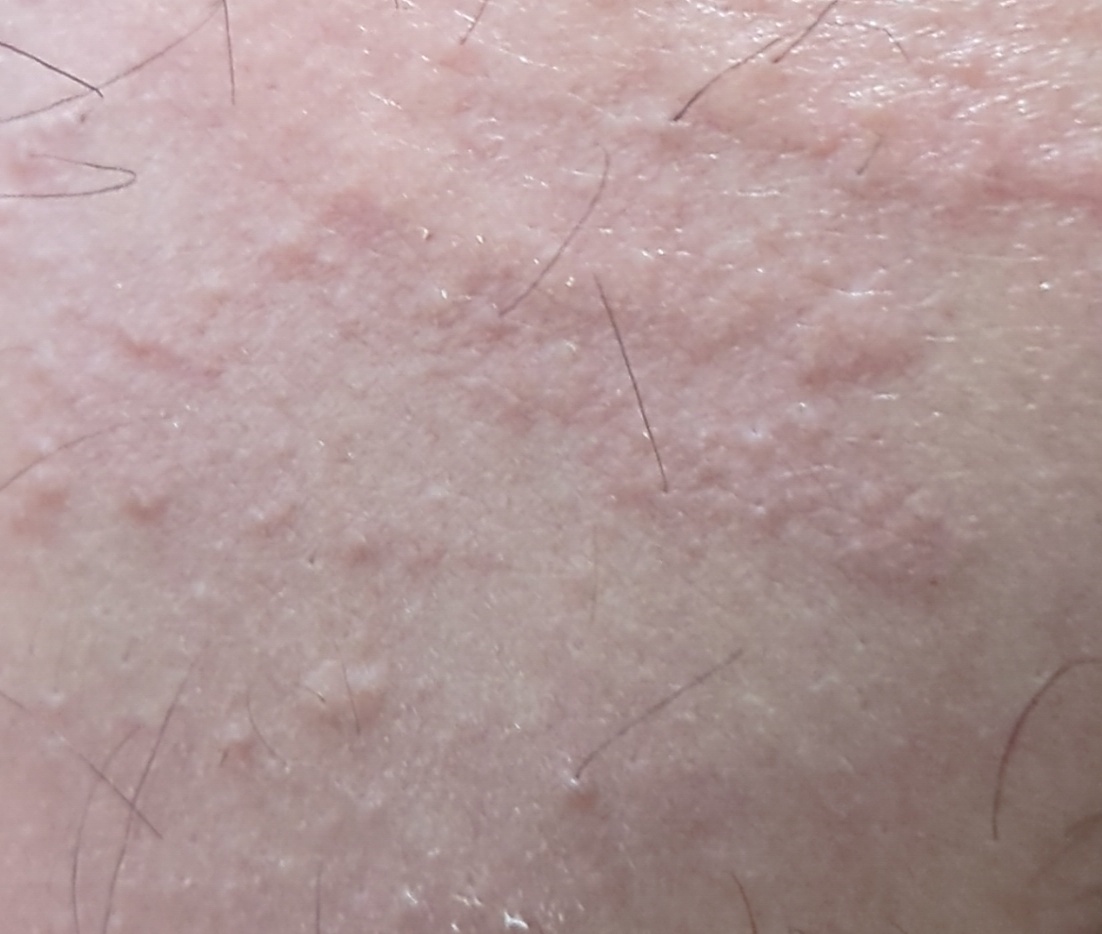
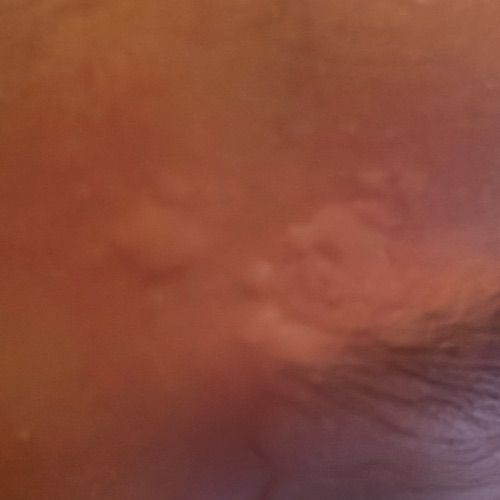
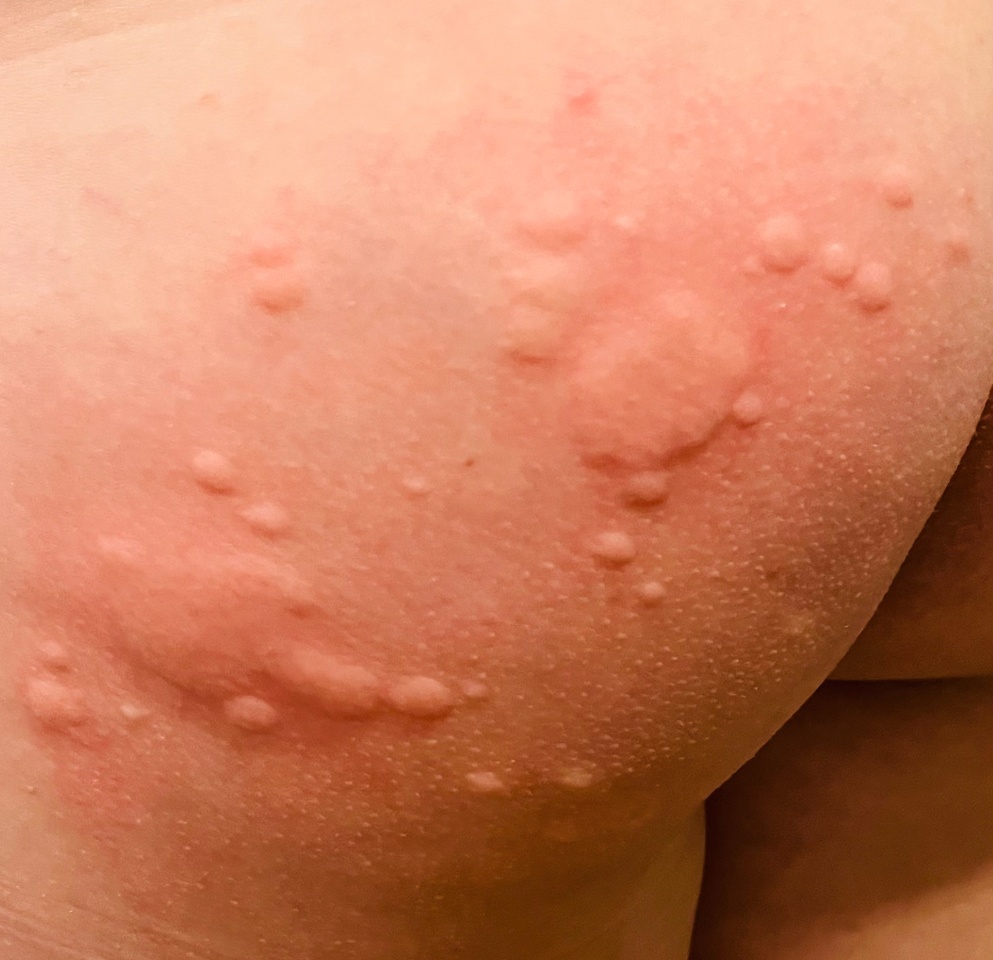
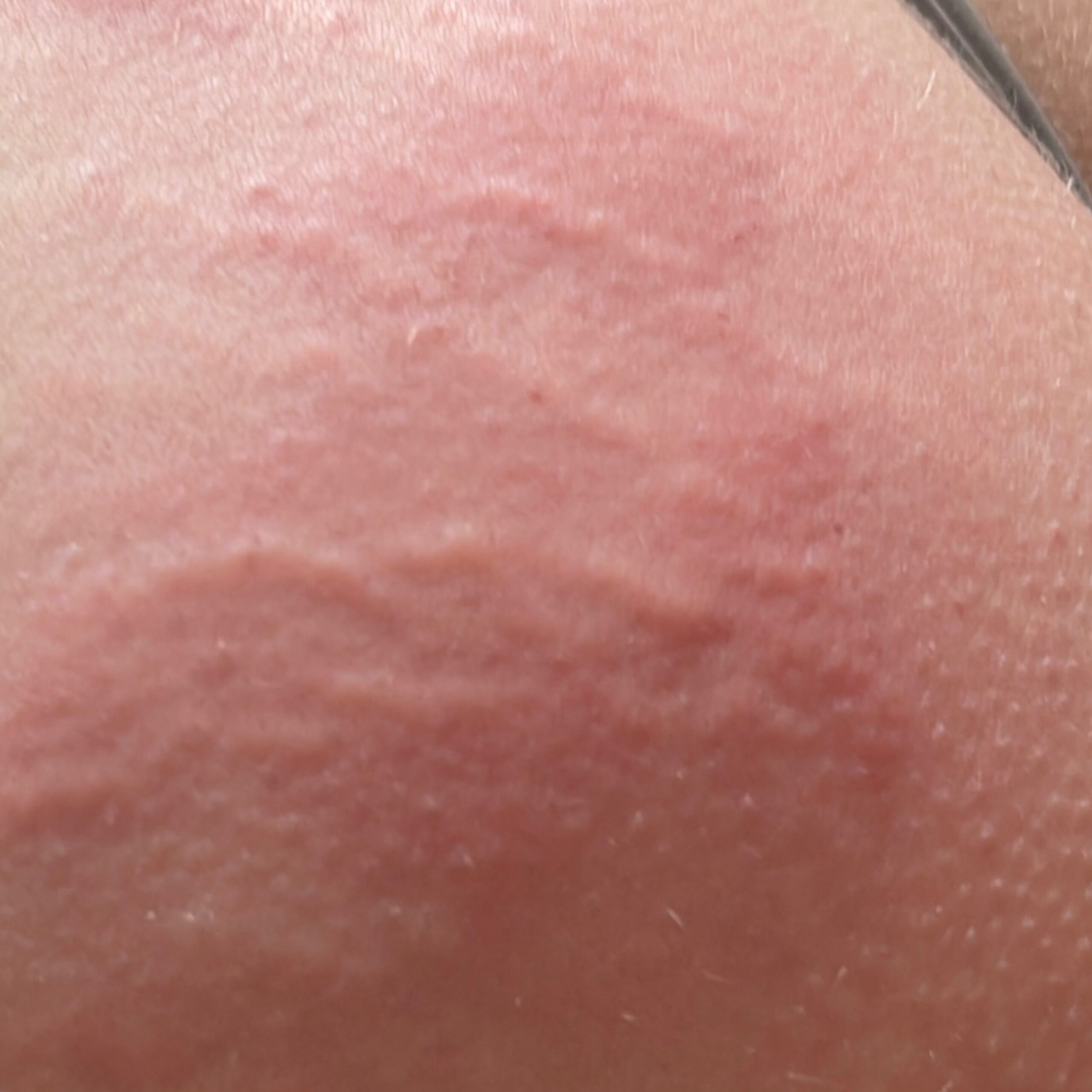
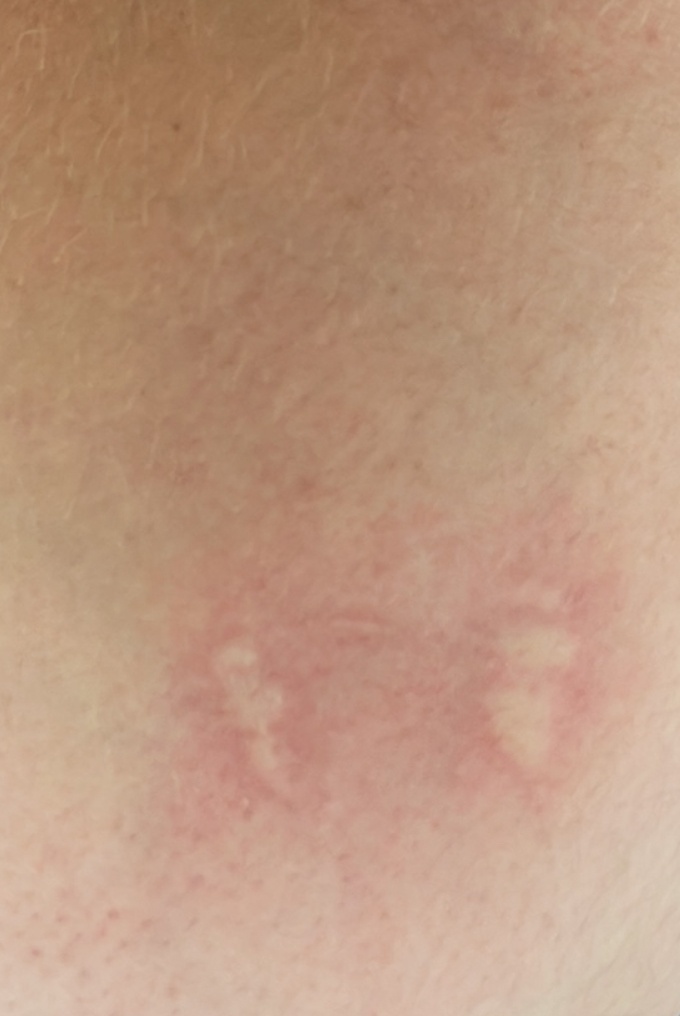
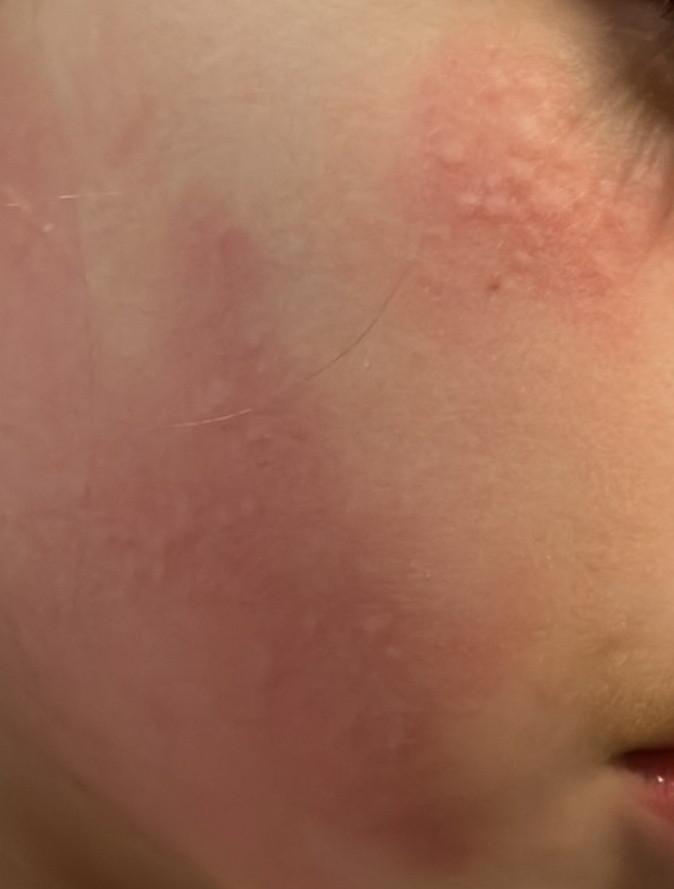
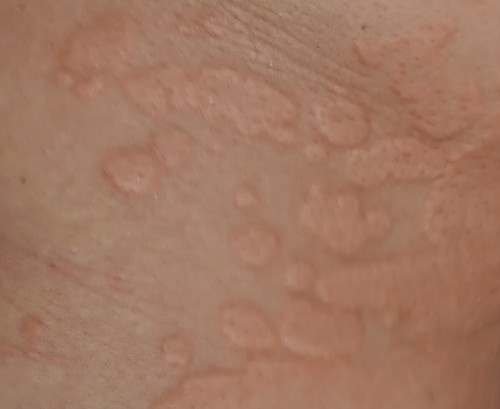
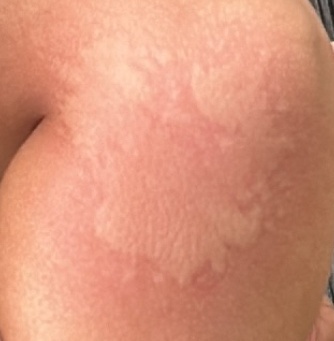
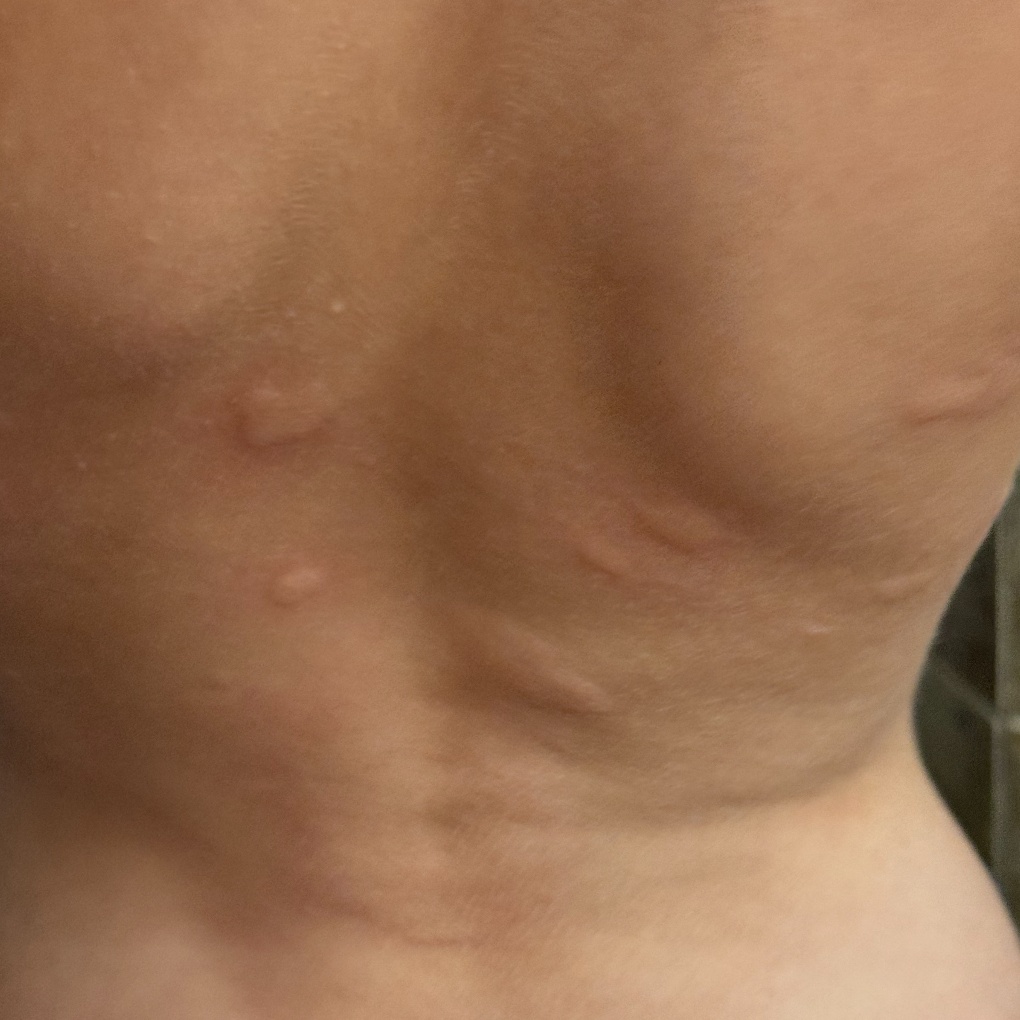
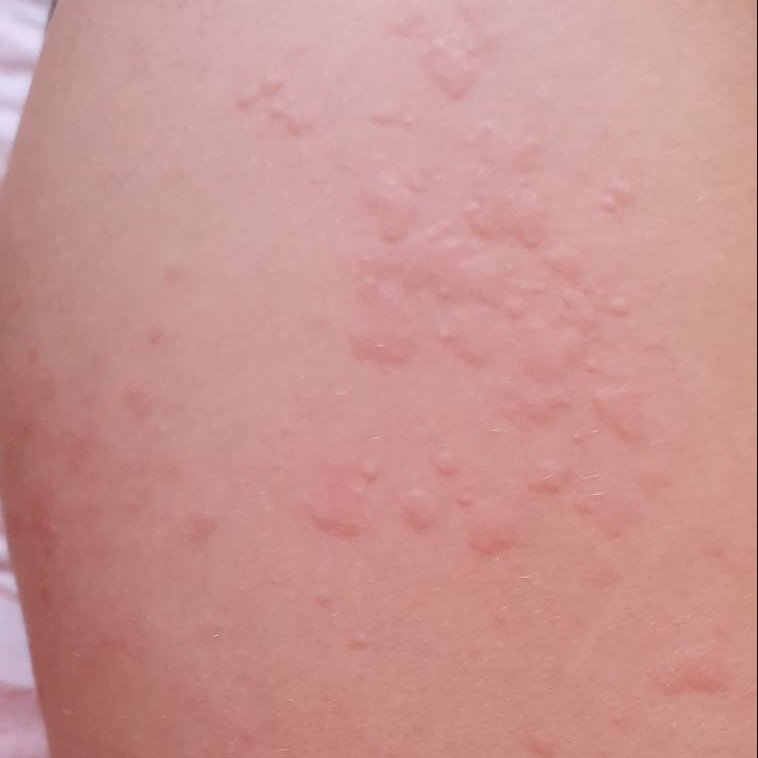
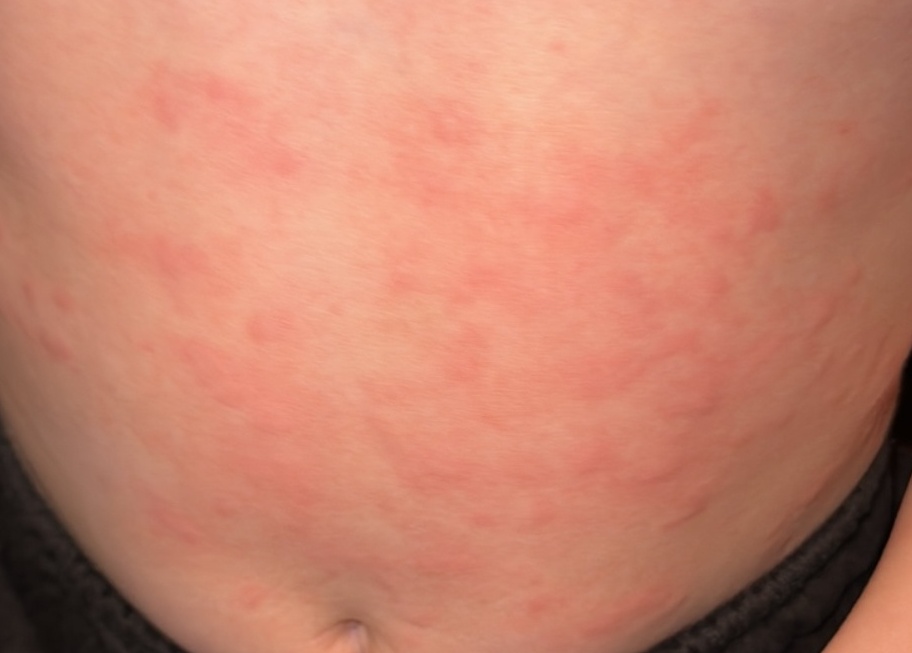
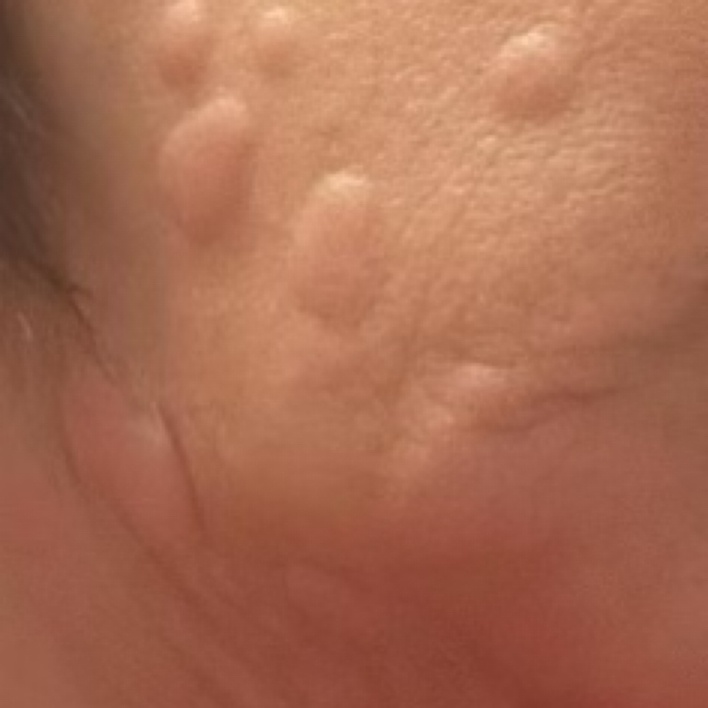
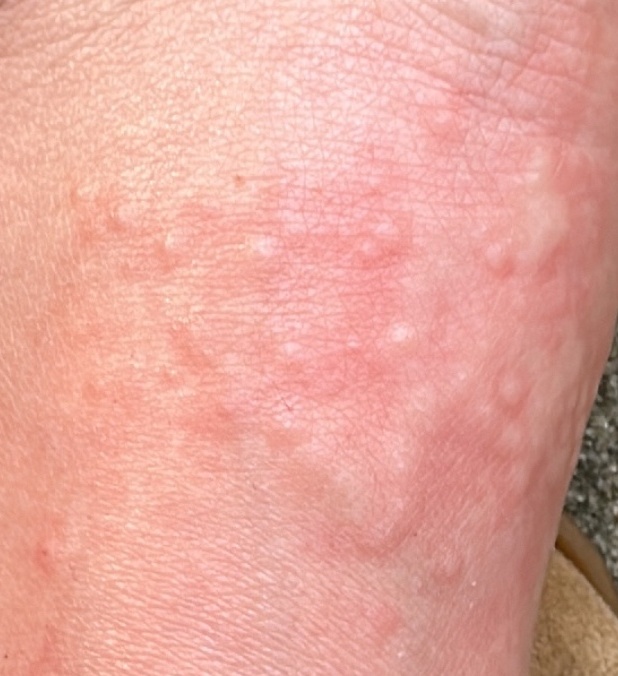
Allergische Urtikaria ist eine häufige Erkrankung, die geschwollene, juckende Hautausschläge hervorruft, die an Insektenstiche oder Brennnesselverbrennungen erinnern. Sie entwickelt sich in der Regel als Reaktion auf Allergene und erfordert daher eine genaue Diagnose und gezielte Behandlung.
Epidemiologie
Die allergische Urtikaria gehört zu den häufigsten allergischen Reaktionen. Verschiedenen Studien zufolge liegt ihre Prävalenz in der Allgemeinbevölkerung zwischen 10 und 20 %. Vor allem akute Fälle treten häufiger bei Kindern und jungen Erwachsenen auf, während chronische Formen eher Erwachsene, insbesondere Frauen, betreffen.
Pathophysiologie
Die allergische Urtikaria ist auf eine komplexe Immunreaktion zurückzuführen, an der mehrere Schlüsselmechanismen beteiligt sind:
- Aktivierung von Mastzellen: Wenn ein Allergen in den Körper gelangt, degranulieren die Mastzellen und setzen Histamin sowie andere Entzündungsmediatoren wie Prostaglandine und Leukotriene frei.
- Histamin-Reaktion: Histamin bewirkt eine Erweiterung der Blutgefäße und erhöht die Kapillardurchlässigkeit, was wiederum zu Schwellungen und Blasenbildung führt.
- Aktivierung des Immunsystems: In einigen Fällen bestätigen spezifische IgE-Antikörper den allergischen Ursprung der Reaktion.
Ursachen der allergischen Urtikaria
Das Immunsystem löst die Urtikaria nach Kontakt mit bestimmten Substanzen (Allergenen) aus. Durch diesen Kontakt werden Mastzellen und Basophile aktiviert, die daraufhin Histamin und andere Chemikalien freisetzen. Infolgedessen kommt es zu Schwellungen und Hautausschlägen.
Häufige Allergene sind:
- Lebensmittel: Milch, Eier, Nüsse, Fisch, Meeresfrüchte, einige Früchte
- Medikamente: insbesondere Antibiotika und NSAIDS
- Insektenstiche
- Kontaktallergene: Latex, Kosmetika, Chemikalien
- Physikalische Faktoren: Kälte, Hitze, Sonnenlicht, Druck (weniger häufig)
Arten von Urtikaria
Die allergische Urtikaria kann nach ihrer Dauer kategorisiert werden:
- Akute Urtikaria: Die Symptome dauern weniger als sechs Wochen, klingen in der Regel innerhalb einer Woche ab, und nur 40 % der Fälle gehen in eine chronische Form über.
- Chronische Urtikaria: Diese Form hält länger als sechs Wochen an, mit mindestens zwei Schüben pro Woche. In vielen Fällen halten die Symptome über ein Jahr lang an. Auslöser können Autoimmunerkrankungen oder chronische Infektionen sein.
Symptome
Die Symptome variieren je nach Person und Allergenart. Urtikaria äußert sich durch juckende, rote oder rosafarbene Hautbläschen mit klaren Rändern, die sich nicht ablösen. Diese Bläschen können zusammenwachsen, sich bewegen und innerhalb von Stunden oder Tagen wieder verschwinden. Typischerweise treten sie am Rumpf, an den Gliedmaßen und im Gesicht auf.
Schwere Symptome können sein:
- Schnelle Ausbreitung der Nesselsucht über den ganzen Körper, einschließlich des Gesichts, der Lippen und der Augenpartie
- Erhebliche Schwellungen im Gesicht, insbesondere um die Augenlider und den Mund
- Atembeschwerden und nasale Verstopfung
- Engegefühl in der Brust und niedriger Blutdruck
- Magen-Darm-Beschwerden: Übelkeit, Erbrechen, Unterleibsschmerzen, Durchfall
- Schwindel, Gelenkschmerzen und Fieber
Komplikationen
- Angioödem (Quincke-Ödem): Diese Erkrankung führt zu starken Schwellungen der Haut, der Schleimhäute und der Atemwege, die möglicherweise zum Ersticken führen können.
- Anaphylaxie: Eine schwere systemische allergische Reaktion kann schnell zu Atemstillstand und Kreislaufkollaps führen. Sie erfordert daher eine sofortige Notfallversorgung.
Diagnose
Die Diagnose der allergischen Urtikaria wird von den Ärzten auf den jeweiligen Patienten zugeschnitten. Sie beurteilen mögliche Allergene, kürzliche Expositionen und gleichzeitig bestehende Erkrankungen. Anschließend wird eine Hautuntersuchung durchgeführt, gefolgt von weiteren Tests, falls erforderlich.
Zu den diagnostischen Methoden gehören:
- Allergischer Hauttest: Ein Arzt trägt Allergenextrakte auf die Haut auf und sticht in die Oberfläche, um eine Reaktion zu beobachten. Ein positives Ergebnis zeigt sich innerhalb von 20 Minuten in Form einer kleinen, juckenden Blase.
- Spezifischer IgE-Bluttest: Mit diesem Test wird der Gehalt an allergenspezifischen IgE-Antikörpern gemessen. Hohe Werte deuten auf eine frühere Allergenexposition hin. Die Ergebnisse liegen in der Regel innerhalb von 2-3 Tagen vor.
Bei Verdacht auf chronische Urtikaria können Ärzte zusätzlich auf Autoimmun- oder Entzündungserkrankungen testen.
Behandlung
Die Behandlung konzentriert sich auf die Linderung der Symptome und die Vorbeugung von Krankheitsschüben. Ihr Arzt wird den Ansatz auf den Schweregrad und die zugrunde liegenden Ursachen abstimmen.
Zu den wichtigsten Behandlungen gehören:
- Antihistaminika: Dies sind die Mittel der ersten Wahl (z. B. Cetirizin, Levocetirizin, Loratadin).
- Kortikosteroide: Kurzfristige systemische Anwendung (z. B. Methylprednisolon, Dexamethason) wird für schwere Fälle in Betracht gezogen.
- Immunsuppressiva: Werden bei chronischen Formen eingesetzt (z. B. Cyclosporin).
- Biologika: Bei schwerer chronischer Urtikaria können Medikamente wie Omalizumab helfen, den IgE-Spiegel zu senken.
Erste Hilfe zu Hause (bei akuter Urtikaria)
Im Falle einer plötzlichen Reaktion:
- Nehmen Sie sofort ein Antihistaminikum ein.
- Tragen Sie ein topisches Kortikosteroid auf die betroffene Haut auf.
- Suchen Sie unverzüglich einen Arzt auf.
Vorbeugung
Um die Wahrscheinlichkeit eines Aufflackerns zu verringern:
- Befolgen Sie eine hypoallergene Diät, wenn Lebensmittelallergien bekannt sind.
- Vermeiden Sie den Kontakt mit Allergenen wie Medikamenten, Pollen und scharfen Chemikalien.
- Tragen Sie lockere, atmungsaktive Kleidung und vermeiden Sie raue Stoffe, Pelz oder Synthetik.
- Setzen Sie sich keinen extremen Temperaturen aus und verwenden Sie bei direkter Sonneneinstrahlung immer Sonnenschutzmittel.
- Kratzen Sie sich nicht, um eine Verschlimmerung der Symptome oder eine Infektion zu vermeiden.
- Achten Sie auf gesunde Schlafgewohnheiten und Stressbewältigung.
- Vereinbaren Sie regelmäßige Allergietests.
- Bleiben Sie in engem Kontakt mit Ihrem medizinischen Betreuer zur Überwachung und Anpassung der Behandlung.
🇩🇪 Allergische Urtikaria: Diagnose und Behandlung in Deutschland
Wenn Sie Hautveränderungen bemerken oder eine professionelle Hautuntersuchung wünschen, gibt es mehrere Möglichkeiten, einen Dermatologen in Deutschland aufzusuchen. Patient:innen können über die gesetzliche Krankenversicherung (GKV), private Hautarztpraxen oder Online-Hautarzt-Konsultationen (Teledermatologie Deutschland) Zugang zu dermatologischer Versorgung erhalten. Zu wissen, wo Sie professionelle Beratung bekommen, sorgt dafür, dass Sie rechtzeitig Hautkontrollen, Muttermal-Checks und spezialisierte dermatologische Versorgung erhalten.
Besuch beim Hausarzt für die erste Hautuntersuchung
In Deutschland ist der erste Schritt bei Hautproblemen meist der Besuch beim Hausarzt. Ihr Hausarzt kann Ihre Haut untersuchen und entscheiden, ob eine Überweisung zu einem Facharzt für Dermatologie notwendig ist.
Bei Bedarf stellt der Hausarzt eine Überweisung zu einem Dermatologen über die gesetzliche Krankenversicherung (GKV) oder in eine dermatologische Klinik eines öffentlichen Krankenhauses aus. Dermatologen in öffentlichen Kliniken oder spezialisierten Hautarztpraxen bieten Muttermal-Kontrollen, Hautläsionsüberwachung und Behandlung verschiedener Hauterkrankungen an.
Die Nutzung der GKV für Überweisungen kann die Eigenkosten für Hautarztbesuche deutlich reduzieren.
Schnellere Termine bei Fachdermatologen
Wenn die Wartezeiten in öffentlichen Kliniken lang sind, entscheiden sich viele Patient:innen für private Dermatologen in Deutschland, um schneller einen Termin zu bekommen. Weitere Möglichkeiten für eine zügige Hautuntersuchung sind:
- Termin bei einem privaten Hautarzt in Ihrer Stadt
- Nutzung von Online Hautärzte in Deutschland
- Durchführung einer KI-basierten Muttermal- oder Hautläsionsüberprüfung
Dermatologen in großen deutschen Städten
Dermatologische Fachpraxen und Kliniken finden Sie in den wichtigsten Städten, darunter:
Diese Kliniken bieten professionelle Hautuntersuchungen, Dermatoskopie, Muttermal-Kontrollen und kleinere dermatologische Eingriffe an.
👉 Lesen Sie den vollständigen Leitfaden: Wie man in Deutschland einen Hautarzt aufsuchen: Zugang, Kosten und Behandlungswege. Dieser ausführliche Artikel erklärt, wie Sie Dermatologen in weiteren Städten finden, wie Überweisungen über die GKV funktionieren und wie Sie zwischen öffentlichen und privaten Hautarztleistungen wählen.
Digitaler Haut-Risikocheck
Für eine schnelle erste Hautbewertung können Sie die Skinive AI – Skin Scanner nutzen. Diese KI-basierte App ermöglicht es, ein Foto eines Muttermals oder einer Hautveränderung aufzunehmen und eine sofortige Risikoeinschätzung zu erhalten, um zu entscheiden, ob eine professionelle dermatologische Untersuchung sinnvoll ist.
🇦🇹 Allergische Urtikaria: Hautuntersuchung in Österreich
Wenn Sie Hautveränderungen bemerken oder eine professionelle Hautuntersuchung wünschen, gibt es mehrere Möglichkeiten, einen Dermatologen in Österreich aufzusuchen. Patient:innen können über die gesetzliche Krankenversicherung (GKK), private Hautarztpraxen oder Online-Hautarzt-Konsultationen (Teledermatologie Österreich) Zugang zu dermatologischer Versorgung erhalten. Zu wissen, wo Sie professionelle Beratung bekommen, stellt sicher, dass Sie rechtzeitig Hautkontrollen, Muttermal-Checks und spezialisierte dermatologische Versorgung erhalten.
Besuch beim Hausarzt für die erste Hautuntersuchung
In Österreich ist der erste Schritt bei Hautproblemen meist der Besuch beim Hausarzt. Ihr Hausarzt kann Ihre Haut untersuchen und feststellen, ob eine Überweisung zu einem Facharzt für Dermatologie notwendig ist.
Bei Bedarf stellt der Hausarzt eine Überweisung zu einem Dermatologen über die gesetzliche Krankenversicherung (GKK) oder in eine dermatologische Klinik eines öffentlichen Krankenhauses aus. Dermatologen in öffentlichen Kliniken oder spezialisierten Hautarztpraxen bieten Muttermal-Kontrollen, Hautläsionsüberwachung und Behandlung verschiedener Hauterkrankungen an.
Die Nutzung der GKK für Überweisungen kann die Eigenkosten für Hautarztbesuche deutlich reduzieren.
Schnellere Termine bei Fachdermatologen
Wenn die Wartezeiten in öffentlichen Kliniken lang sind, entscheiden sich viele Patient:innen für private Hautarztpraxen in Österreich, um schneller einen Termin zu erhalten. Weitere Möglichkeiten für eine zügige Hautuntersuchung sind:
- Termin bei einem privaten Dermatologen in Ihrer Stadt
- Nutzung von Online Hautärzte in Österreich
- Durchführung einer KI-basierten Muttermal- oder Hautläsionsüberprüfung
Dermatologen in großen österreichischen Städten
Dermatologische Fachpraxen und Kliniken finden Sie in den wichtigsten Städten Österreichs, darunter:
Diese Praxen bieten professionelle Hautuntersuchungen, Dermatoskopie, Muttermal-Kontrollen und kleinere dermatologische Eingriffe an.
👉 Lesen Sie den vollständigen Leitfaden: Hautarzt in Österreich: Wie man einen Dermatologen findet. Dieser ausführliche Artikel erklärt, wie Sie Dermatologen in weiteren österreichischen Städten finden, wie Überweisungen über die GKK funktionieren und wie Sie zwischen öffentlichen und privaten Hautarztleistungen wählen.
Digitaler Haut-Risikocheck
Für eine schnelle erste Hautbewertung können Sie die Skinive AI – Skin Scanner nutzen. Diese KI-basierte App ermöglicht es, ein Foto eines Muttermals oder einer Hautveränderung aufzunehmen und eine sofortige Risikoeinschätzung zu erhalten, um zu entscheiden, ob eine professionelle dermatologische Untersuchung sinnvoll ist.
🇨🇭 Allergische Urtikaria: Hautuntersuchung in Schweiz
Wenn Sie ungewöhnliche Hautveränderungen bemerken oder eine professionelle Hautuntersuchung wünschen, gibt es mehrere Möglichkeiten, einen Dermatologen in der Schweiz aufzusuchen. Patientinnen und Patienten können über die obligatorische Krankenversicherung (OKP), private Hautarztpraxen oder Online-Hautarzt-Konsultationen (Teledermatologie in der Schweiz) Zugang zu dermatologischer Versorgung erhalten. Zu wissen, wo Sie professionelle Beratung erhalten, hilft dabei, rechtzeitig Hautchecks, Muttermal-Untersuchungen und spezialisierte dermatologische Betreuung zu bekommen.
Besuch beim Hausarzt für die erste Hautuntersuchung
In der Schweiz ist bei vielen Krankenversicherungsmodellen (z. B. Hausarztmodell) der erste Schritt der Besuch beim Hausarzt. Ihr Hausarzt kann Ihre Haut untersuchen und entscheiden, ob eine Überweisung zu einem Dermatologen erforderlich ist.
Je nach Versicherungsmodell können Sie auch direkt einen Facharzt für Dermatologie kontaktieren. Dermatologen in Krankenhäusern oder spezialisierten Hautarztpraxen bieten umfassende diagnostische Leistungen an, darunter Muttermal-Kontrollen, Dermatoskopie, Überwachung von Hautveränderungen und Behandlung verschiedener Hauterkrankungen. Die Kosten werden in der Regel über die obligatorische Krankenversicherung (OKP) abgerechnet, abhängig von Franchise und Selbstbehalt.
Schnellere Termine bei Dermatologen
Wenn Wartezeiten in stark ausgelasteten Praxen länger sind, entscheiden sich viele Patient:innen für private dermatologische Konsultationen oder alternative Wege für eine schnellere Hautuntersuchung. Möglichkeiten sind zum Beispiel:
- Termin bei einem privaten Dermatologen in Ihrer Stadt
- Nutzung von Online-Dermatologie in der Schweiz
- Durchführung einer KI-basierten Muttermal- oder Hautläsionsprüfung
Dermatologen in großen Schweizer Städten
Dermatologische Fachpraxen und Kliniken finden Sie in den wichtigsten Städten der Schweiz, darunter:
Diese Praxen bieten professionelle Hautuntersuchungen, Dermatoskopie, Muttermal-Kontrollen und kleinere dermatologische Eingriffe an.
👉 Lesen Sie den vollständigen Leitfaden: Hautarzt in der Schweiz: Wie man einen Dermatologen findet. Dieser ausführliche Artikel erklärt, wie Sie Dermatologen in weiteren Schweizer Städten finden, wie die Kostenübernahme über die Krankenversicherung funktioniert und wie Sie zwischen öffentlichen Kliniken und privaten Hautarztpraxen wählen können.
Digitaler Haut-Risikocheck
Für eine schnelle erste Einschätzung können Sie auch die Skinive AI – Skin Scanner nutzen. Diese KI-gestützte App ermöglicht es, ein Foto eines Muttermals oder einer Hautveränderung aufzunehmen und eine sofortige Risikoeinschätzung zu erhalten, um zu entscheiden, ob eine professionelle dermatologische Untersuchung empfehlenswert ist.